
در این نوشتار با مهم ترین و جدی ترین علائم بیماری کبد آشنا خواهید شد. پس یا ما همراه باشید تا در ادامه به چند علامت اشاره کنیم که میتوانند نشانهای از آسیبهای کبدی باشند و حتما باید آنها را جدی بگیرید.
۱. تغییرات پوست و ناخن
یکی از علائم قابل مشاهده در آسیبهای کبدی تغییر رنگ پوستتان است. اگر احساس کردید پوستتان دچار رنگپریدگی و زردی شده و نوک ناخنهایتان نیز زرد شده است، کبدتان خوب کار نمیکند و به توجه بیشتر نیاز دارد. اگر به تازگی سایههای زرد رنگ روی پوستتان مشاهده میکنید، باید بدانید این سایههای به این دلیل به وجود میآیند که کبد سموم بدنتان را پاکسازی نمیکند و همین عامل سبب تجمع بیلیروبین زیر پوست میشود. بسیاری از مشکلات ناخن از قبیل رنگپریدگی، سفیدی، و قاشقی شدن آنها و همینطور وجود خطوط عمودی یا برآمدگی روی ناخن از نشانههای بیماری های کبد هستند.
۲. ایجاد تغییرات در ناحیهی شکم
کبد در نزدیکی قفسهی سینه قرار دارد. وقتی کبد بهتدریج سلامتیاش را از دست میدهد، باعث ایجاد درد در بخش پایین شکم و قفسهی سینه میشود. اگر به این مشکل توجه و آن را درمان نکنید، بهتدریج منجر به آبآوردگی شکم خواهد شد.
۳. نفخ مداوم شکم
اگر دائما از نفخ شکم و فشار مدفوع رنج میبرید، ممکن است به این دلیل باشد که کبدتان نمیتواند شیرههای گوارشی ترشح کند؛ این شیرههای گوارشی برای تجزیهی غذاها بسیار ضروری هستند. این نشانهها همچنین به این معنی هستند که دستگاه گوارشیتان تحت تاثیر بیماری های کبدی قرار گرفته است.
۴. خستگی
وقتی کبد بتواند به خوبی مواد مغذی را در بدن تجزیه کند، باعث میشود انرژی لازم برای انجام کارهای روزانهمان تامین شود. احساس خستگی دائم، نشانهی کمبود انرژی است؛ یکی از عوامل کمبود انرژی میتواند عملکرد نامناسب کبد باشد.
۵. ایجاد تغییرات در ادرار
وقتی کبدمان دچار آسیب میشود، رنگ ادرار تغییر میکند و به زرد تیره متمایل میشود؛ همچنین ممکن است خونی یا قهوهای تیره شود. البته برخی گمان میکنند این تغییر رنگ به خاطر کمآبی است؛ ولی چنانچه به اندازهی کافی مایعات مینوشید و همچنان دچار تغییر رنگ در ادرار هستید، احتمالا شرایط کبدتان رو به وخامت است.
۶. خارش پوست
یکی دیگر از نشانه های بیماری کبد، خارش پوست است. اگر نواحی خاص روی پوستتان شروع به خاریدن کرد، و این شرایط رو به وخامت رفت، بدانید این مورد یکی از نشانههای مشکلات کبدی است.
۷. حالت تهوع
مشکلات گوارشی از قبیل سوهاضمه و برگشت اسید میتوانند از علائم آسیبهای کبدی باشند. اگر مشکلات گوارشی و حالت تهوعتان با تغییر و بهبود رژیم غذایی برطرف نشود، به احتمال زیاد دچار بیماری کبدی هستید. در شرایط وخیمتر ممکن است منجر به استفراغ نیز بشود.
۸. کاهش وزن شدید
کاهش وزن ناگهانی و پیشبینی نشده، ممکن است نشانهای از آسیبهای کبدی باشد. اگر بدون اراده، وزنتان در حال کاهش است، و این کاهش وزن به دلیل کاهش اشتها باشد، ممکن است نشانهای از این باشد که کبدتان ضعیف شده است و مواد مغذی به خوبی به بدنتان نمیرسد.
۹. تجمع مایعات
تجمع مایعات در بخشهای مختلف بدن، به ویژه پاها، نشانهای از ضعف کبد است. این بیماری به خیز مشهور است و باعث ایجاد حالتی شبیه تورم در بخشهای مختلف بدن از جمله قوزک پا، دست، پا، و ران میشود. اگر انگشتتان را به آرامی روی نواحی متورم فشار دهید، باعث ایجاد فرورفتگی میشود که ممکن است چند ثانیه به همان شکل باقی بماند؛ این نشانهای از بیماری خیز است.
۱۰. ایجاد تغییرات در مدفوع
تغییر در حالت مدفوع میتواند علامت بیماری های کبدی باشد. به محض مشاهدهی خون در مدفوعتان فورا به پزشک مراجعه کنید. از دیگر نشانههای آسیب کبدی در رابطه با مدفوع میتوان به یبوست طولانیمدت یا سندرم رودهی تحریکپذیر اشاره کرد.

کبد را میتوان بزرگترین اندام داخلی و بزرگترین غدهی بدن انسان دانست که در فعالیتهای سوختوساز بدن مانند گوارش نقش دارد. تمام خون دستگاه گوارش توسط سیاهرگی به نام ورید پورت جمعآوری شده و وارد کبد میشود و تمام مواد جذب شده از لوله گوارشی از آن عبور میکنند. دیگر کارهای کبد به دام انداختن سموم و تصفیه آنها با تبدیل کردنشان به مواد بی ضرر است.همچنین، این عضو متابولیسم داروها را در بدن بر عهده دارد. این عضو وظایف متعددی را انجام بر عده دارد، مانند: تنظیم میزان اسید آمینه خون، ذخیره آهن، تبدیل آمونیاک سمی به اوره، سمزدایی خون، افزایش ایمنی و مقاومت بدن، تنظیم ذخیر چربی، حفظ تعادل هورمونی و… اما تقریباً میتوان 3 وظیفه بسیار مهم برای آن در نظر گرفت:
تولید صفر
یکی از وظایف مهم کبد تولید صفرا است. صفرا مایع گوارشی است و در کیسهای به نام کیسه صفرا ذخیره میشود. صفرا به شکستن چربیها و تجزیه آنها به اسید چرب که میتواند مورد استفاده بدن قرار گیرد، کمک میکند.
فرآیند مواد غذایی و سموم بدن
از دیگر وظایف آن، فرآیند مواد غذایی و سموم است. هنگامی که فرد ماده غذایی را میخورد، معده و روده باریک آن را هضم و جذب میکنند. مواد غذایی هضم شده از طریق دیواره روده باریک جذب خون شده و به کبد میرود. در آنجا موادغذایی به شکلی که مورد استفاده قسمتهای مختلف قرار گیرند، در میآیند.
ذخیره سازی قندها
کبد گلوکز (قند) خون را به صورت گلیکوژن ذخیره میکند. هنگامی که فرد به انرژی بیشتری نیاز داشته باشد، کبد گلیکوژن را به گلوکز تجزیه کرده و به جریان خون میفرستد و با این کار انرژی مورد نیاز اعضای بدن را فراهم میکند.
بدون کبد قادر به ادامه زندگی نخواهید بود
همانطور که گفته شد، یکی از مهمترین اعضای بدن، کبد است چرا که وظایف مهم و حیاتی بر عهده دارد. اغلب اطلاع ندارند غذایی که میخوریم و آبی که مینوشیم به وسیله کبد فرآوری میشود. بنابراین این عضو را میتوان کارخانه تولید بدن دانست. پس اگر این عضو از بدن ما حذف شود با مشکلات زیادی مواجه خواهیم شد.
کبد وظیفه سمزدایی بدن را بر عهده دارد
مواد غذایی که میخوریم و مینوشیم، توسط کبد پردازش میشود. بر این اساس مواد سمی که وارد بدن میشوند را فیلتر میکند. این عضو نه تنها سموم موجود در الکل، بلکه سموم موجود در غذاها و داروها را نیز فیلتر میکند. در نظر داشته باشید زمانی که به دلیل بیماری داروی بیشتری مصرف میکنیم، توجه به سلامت آن اهمیت بیشتری پیدا میکند چرا که در این دوران عملکرد کبد ضعیف میشود.
کبد تنها اندامی است که به طور کامل قابل احیاء شدن است. یعنی سلولهای آن میتوانند، آسیبها را درمان و اندامها را از نو بسازند. به همین دلیل است که در پیوند آن، تنها قسمتی از کبد اهدا کننده کافی است. با وجود اینکه کبد قابل احیاء است اما به یاد داشته باشید که باید خیلی مراقب آن باشید.
همه بیماریهای کبد به مصرف الکل مربوط نمیشوند
سیروز کبدی (تنبلی کبد) تنها یکی از بیماریهای کبد است. اما نوع دیگری از بیماری مربوط وجود دارد که بیماری کبد چرب غیر الکلی نامیده میشود. این بیماری زمانی پیش میآید که چربیهای زیادی در کبد جمع شوند و خطر ابتلا به سرطان و پیوند کبد را افزایش میدهد. اما اگر رژیم غذایی مناسب و فعالیت ورزشی داشته باشید؛ میتوانید از این بیماری جلوگیری کنید.موارد دیگری نیز برای سیروز کبدی وجود دارند که هیچ ارتباطی با مصرف الکل ندارند مانند هپاتیت و کلانژیت صفراوی اولیه. کلانژیت صفراوی اولیه یک بیماری خود ایمنی است که کبد را وادار به حمله به سلولهایی میکند که مجاری صفراوی را میسازند. کلانژیت صفراوی اولیه، منجر به التهاب و زخم میشود و اگر شدت آن زیاد باشد منجر به سیروز خواهد شد. بنابراین این بیماری عامل اصلی سیروز میباشد که در ن شایعتر از مردان است.
ممکن است متوجه هیچ کدام از علائم بیماری کبد نشوید
برخی از علائم رایج کلانژیت صفراوی اولیه، علائمی است که ممکن است روزانه آن را بدون هیچ دلیلی تجربه کنید. این علائم شامل خارش، خستگی و خشکی چشم ها است و تنها بیماریهای پیشرفته کبد است که در آن علائم مربوط به سیروز مشاهده میشود. این علائم شامل تهوع، کاهش وزن، تورم، سر گیجه، زردی پوست و چشمها می باشد. برخی از بیماریهای آن نیز بدون علائم هستند و تنها با آزمایش غربالگری میتوان به وجود آنها پیبرد. به همین دلیل است که برخی از پزشکان، آزمایش کبد را به عنوان بخشی از آزمایش خون انجام میدهند.
بیماریهای رایج کبد
کبد چرب
کبد بطور طبیعی مقداری چربی دارد، هر گاه مقدار چربی این عضو بالا برود، فرد دچار کبد چرب میشود. انباشته شدن چربی در سلولهای کبدی میتواند به التهاب این سلولها منجر شود و در نهایت منجر به نارسایی کبدی گردد.مهمترین علتهای کبدچرب را میتوان چاقی و اختلال در چربیهای خون، بیماری دیابت، مصرف مشروبات الکلی، بدغذایی و سوء تغذیه، مصرف برخی از داروهای کورتوندار مثل پردنیزولون، داروهای ضد تشنج مانند اسیدوالپروئیک و مصرف بیرویه هورمونها از جمله علل ابتلا به بیماری کبدچرب دانست.
سیروز کبد
این بیماری حاصل التهاب مزمن بافت کبد است که به دلایل گوناگون رخ می دهد. هرگونه التهابی به صورت کم یا زیاد باعث تخریب بافت آن میگردد و سپس بافتهای تخریب شده به صورت جبرانی باسازی میشود، فرآیند مزمن و مکرر تخریب و باسازی، منجر به در هم ریختن ساختار منظم و یک شکل کبد و تدریجاً سیروز کبد میگردد علل عمده سیروز کبدی شامل هپاتیت B،هپاتیت C وهپاتیت خود ایمنی است. همچنین داروها و سموم، کبد چرب، بیماری ویلسون، تنگی مجاری صفراوی و انسداد وریدهای کبدی از علل دیگر بیماری میباشند.
سرطان کبد
در این بیماری تکثیر سلولهای کبدی سریعتر از حالت معمول انجام میگیرد. هپاتیت B و C شانس ابتلا به سرطان کبد را افزایش میدهند.
چه مواد غذایی برای کبد مضر است؟
خوشبختانه، کبد وظیفه خود را به خوبی انجام میدهد، اما بهتر است از ورود سموم به بدن جلوگیری کنیم. تمام عادتهای سالم، داشتن یک رژیم غذایی متعادل، حفظ وزن سالم و ورزش منظم نیز بر روی سلامت آن بسیار اهمیت دارد. در ادامه برخی از مواد غذایی که برای این عضو مضر هستند و نباید مصرف شوند را میخوانید.
شکر
اگر به مصرف قند و شکر و هر ماده غذایی که قند زیادی دارد عادت دارید، آگاه باشید که میتواند سلامت کبد را به خطر بیاندازد. بنابراین نسبت به میزان قندی که توسط مواد غذایی مختلف دریافت میکنید، دقت بیشتری داشته باشید.
ویتامین A
هر چند که مصرف ویتامین A برای بینایی مفید است اما مصرف زیاد آن میتواند موجب بروز مسمومیت حاصل از تجمع ویتامین A در کبد شود. بنابراین اگر به مصرف دارویی آن نیازی دارید، باید توسط پزشک تجویز شود و خودسرانه مصرف نکنید.
انواع نوشابه
چه نوشابههای بدون قند و چه نوشابههای رژیمی، به دلیل قند بالا، شیرینکنندههای مصنوعی و دیاکسید کربن بالایی که دارند، میتواند موجب بیماریهای کبد شود.
نمک
بدن به نمک نیاز دارد زیرا یونهای سدیم به حمل و نقل آب در بدن کمک میکنند و نقش کنترل پالسهای عصبی را برعهده دارند. با این وجود، مصرف بیش از اندازه این ماده بدن را با مشکلاتی مواجه می کند. نتایج مطالعات بیانگر این است که مصرف بیش از اندازه نمک، یک عامل موثر در آسیب جدی به این عضو در بزرگسالان است. نمک باعث تغییر نرخ تقسیم سلولی و افزایش مرگ و میر سلولهای کبد میشود و از این طریق در بروز فیبروز کبدی نقش دارد.
مواد غذایی فراوری شده
اگر عادت به مصرف مواد غذایی فراوری شده، تنقلات و چیپس و …دارید، مراقب باشید، چون چربیهای ترانس موجود در این مواد غذایی به کبد شما آسیب میرساند.
سیر
سیر به کبد کمک میکند آنزیمهایی که میتوانند سموم را از بدن بیرون کنند و فعال سازد. همچنین سرشار از آلیسین و سلنیوم میباشد که دو ماده طبیعی برای پاکسازی کبد هستند.
گریپفروت
خوردن میوه گیرپفروت یا نوشیدن آب آن به کبد برای بیرون کردن مواد سرطانزا و سمی از بدن کمک میکند. این میوه همچنین سرشار از ویتامین C و آنتیاکسیدان است.
چغندر
چغندر سرشار از فلاوونوئیدهای گیاهی است که به بهبود عملکرد کلی کبد کمک میکند.
سبزیجات برگدار
سبزیجاتی مثل اسفناج و کاهو توانایی خنثیسازی فات، موادشیمیایی و آفتکشهایی را دارند که ممکن است همراه با موادغذایی وارد بدن ما شوند و به عنوان مکانیزمی محافظتی برای کبد عمل میکنند.
چای سبز
چای سبز سرشار از آنتیاکسیدانهایی معروف به کاتچین است که گفته میشود عملکرد کبد را تقویت میکند.
لیمو
همه میدانیم که مرکباتی مثل لیمو سرشار از ویتامین C هستند ولی لیمو به بدن برای تصفیه مواد سمی و فرآیند گوارش هم کمک میکند.
زردچوبه
زردچوبه که بعنوان ادویه در غذاها استفاده میشود، به بدن در هضم چربیها و تحریک تولید صفرا کمک میکند. همچنین میتواند بعنوان یک تصفیهساز طبیعی برای کبد عمل کند.
گردو
گردو سرشار از گلوتاتیون و اسیدهای چرب امگا۳ میباشد که به محافظت از کبد درطول فرآیند پاکسازی کمک میکند.

کبد دارای دردهای متفاوتی می باشد که باید آن را بشناسید.انباشته شدن چربی در سلول های کبدی می تواند به التهاب این سلول ها منجر شود. در صورت بروز اختلال در آن، چربی در کبد رسوب کرده و موجب بروز کبد چرب می شود. کبد طبیعی حاوی حدود پنج گرم چربی در 100 گرم وزن خود می باشد.کبد دارای دردهای متفاوتی می باشد که باید آن را بشناسید.انباشته شدن چربی در سلول های کبدی می تواند به التهاب این سلول ها منجر شود. در صورت بروز اختلال در آن، چربی در کبد رسوب کرده و موجب بروز کبد چرب می شود. کبد طبیعی حاوی حدود پنج گرم چربی در 100 گرم وزن خود می باشد.هر گاه مقدار چربی بیش از پنج درصد وزن آن افزایش یابد به این حالت کبد چرب» گفته می شود. کبد قادر به تولید مجدد خود می باشد. وجود 20- 10 درصد از کل کبد برای ادامه ی حیات کافی است؛ ولی با خارج کردن آن از بدن، مرگ در عرض24 ساعت اتفاق می افتد. کبد صفرا تولید می کند،
نمک های صفراوی برای هضم و جذب چربی و ویتامین های محلول در چربی استفاده می شوند و بیلی روبین محصول نهایی انهدام گلبول های قرمز، در کبد ترکیب شده و از طریق صفرا دفع می شود. علایم درد کبد علایم بیماری کبد چرب بروز نمی کنند و بیماری با هیچ علامتی، به ویژه در ابتدای بیماری، همراه نیست.
در صورت پیشرفت بیماری، معمولاً پس از سپری شدن چند سال یا حتی چند دهه، مشکلات مبهمی نظیر موارد زیر تجربه میشوند: خستگی مزمن کاهش وزن یا کماشتهایی ضعف حالت تهوع گیجی، ضعف قوه تشخیص یا مشکل در تمرکز کردن بیمار علاوه بر موارد فوق گاهی با علایم زیر نیز مواجه میشود:
درد مرکز یا قسمت راست بالای شکم کبد بزرگ شده تیره شدن رنگ پوست یا لک صورت، جوش صورت که معممولاً روی گردن یا زیربغل رخ میدهد. سفید شدن زبان بوی بد دهان کهیر و حساسیتهای پوستی خارش پوست تعرق بیش از اندازه بوی نامطبوع و زننده بدن حلقههای تیره زیر چشم زرد شدن چشم قرمزی،
تورم و خارش چشم (حساسیت چشم) آکنه دوران بزرگسالی (آکنه روزاسه) ـ (جوشهای قرمز اطراف بینی، گونهها و چانه) ظاهر شدن خالها و نقطههای مایل به قهوهای روی پوست مانند لک صورت (خالهای کبدی) قرمز شدن کف پا و دست که گاهی با خارش و التهاب نیز همراه است. سرخ شدن صورت یا افزایش تعداد رگهای خونی صورت (مویرگها/ رگها) سردرد، سرگیجه و در مواردی تنگی نفس

هپاتیت C چیست؟
لغت هپاتیت یعنی تورم کبد. این تورم ممکن است بوسیله مواد شیمیا ئی،دارو،صرف زیاد مشروب الکلی، و یا ایجاد میشود. C بوسیله ویروس هپاتیت hep C” یا ،) HCV( C ویروس ایجاد شود.
آیا هپاتیت C با هپاتیت A و هپاتیت B یکی ا ست؟
هپاتیت A، هپاتیت B و هپاتیت C ویروس های جداگانه ای هستند که باعث تورم کبد میشوند. هریک از ویروس ها بطریق مختلفی سرایت میکند. شما میتوانید بر علیه هپاتیتA و هپاتیت B ایمن سازی بشوید ولی برای جلوگیری ازهپاتیت C واکسن وجود ندارد. امکان دارد که همزمان به هپاتیت ها ی مختلف مبتلا بشوید
تقریبا از هر 100 نفر در استرالیا و جها ن یکنفر مبتلا به هپاتیت C میبا شد و بسیاری ا ز مردم نمیدانند که به آن میتلا هستند. مردم ممکن است مبتلا به هپاتیت C باشند و ندانند زیرا سالها طول میکشد تا عوارض آن ظاهر گردد.
چگونه به هپاتیت C مبتلا میشوید؟
هپاتیت C از طریق خون منتقل میگردد. وقتی خون از کسی که مبتلا به هپاتیت C میبا شد وارد جریا ن خون دیگری میشود. این را تماس خون با خون مینامند. حتی اگر مقدا ر خون آنقد ر کم با شد که دیده نشود، میتواند ویروس را منتقل کند. افسانه ها و خرافات بسیاری در مورد نحوه انتقا ل هپاتیت C وجود دارد. لذا مهم است بخاطر داشته با شید که:
شما میتوانید از طرق زیر به هپاتیت C مبتلا شوید:
خطر جدی
· کارهای طبی یا دندانپزشکی و یا کارهای طبی سنتی که ضد عفونی نشده اند و پوست سوراخ میگردد.د ر بسیاری از کشورها این معمول ترین راه انتقا ل هپاتیت C میبا شد. د ر استرا لیا انتقا ل خون، تلقیح واکسن، و کارها ی طبی مصون ا ز خطر میبا شند.
استفا ده د وباره ا ز وسائل تزریقی دیگران برای تزریق مواد مخد ر، از جمله استروئید. این معمول ترین راه انتقا ل هپاتیت C د ر استرالیا میبا شد.
خالکوبی یا سوراخ کردن پوست ضد عفونی نشده
خطر کمتر
جراحا ت فرو رفتن سوزن د ر کارکنان بهداشتی
چنانچه مادر مبتلا به هپاتیت C باشد ممکن است در دوران حاملگی یا وضع حمل ا ز ماد ر به کودک سرایت کند.
انتقا ل خون د ر استرا لیا قبل ا ز 1990
استعما ل مجد د از وسائل خصوصی دیگران مانند تیغ صورت تراشی یا مسوا ک، چنانچه د ر آن خون وجود دا شته باشد
تما س خون با خون د ر موقع نزدیکی جنسی
جراحا ت سوزن توسط سوزنهای تزریق مواد مخد ر که د ر محلهای عمومی دور انداخته شده ا ند
در تمام نقاط د نیا هپاتیت C وجود دارد.د ر استرالیا، کشوری که د ر آن متولد شده اید و سا یر کشورها خطر وجود دارد
توالت مشترک
ظروف خوراک یا لیوانها ی آشامیدنی
سرفه، عطسه، بوسید ن، و د ر آغوش گرفتن
استخر های شنا
نیش پشه و سا یر ا ت
هپاتیت C چه میکند؟
از هر 100 نفر با هپاتیت C12 ماه اول از شر ویروس خلاص میشوداز هر چها ر نفر یک نفر بطور طبیعی دراینکه عارضه ای را احساس کنند 75% بقیه ویروس را د ر بدنشا ن دارند بدون عواض آن قابل توجه میشوند میگردند که بین 10 تا 15 سا ل بعد از ابتلا 30 نفر ا ز آنها بدون معالجه طبی دچارعارضهآنا ن دچا ر نارسائی و یا سرطا ن کبد میشوند دچا ر بیما ری شدید کبد میشوند. پنج نفر ا زبعد از 20 سا ل تقریبا 10 نفر بدون معالجه بسیاری از مردم دچا ر عوارض هپاتیت C نمیشوند. اگر کسی دچا ر عوارض میشود معمول ترین عارضه خستگی، حالت تهوع و درد شکم میبا شد.
باید آزمایش هپاتیت C را د ر نظر بگیرید اگر:
هرگز انتقال خون ، تلقیح واکسن یا عملیات طبی در کشور دیگری داشته اید و مطمئن نیستید که ضد عفونی شده بوده اند یا نه
آیا هرگز عملیا ت طبی سنتی، خالکوبی یا سوراخ شدن پوست داشته اید و مطمئن نیستید که ضد عفونی شده بوده اند یا نه
آیا هرگز مواد مخد ر تزریق کرده اید و یا از وسائل تزریق مصرف شده استفاده کرده اید، یا به کس دیگری برای تزریق مواد مخدر (از جمله استروئید) کمک کرده اید
· هرگز د ر زندا ن بوده اید و مواد مخد ر از جمله استروئید تزریق کرده اید یا از وسائل تزریق مصرف شده استفاده کرده اید، یا خالکوبی یا سوراخ شدن پوست، یا از تیغ اصلاح و مسواک دیگری استفاده کرده اید.
مطمئن نیستید که خالکوبی و سوراخ کرد ن پوست با وسائل ضد عفونی شده انجام گرفته یا نه
تنها راه برای اینکه بدانید هپاتیت C دارید یا نه آزمایش خون میبا شد. میتوانید ا ز دکترتا ن بخواهید که ترنیب این آزمایش را بدهد.
هپاتیت C و سلامت شخصی
اگر هپاتیت C دارید مهم ا ست که برای کنترل مرتب به دکتر مراجعه کنید و سعی نمائید تا آنجا که ممکن است بطور مداوم سلامتی خود را حفظ کنید.
معالجه هپاتیت C
معالجا ت جد یدی برای هپاتیت C وجود دارد که موثر، آسا ن با عوارض جنبی کم میبا شند.
نه فقط معالجه جدید را بکا ر میبرند بلکه 90-95% شانس معالجه هپاتیت C دارد. مد ت زما ن معالجه نیز خیلی از قبل کوتا ه تر است.
دکتر های عمومی (GPs) و همچنین دکترها ی متخصص میتوانند این معالجات را تجویز کنند و این امر، معالجه شد ن افراد را آسانتر میکند.
معالجا ت جد ید direct-acting antivirals یا DAAs نامیده میشوند و بصورت قرص خورده میشوند. د ر بعضی موارد داروها ی دیگری بنا م Ribavirin و Pegylated Interferon ممکن است به معالجه اضا فه شود. Pegylated Interferon بصورت تزریق داده میشود.
معالجه بین 8 تا 24 هفته طول میکشد و برای همه کسانیکه هپاتیت C دارند توصیه میگردد.
جلوگیری ا ز شیوع هپاتیت C د ر جامعه
د ر سراسر د نیا به روشها ی زیر ازسرایت ویروس هپاتیتC جلوگیری میشود :
غربا ل خونها ی اهدائی
ارائه وسائل ضد عفونی شده تزریق به تزریق کنندگا ن مواد مخدر و آموزش آنها (کاهش صدمه)
ضد عفونی کرد ن وسا ئل پزشکی و عملیا ت سنتی طبی
انجا م خالکوبی و سوراخ کرد ن پوست با رعایت ضد عفونی
حما یت و آگاهی
هپاتیتC همراه با بد نا می و سوء تفاهم است. این میتواند افراد را خجل و گوشه گیر کند. حما یت و آگاهی میتواند ابتلا به هپاتیتC را برای خانواده ما ن، دوستا نما ن، و جامعه آسانتر کند.یکی ا ز بزرگترین مسا ئل برای مبتلایا ن به هپاتیتC این است که به چه کسی بگویند (افشاء کردن) اگر کسی به شما بگوید که هپاتیتC دارد شما نباید به احدی بگوئید مگر اینکه او به شما چنین اجازه ای را داده با شد. نقض اعتما د میتواند فشار روحی بوجود بیاورد.
کسی را بخاطر ابتلا به هپاتیتC مورد تبعیض قرار دادن خلاف قانون است. این شامل استخدا م نیز میشود. اگر شما مبتلا به هپاتیتC هستید مم نیستید به کسی بگوئید مگر اینکه برای بیمه عمر درخواست میدهید و یا خون اهدا میکنید. کارکنان بخش بهدا شت حق ندارند مشخصات و اطلاعا ت شخصی شما را بد ون اجازه تا ن به کسی یا محلی بدهند.
 بد بزرگترین عضو داخلی بدن به شمار می رود.این عضو به ذخیره انرژی و حذف سموم کمک میکند .کبدهمچنین نقش مهمی در فرآیند گوارش و دستگاه هاضمه و متابولیسم مواد غذایی به عهده دارد، کمک می کند که ریزمغذی های حیاتی به اشکال و انواع قابل استفاده برای بدن تبدیل شوند و بیش از 500 عمل مختلف را انجام می دهد.
بد بزرگترین عضو داخلی بدن به شمار می رود.این عضو به ذخیره انرژی و حذف سموم کمک میکند .کبدهمچنین نقش مهمی در فرآیند گوارش و دستگاه هاضمه و متابولیسم مواد غذایی به عهده دارد، کمک می کند که ریزمغذی های حیاتی به اشکال و انواع قابل استفاده برای بدن تبدیل شوند و بیش از 500 عمل مختلف را انجام می دهد.
انباشته شدن چربی در سلول های کبدی می تواند به التهاب این سلول ها منجر شود. در صورت بروز اختلال در آن، چربی در کبد رسوب کرده و موجب بروز کبد چرب می شود.
کبد طبیعی حاوی حدود پنج گرم چربی در 100 گرم وزن خود می باشد. هر گاه مقدار چربی بیش از پنج درصد وزن آن افزایش یابد به این حالت کبد چرب» گفته می شود.
کبد قادر به تولید مجدد خود می باشد. وجود 20- 10 درصد از کل کبد برای ادامه ی حیات کافی است؛ ولی با خارج کردن آن از بدن، مرگ در عرض24 ساعت اتفاق می افتد.
کبد صفرا تولید می کند، نمک های صفراوی برای هضم و جذب چربی و ویتامین های محلول در چربی استفاده می شوند و بیلی روبین محصول نهایی انهدام گلبول های قرمز، در کبد ترکیب شده و از طریق صفرا دفع می شود.
نشانه های بیماری کبد
بیماری کبد چرب، معمولا علامت خاصی ندارد و به دنبال انجام آزمایشات دوره ای، اختلال در آنزیم های آن مشخص می شود و یا این که در زمان انجام سونوگرافی به علل دیگر، ابتلا به کبد چرب نیز تشخیص داده می شود.در برخی موارد این بیماری کاهش ذخیره گلبول های قرمز در خون فرد مبتلا به ناراحتی کبدی موجب خستگی و احساس ناراحتی در قسمت فوقانی شکم می شود. رسوب چربی در کبد می تواند سبب ضعف، بی اشتهایی، تهوع، احساس ناخوشی در شکم و بزرگی کبد شود.علائمی چون زرد شدن رنگ پوست، ناخن ها و چشم ها می تواند نشانه یک مشکل کبدی باشد. کاهش وزن ناگهانی ،خونریزی بینی و لثه ها وحالت تهوع، استفراغ می تواند علامت دیگر عملکرد نامناسب کبد باشد.مشکلات کبدی شامل طیف وسیعی از بیماری ها و نارسایی هایی هستند که به بافت کبد یا عملکرد آن آسیب می رسانند و عمدتا نیز بافت کبد در تماس با یک ویروس ممکن است ملتهب شود. مهم ترین عواملی که موجب بروز بیماری ها و ناراحتی های کبدی می شوند شامل ویروس های هپاتیت A، B و C، مصرف الکل و استفاده زیاد از داروهای مسکن هستند.اگر کبد آسیب شدید ببیند، بدن به جای رد کردن خون از کبد، دوباره خون را به این عضو بازمی گرداند و این امر باعث می شود که خون در مری و مجاری گوارشی وارد شود و در نتیجه مدفوع یا استفراغ بیمار خونی می شود.
درمان کبد چرب:
1-درمان در طب نوین :در طب نوین درمان اختصاصی برای کبد چرب وجود ندارد، ولی شما با کنترل بیماری های زمینه ای از قبیل کاهش وزن، چربی های خون، دیابت و یا قطع نمودن داروهای مسبب (نظر پزشک معالج ) می توانید از پیشرفت این بیماری جلوگیری نمایید.
2- درمان وپیشگیری در طب سنتی :در طب سنتی با استفاده از خواص بعضی گیاهان و عصاره گیری از انها میتوان ترکیباتی بدست آورد که بوسیله آنها براحتی و با موفقیت کامل کبد چرب درمان میشود،
عوامل مهم در بیماری کبد چرب
چاقی و اختلال در چربی های خون، بیماری دیابت، مصرف مشروبات الکلی، بدغذایی و سوء تغذیه، مصرف برخی از داروهای کورتون دار مثل پردنیزولون، داروهای ضد تشنج مانند اسیدوالپروئیک و مصرف بی رویه هورمون ها از جمله علل ابتلا به بیماری کبد چرب هستند.
آیا کبد چرب بیماری خطرناکی است؟
در اکثر موارد این بیماری خطرناک نیست. در صورت درمان نشدن به موقع در درازمدت مقادیر زیادی چربی در کبد رسوب می کند و موجب بروز التهاب کبدی می شود. این بیماری ممکن است موجب ابتلا به سیروز در کبد شود .
علل متفرقه ابتلا به کبد چرب
باید توجه داشت که مسمومیت با برخی سموم و حلال ها می تواند به بروز کبد چرب به شکل خطرناک منجر شود. مصرف خوراکی برخی داروها مثل تتراسیکلین، اسیدوالپروئیک و آمیودارون و مواد کورتون دار از علل کبد چرب هستند.
رژیم غذایی و چند دستور بهداشتی
ورزش و حفظ تناسب عمومی بدن و حفظ وزن در حد مطلوب بسیار حائز اهمیت است. چربی های اشباع شده را از رژیم غذایی حذف واز مصرف شیر و ماست پرچرب خودداری کنید و به جای مصرف کره و روغن حیوانی از مارگارین یا روغن های مایع با چربی های اشباع نشده بهره ببرید و در پختن غذا از حداقل مقدار روغن استفاده کنید.
مصرف جگر، مغز، قلوه و کله پاچه، شیرینی جات و تنقلات ممنوع است. میوه جات و سبزیجات بیشتری مصرف کنید. به سالاد خود سس اضافه نکنید. آبلیمو چاشنی مناسبی برای سس است. مصرف گوشت ماهی و مرغ از گوشت قرمز بهتر است.
انواع بیماری کبدی
انواع بسیاری از بیماری های کبدی وجود دارد. ویروس ها شامل هپاتیت A، هپاتیت B و هپاتیت C است. بیماری کبد می تواند ناشی از مواد مخدر، سموم و یا نوشیدن بیش از حد الکل باشد. اگر کبد به دلیل بیماری زخم شود، آن را سیروز مینامند. یرقان یا زردی پوست، می تواند یکی از نشانه های بیماری کبدی باشد.سرطان می تواند بر کبد تاثیر بگذارد.
نشانه ها و عوامل بیماری سیروز کبدی
بیماری مزمن کبدی است که به دلیل افزایش بافت فیبری، ساختمان طبیعی آن نابود می شود و می تواند در نتیجه ی ابتلا به بیماری های کبدی مثل هپاتیتB ، بیماری کبد الکلی (بیماری ناشی از مصرف زیاد الکل) و بیماری های خود ایمنی باشد.
سیروز، تظاهرات بالینی متعددی دارد که عبارت اند از:
– سوء تغذیه
– جمع شدن آب در شکم (آسیت)
– آنسفالوپاتی کبدی
– تغییرات قند خون و…
تغذیه درمانی صحیح می تواند در کاهش بروز عوارض موثر باشد، ولی دریافت کافی مواد مغذی به دلیل بی اشتهایی، تهوع و فقدان حس چشایی مشکل است.
تعداد وعده های غذایی بیشتر و کوچک تر، بهتر از 3 وعده غذایی تحمل می شوند. مکمل های مایع خوراکی نیز باید دریافت گردد و تغذیه ی اضافی هم در بیماران مبتلا به سوء تغذیه و هم چنین در افرادی که در معرض خطر عوارض کشنده ی بیماری هستند، در نظر گرفته شود.

حقایق جالب درباره کبد
⇐ در هر جانور مهره دار یک کبد وجود دارد (مهره داران به جانوران دارای ستون فقرات گفته می شود). هنوز جایگزین مصنوعی به جای کبد درست نشده.
⇐ کبد علاوه بر این که در مقابل هر گونه ماده مضری که ممکن است از طریق خوردن و یا به هر صورت دیگر وارد بدنمان شود از ما محافظت می کند، خون مان را از مواد شیمیایی مضری که خود بدن تولید می کند پاک می کند. این مواد شیمیایی سپس یا به صورت صفرا (که به جذب چربی هم کمک می کند) به روده ها می روند و بدن را به صورت مدفوع ترک می کنند و یا از کلیه ها عبور می کنند، تصفیه می شوند و به ادرار می روند.
⇐ صفرا که به وسیله کبد درست می شود، به مدفوع رنگ قهوه ای می دهد.
⇐ بیلی روبین ماده زرد مایل به قهوه ای است که در صفرا یافت می شود. بیلی روبین زمانی تولید می شود که کبد گلبول های قرمز قدیمی را تجزیه می کند. کلیه ها نیز آن را تصفیه می کنند و وارد ادرار می شود. بیلی روبین به ادرار رنگ زرد می دهد.
⇐ کبد دارای توانایی شگفت انگیزی است. کبد تنها اندامی است که می تواند به طور دایم خودش را بازسازی کند. به همین خاطر است که پیوند کبد امکان پذیر است. هنگامی که بخشی از کبد پیوند زده می شود، کبد اهدا کننده خودش را بازسازی می کند و به اندازه اصلی اش برمی گردد در حالی که بخشی از کبد که پیوند زده شده نیز رشد می کند تا به اندازه ای که برای گیرنده مناسب است برسد. البته در عین برخورداری از این توانایی کبد اندام بسیار آسیب پذیری هم هست.
⇐ کبد قند اضافی ای که می خوریم یا در خون مان وجود دارد را در قالب یک ماده شیمیایی به نام گلیکوژن انبار می کند. گلیکوژن نزدیک به 6 برابر وزنش آب جذب می کند، بنابراین کبد ما برای ذخیره آب هم مهم است. وقتی بدن به قند بیشتری نیاز دارد (مانند زمان بین وعده های غذایی)، کبد گلیکوژن را به گلوکز تجزیه می کند که بقیه بدن مان به عنوان سوخت از آن استفاده می کند. کبد این کار را برای بقیه بدن انجام می دهد، چراکه خودش نمی تواند از گلوکز برای کسب انرژی استفاده کند.
⇐ کبد همچنین هنگامی که بریدگی داریم به کمک مان می آید. کبد مواد شیمیایی، آنزیم ها و عوامل دیگری را می سازد که خون مان برای ه شدن مورد استفاده قرار می دهد. اگر کبد ما بیمار باشد، این مواد بسیار مهم را نمی سازد و به راحتی خونریزی می کنیم.
⇐ کبد تقریباً هر دارویی که می گیریم (مانند تایلنول) را پردازش می کند. بدن ما نمی تواند از داروهایی که به طور عادی می گیریم استفاده کند بنابراین کبد آنها را به شکلی در می آورد که بدن بتواند مورد استفاده قرار دهد.
⇐ کبد ما کلسترول می سازد. برخی از افراد فکر می کنند کلسترول چیز بدی است اما کلسترول برای ساخت سلول ها و ساخت مواد شیمیایی خاصی به نام هورمون ها مهم است. هورمون ها مثل پیام رسان هایی در بدن ما هستند و بدون آنها بخش های مختلف بدن قادر نخواهند بود خیلی خوب با یکدیگر ارتباط برقرار کنند.
⇐ عوامل زیادی می توانند باعث بیمار شدن کبد شوند، از جمله آنها ویروس (به عنوان مثال هپاتیت B)، مواد اعتیادآور (الکل مثال خوبی است) و سموم اند. یک نشانه مشخص که نشان می دهد کبد بیمار است این است که رنگ چشم ها و پوست زرد می شود.
⇐ کبد بزرگ ترین اندام داخلی و پیچیده ترین اندام سوخت و ساز بدن انسان است.
⇐ همیشه و در همه مواقع کبد حاوی حدود 10 درصد از خون بدن ما است و در هر دقیقه حدود 1.4 لیتر خون را پمپ می کند.*
⇐ دکتر توماس E. استارزل اولین پیوند کبد انسان را در سال 1963 در دانشکده پزشکی دانشگاه کلرادو انجام داد؛ اما نبود داروهای مؤثر سرکوب کننده سیستم ایمنی میزان موفقیت این عمل را محدود کرد. چهار سال بعد، دسترسی به داروهای سرکوب کننده سیستم ایمنی مؤثرتر به دکتر استارزل کمک کرد نخستین پیوند موفق کبد را انجام دهد.

جِگَر یا کَبِد (به انگلیسی: Liver) بزرگترین غده در بدن است که در فعالیتهای سوختوساز بدن مانند گوارش نقش دارد.
تمام خون دستگاه گوارش توسط سیاهرگی به نام ورید بابی جمعآوری شده و وارد جگر میشود و تمام مواد جذب شده از لولهٔ گوارشی از جگر عبور میکنند. از دیگر کارهای جگر به دام انداختن سموم و تصفیهٔ آنها با تبدیل کردنشان به مواد بیضرر است. همچنین، این جگر است که متابولیسم داروها را در بدن بر عهده دارد. شرکت در خونسازی (در دورهٔ پیش از تولد) و مقاومت در برابر عفونتها، فراهم ساختن سریع انرژی در هنگام ضرورت، ذخیرهٔ آهن و… از دیگر فعالیتهای کبد استپروتئینهای خونی در جگر ساخته میشوند. سلولهای کبدی پروتئینهای مختلفی را بهطور دائمی میسازند از جمله آلبومین، پروترومبین، فیبرینوژن، لیپو پروتئینها و هپارین.سلولهای کبدی مواد مختلفی از جمله تری گلیسریدها، گلیکوژن و ویتامینها را ذخیره میکنند.جگر به عنوان یک سیستم بافری مهم برای گلوکز خون عمل میکند به این معنی که هنگامی که گلوکز خون بعد از صرف یک وعده غذا تا غلظت زیادی بالا میرود میزان ترشح انسولین نیز افزایش مییابد و در حدود دو سوم گلوکز جذب شده از روده بلافاصله به گلیکوژن تبدیل شده و در جگر ذخیره میشود. در طی ساعتهای بعد که غلظت گلوکز خون، و نیز انسولین کاهش مییابد، جگر گلیکوژن را تجزیه و به گلوکز تبدیل میکند.این تنظیم در بیماران با اختلالات کبدی تقریباً غیرممکن است.
کالبدشناسی
جگر عضو قهوهای مایل به قرمز با چهار لب نابرابر از نظر شکل و اندازه است. وزن طبیعی جگر انسان ۱٫۶۶–۱٫۴۴ کیلوگرم (۳٫۷–۳٫۲ پوند) بوده،و اندامی صاف، صورتی-قهوهای و مثلثی شکل میباشد. جگر بزرگترین اندام داخلی (پوست بزرگترین اندام کلی است) و بزرگترین غده در بدن انسان است. محل این اندام در یک چهارم بالایی حفره شکمی بوده، و درست زیر دیافراگم قرار دارد. جگر در سمت راست معده بوده و روی کیسه صفرا قرار دارد. دو رگ خونی به آن متصل شدهاست، یکی از آنها شریان کبدی و دیگری سیاهرگ باب نام دارد. شریان کبدی خون آئورتی را حمل میکند، در حالی که سیاهرگ باب خون شامل مواد مغذی هضم شده از گوارش و همچنین طحال و لوزالمعده را حمل میکند. این رگهای خونی به مویرگها تقسیم شده، و خون را به لبها هدایت میکنند. هر لب از میلیونها یاختهٔ کبدی تشکیل شده که اساس یاختههای متابولیکی هستند. لبها واحدهای عملکردی کبد هستند.
انواع سلول
دو نوع عمده از سلولهای عمومی در لبهای جگر وجود دارد؛ سلولهای نرماکنه و سفتاکنه. ۸۰٪ حجم جگر را سلولهای نرماکنه تشکیل داده و هپاتوسیت نامیده میشوند. سلولهای سفتاکنه ۴۰٪ از تعداد کل سلولهای جگر را تشکیل میدهند اما تنها ۶٫۵٪ حجم جگر را شامل میشوند. سلولهای آندوتلیال سینوسی کبدی، سلولهای کوپفر و سلولهای ستارهای کبدی تعدادی از سلولهای سفتاکنه سینوس کبد هستند.
جریان خون
جگر دارای دو جریان خون از سیاهرگ باب و شریان کبدی میباشد. حدود ۷۵٪ از جریان خون جگر، توسط سیاهرگ باب از خون وریدی طحال، دستگاه گوارش و اندامهای مرتبط با آن تأمین میشود. شریان کبدی باقیمانده جریان خون جگر را تأمین میکند. اکسیژن از هر دو منبع تأمین میشود؛ تقریباً نصف اکسیژن کبد توسط سیاهرگ باب و نصف آن توسط شریان کبدی تهیه میشود.خون در سینوسهای کبدی جریان یافته و داخل ورید مرکزی هر لب تخلیه میشود. وریدهای مرکزی با ورید کبدی که کبد را ترک میکند یکی میشوند.
جریان صفراوی
درخت صفراوی
اصطلاح درخت صفراوی از شاخههای بلند مجاری صفراوی گرفته شدهاست. صفرای تولید شده در جگر در کانالهای صفراوی که با مجاری صفراوی ادغام شده، جمع میشوند. درون جگر، این مجاری، مجاری صفراوی داخل کبدی نامیده میشوند (درون کبد)، و هنگامی که خارج میشوند آنها را خارج کبدی (بیرون از کبد) مینامند. مجاری داخل کبدی در نهایت به مجاری کبدی چپ و راست تخلیه میشوند و با ادغام خود مجرای مشترک کبدی را میسازند. مجرای سیستیک کیسه صفرا با مجرای مشترک کبدی متصل شده و مجرای مشترک صفرا را تشکیل میدهند.صفرا توسط مجرای مشترک صفرا مستقیماً وارد دوازدهه میشود، یا توسط مجرای سیستیک موقتاً در کیسه صفرا ذخیره میشود. مجرای مشترک صفرا و مجرای پانکراس با یکدیگر در آمپول واتر وارد بخش دوم دوازدهه میشوند.
جگر انسان
اگر سطح جداری را مشاهده کنید، جگر انسان بهطور معمول به دو لب تقسیم میشود (چپ و راست)؛ اما اگر سطح احشایی را مشاهده کنید کبد به چهار لب به علاوه لب دمی و چهارگوش تقسیم میشود. نشانههای کالبدشناسی دیگری نیز وجود دارد، از جمله لیگامان وریدی (لیگامان آرانشیو) و لیگامان دایرهای (لیگامان ترس) که بعداً در سمت چپ کبد به دو بخش تقسیم میشوند. لیگامان داسی (لیگامان فلسی فرم) در جلوی جگر (سمت قدامی) قابل مشاهده است. این لیگامان جگر را به دو لب چپ و راست تقسیم میکند.
بخشهای کالبدشناسی
جگر در طبقهبندی Couinaud کالبدشناسی کبد، به هشت بخش عملکردی مستقل تقسیم میشود
دیگر حیوانات
جگر در تمام مهرهداران وجود دارد، و بهطور معمول بزرگترین اندام (داخلی) میباشد. شکل آن در گونههای مختلف متفاوت است، و به دلیل شکل بزرگش و ترتیب قرارگیری اندامهای اطراف آن قابل تشخیص است. با این حال، در بیشتر گونهها جگر به دو لب چپ و راست تقسیم میشود؛ استثنا در این قاعده کلی مارها هستند، که به دلیل ضرورت شکل بدن جگر آنها به شکل سیگار برگ وجود دارد. ساختار داخلی جگر آن کاملاً شبیه همه مهرهداران است.این اندام گاهی اوقات بهعنوان جگر مرتبط با دستگاه گوارش طنابداران اولیه مثل نیزک یافت میشود. هرچند، این اندام یک غده ترشحی است، نه یک اندام متابولیکی، و چگونگی همساختشناسی واقعی آن با کبد مهرهداران مشخص نیست.
فیزیولوژی
عملکردهای مختلفی از جگر توسط سلولهای کبدی یا هپاتوسیتها انجام میشود. در حال حاضر، هیچ اندام مصنوعی یا دستگاهی که توانایی تقلید تمام عملکردهای جگر را داشته باشد وجود ندارد. در درمان تجربی نارسایی کبد بعضی از عملکردها را میتوان با دیالیز کبد مشابهسازی کرد. تصور میشود که جگر مسئول ۵۰۰ عملکرد جداگانه در ترکیب با دیگر سیستمها و اندامها میباشد.
جگر نقشهای متعددی در متابولیزم کربوهیدارتها دارد
نوگلوکززایی (سنتز گلوکز از اسید آمینهها، لاکتات یا گلیسرول)
گلیکوژنولیز (شکستن گلیکوژن به گلوکز)
گلیکوژنز (تشکیل گلیکوژن از گلوکز)(بافتهای ماهیچهای نیز میتوانند این کار را انجام دهند)
جگر مسئول اصلی متابولیزم پروتئینها، سنتز و همچنین تخریب آنها میباشد.
جگر چندین نقش متعدد در متابولیزم لیپیدها دارد:
سنتز کلسترول
لیپوژنزیس، تولیدات تریگلیسیریدها (چربیها)
بخش عمدهای از لیپوپروتئینها در جگر سنتز میشوند.
جگر فاکتورهای انعقادی I (فیبرینوژن)، II (پروترومبین)، V، VII، IX، X و XI، همچنین پروتئین سی، پروتئین اس و آنتیترومبین را تولید میکند.
در سهماهه اول زندگی جنین، جگر اصلیترین محل برای تولید گلبول قرمز میباشد. در هفته ۳۲ باروری، مغز استخوان تقریباً بهطور کامل این وظیفه را به عهده میگیرد.
جگر صفرا (مایع زرد رنگ) را تولید و دفع میکند، صفرا برای امولسیون چربیها مورد نیاز بوده و بهجذب ویتامین کا کمک میکند. مقداری از صفرا مستقیماً وارد دوازدهه میشود و مقداری از آن در کیسه صفرا ذخیره میشود.جگر همچنین فاکتور رشد شبه انسولین ۱ را تولید میکند، هورمون پروتئینی پلیپپتیدی که نقش مهمی در رشد کودکان و تداوم آنابولیسم در بزرگسالان دارد.جگر محل عمده تولید ترومبوپپتین میباشد. ترومبوپپتین یک هورمون گلیکوپروتئین میباشد که تولید پلاکتها توسط مغز استخوان را تنظیم میکند.
تفکیک
شکستن انسولین و دیگر هورمونها
گلوکورینه کردن بیلیروبین، باعث تسهیل دفع صفرا میشود.
جگر مواد سمی را تجزیه یا تغییر میدهد (به عنوان مثال با متیلاسیون) و بیشتر داروها در فرایند متابولیزم دارو تولید میشود.
کبد آمونیاک را به اوره تبدیل میکند (چرخه اوره).
سایر عملکردها
جگر محل ذخیرهی بسیاری از مواد از جمله گلوکز (به شکل گلیکوژن)، ویتامین آ (ذخیره ۲–۱ سال)، ویتامین د (ذخیره ۴–۱ ماه)، ویتامین ب ۱۲ (ذخیره ۳–۱ سال)، ویتامین کا، آهن، و مس میباشد.
جگر مسئول اثرات ایمونولوژیکی میباشد - سیستم فاگوسیتی تک هستهای (ام پی اس) جگر شامل بسیاری از سلولهای ایمونولوژیکی فعال است، همچنین به عنوان غربال» برای آنتیژنهای حمل شده توسط سیستم باب عمل میکند.کبد، آلبومین، عمدهترین ماده اسمولاریته پلاسمای خون را تولید میکند.جگر آنژینوتانسینوژن را سنتز میکند، هورمون مسئول بالا بردن فشار خون، که توسط رنین فعال میشود، زمانی که کلیه احساس کند فشار خون پایین است رنین را آزاد میکند.جگر بهعنوان مخزن خون نیز عمل میکند، یک اندام قابل بسط میباشد. مقدار زیادی از خون میتواند در رگهای خونی ذخیره شود، این مقدار حجم نرمال خون در وریدهای کبدی میباشد و در سینوسهای کبدی در حدود ۴۵۰ میلی لیتر میباشد. در طول نارسایی قلبی با احتقان محیطی، جگر گسترش مییابد، و گاهی اوقات ۰٫۵ تا ۱ لیتر از خون اضافی به علت فشار بالا در دهلیز راست که باعث بازگشت فشار در کبد میشود در وریدهای کبدی و سینوسها ذخیره میشود.
ارتباط با پزشکی و داروشناسی
ظرفیت اکسیداتیو جگر با افزایش سن کاهش مییابد بنابراین هر دارویی که به اکسیداسیون نیاز داشته باشد (مثلاً بنزودیازپین) احتمال زیاد دارد که به سطوح سمیت برسد. هرچند، داروهایی با نیمهعمر کوتاه، از جمله لورازپام و زازپام در بیشتر مواردی که بنزودیازپین در طب سالمندان مورد نیاز است، ترجیح داده میشوند.
بیماریهای جگر
یرقان
سیروز کبد
درد و احساس سنگینی سمت راست شکم
تورم پاها
بزرگی جگر و طحال
تومور لب چپ کبد
جگر تقریباً از هر اندامی در بدن حمایت میکند و برای بقا حیاتی است. بهدلیل محل استراتژیک و عملکردهای چندبعدی خود جگر نیز مستعد بسیاری از بیماریها میباشد
عمومیترین بیماریها شامل: عفونتهایی از جمله هپاتیتهای آ، ب، سی، دی، ای، آسیبهای ناشی از نوشیدنیهای الکلی، کبد چرب، سیروز، سرطان، آسیبهای دارویی (به خصوص توسط استامینوفن (پاراستامول) و داروهای ضد سرطانی).بسیاری از بیماریهای کبدی با یرقان ناشی از افزایش سطح بیلیروبین در سیستم همراه است. بیلیروبین نتیجه فروپاشی هموگلوبین گلبولهای قرمز خون میباشد؛ بهطور معمول، جگر بیلی روبین را از خون خارج کرده و از طریق صفرا دفع میکند.بسیاری از بیماریهای کبدی در کودکان نیز وجود دارد، از جمله انسداد مجاری صفراوی، کمبود آلفا-۱ آنتیتریپسین، سندرم آلاژیل، کلستاز داخل کبدی خانوادگی پیشرونده و هیستوسیتوز سلول لانگرهانس.
بیماریهایی که با عملکرد جگر تداخل دارند اختلالاتی را در فرایندهای آن ایجاد خواهند کرد. هرچند، جگر ظرفیت بالایی برای بازسازی و ذخیرهسازی دارد. در بیشتر موارد، جگر تنها علائم را بعد از آسیب گسترده نشان میدهد.بیماریهای جگر با آزمون عملکرد کبد تشخیص داده میشوند، بهعنوان مثال، توسط تولید پروتئین فاز حاد.همچنین بیماریهای دیگری نیز هستند که بهطور مستقیم بیماری جگر شناخته نمیشوند ولی ممکن است موجب اختلال در عملکرد جگر شوند، به عنوان مثال عامل دیفتری در گلو رشد میکند و توکسین آن بر جگر و کلیه و اعصاب و قلب اثر میکند. همچنین یکی از علل مرگ بیماری مالاریا نارسایی جگر و کلیه است.
بازسازی و پیوند
بعد از برش لب چپ جگر
جگر تنها اندام داخلی بدن انسان است که توانایی باززایی طبیعی بافتهای از دست رفته را دارد؛ کمتر از ۲۵٪ جگر میتواند بهتمام جگر احیا شود.باززایی بسیار سریع است. جگر طی یک تا دو هفته بعد از از دست دادن بیش از ۵۰٪ حجم خود به اندازه طبیعی خود باز خواهد گشت.این عمل دلیل عمدهی بازگشت هپاتوسیتها به چرخه یاختهای است. هپاتوسیتها از فاز جی صفر خاموش به فاز جی ۱ رفته و تحت میتوز قرار میگیرند. این فرایند توسط گیرنده پی ۷۵ فعال میشود.
سه پیوند اولیهی جگر انسان توسط توماس استارزل در سال ۱۹۶۳ در ایالات متحده انجام شد.در سال ۱۹۶۸، روی کالن در کمبریج انگلستان اولین پیوند جگر را در بریتانیای کبیر انجام دادپیوند کبد تنها گزینه برای افرادی است که مبتلا به نارسایی غیرقابل بازگشت کبدی هستند. بیشتر پیوندهای انجام شده برای بیماریهای مزمن باعث سیروز میشوند، از جمله هپاتیت سی مزمن، الکلیسم، هپاتیتهای خودایمن و بسیاری دیگر از بیماریها. پیوندهای جگر انجام شده برای نارسایی حاد کبد که در آن نارسایی در طول چند روز هفته رخ میدهد کمتر شایع است.
قطبهای پیوند جگر ایران
شیراز
کرمان
مشهد
تهران
در این چهار شهر یعنی شیراز، کرمان و مشهد، تهران که به عنوان چهار قطب پزشکی کشور نیز مطرح هستند پیوند جگر انجام میپذیرد.
اندامزایی
منشأ جگر قرارگیری آن در بخش شکمی اندوردم فورگات (اندودرم یکی از ۳ لایه سلولی جوانه جنینی میباشد) و مجاور مزانشیم دیواره ترنسورسوم میباشد. در رویان انسان، دایورتیکولوم کبد یک لوله اندودرمی است که از فورگات به اطراف مزانشیم گسترش یافتهاست. مزانشیم دیواره ترانسورسوم باعث تکثیر این اندودرم به شاخه شاخه شدن و شکلگیری اپیتلیوم غدهای جگر میشود. بخشی از دایورتیکولوم کبدی (که این منطقه نزدیک لوله گوارش است) در ادامه به عنوان مجرای زهکشی جگر عمل میکند، و شاخهای از این مجرا کیسه صفرا را ایجاد میکند. علاوه بر این سیگنالهای مزانشیم دیواره ترانسورسوم، فاکتور رشد فیبروبلاست از تکامل قلب نیز همراه با رتینوئیک اسید ناشی از مزودرم صفحه جانبی به صلاحیت جگر کمک میکند. سلولهای اندودرمی کبدی تحت یک انتقال مورفولوژیکی از ستونی به شبه لایهای منجر به ضخامت اولیه جوانه جگر میشود. سلولهای ستارهای جگر از مزانشیم مشتق میشوند.بعد از مهاجرت هپاتوبلاستها به مزانشیم دیواره ترانسورسوم، معماری کبدی با سینوسهای کبدی شروع بهکار میکند و مویرگهای صفراوی ظاهر میشوند. جوانهی جگر به لبهای کبدی تقسیم میشود. ورید نافی چپ به مجراهای وریدی تبدیل شده و ورید ویتلاین به ورید باب تبدیل میشود. گسترش جوانهی جگر توسط سلولهای بنیادی خونساز انجام میشود. هپاتوبلاستهای دو پتانسیلی به سلولهای اپیتلیال صفراوی و هپاتوسیتها متمایز میشوند. سلولهای اپیتلیال صفراوی از هپاتوسیتهای اطراف ورید باب متمایز میشوند، ابتدا یک، تکلایه تولید و سپس دولایه از سلولهای مکعبی تولید میکنند. در صفحهی داکتال، تمرکز انبساط در نقاطی از دولایه پدیدار میشود، توسط مزانشیم باب محصور شده، و تحت توبولزایی در مجراهای صفراوی درون کبدی قرار میگیرد. هپاتوبلاستها مجاور ورید باب قرار نگرفته و در عوض به هپاتوسیتها متمایز شده و در طنابهای خطی سلولهای اپی تلیال مزانشیم و مجراهای صفرا قرار میگیرند. هنگامی که هپاتوبلاستها به هپاتوسیتها تخصصی شده و گسترش مییابند، عملکردها را از یک هپاتوسیت بالغ دریافت میکنند، و در نهایت هپاتوسیتهای بالغ بهعنوان سلولهای اپیتلیال بسیار قطبی با انباشتگی گلیکوژن فراوان ظاهر میشوند.
تأمین خون جنین
در جنین در حال رشد، منبع اصلی خون کبد از ورید نافی است که مواد مغذی را برای جنین در حال رشد تأمین میکند. ورید نافی از ناف وارد شکم میشود، و در طول لبه آزاد لیگامان فلسی فرم کبد به سطح تحتانی کبد به طرف بالا عبور میکند. به شاخه چپی ورید باب متصل میشود. مجراهای وریدی، خون را از ورید باب چپی به ورید کبدی چپی و سپس به بزرگسیاهرگ زیرین حمل میکنند، و اجازه میدهند خون جنینی در کبد دور بزند.درجنین، کبد در طول بارداری نرمال توسعه مییابد، و تصفیه نرمال کبد جنین انجام نمیشود. کبد اجازه ندارد فرایندهای گوارشی را انجام دهد زیرا جنین وعدههای غذایی را بهطور مستقیم مصرف نمیکند، اما مواد مغذی را توسط جفت از مادر دریافت میکند. کبد جنین برخی از سلولهای بنیادی خون را آزاد میکند که به تیموس جنین مهاجرت میکنند، بنابراین ابتدا لنفوسیتها، که لنفوسیت تی نامیده میشوند از سلولهای بنیادی کبد جنین ساخته میشوند. هنگامی که جنین متولد میشود، تشکیل سلولهای بنیادی خون در جنین به مغز قرمز استخوان منتقل میشود.بعد از تولد، ورید نافی و مجراهای وریدی طی دو تا پنج روز کاملاً محو میشوند.
به عنوان غذا
جگر داران، غازماکیانسانان، و ماهی معمولاً به عنوان خوراک توسط انسانها خورده میشود. جگرهای گاو، گوسفند، گوساله، مرغ خانگی و غازها در قصابیها و سوپرمارکتها بهطور گسترده قابل دسترس هستند.جگر میتواند پخته، آبپز، کبابی، سرخ شده، در روغن تفت داده شده یا خام خورده شود (asbeh nayeh or sawda naye در غذاهای لبنانی، ساشیمی کبد). در بسیاری از آمادهسازیها، تکههای جگر با تکههای گوشت و کلیه، مانند اشکال مختلف کبابهای شبکهای خاورمیانهای ترکیب میشوند (به عنوان مثال meurav Yerushalmi). جگر اغلب در پخشینه درست میشود. مثالهای خوب شناخته شده شامل liver pté، جگر چرب، chopped liver، و leverpastej میباشند. سوسیسهای کبدی از جمله Braunschweiger و liverwurst نیز ارزش غذایی دارند. خوراک سنتی آفریقای جنوبی، به نام Skilpadjies، از جگر گوسفند چرخ شده پیچیده در netvet (چربی غشا پوششی) تهیه شده و روی آتش کباب شدهاست. البته این نوع کباب جگر درایران در میان اقوام لر نیز مرسوم است ولی آن را چرخ نمیکنند بلکه بصورت قطعات کوچک در چربی غشا روده قرار میدهند.جگر حیوانات غنی از آهن و ویتامین آ میباشند، و روغن جگر ماهی معمولاً به عنوان مکمل غذایی استفاده میشود. بهطور سنتی، کبد بعضی از ماهیها مخصوصاً لقمهماهی معمولی بهعنوان غذا ارزش دارد. این جگر برای آمادهسازی غذا مورد استفاده قرار میگیرد، از جمله در جگر اسکیت آبپز با تست در انگلستان، همچنین beignets de foie de raie و foie de raie en croute در آشپزی فرانسوی.
خوردن جگر در دوران بارداری
اگرچه جگر بدلیل داشتن مواد مغذی و ویتامین های متعدد مانند اسیدفولیک، پروتئین، ویتامین آ و آهن غذای بسیار مفیدی برای ن باردار محسوب می شود. اما باتوجه به مقادیر زیاد ویتامین آ موجود در آن می تواند مشکلات متعدد و جدی برای جنین و مادر بوجود آورد. ویتامین آ موجود در جگر به شکل رتینول است، رتینول به طور قابل توجهی قوی تر از خود ویتامین آ است که در صورت مصرف آن در مقادیر زیاد در دوران بارداری در رشد جنین و نواقص احتمالی و ایجاد سرطان در بدن مادر تاثیر دارد. لذا خوردن جگر در دوران بارداری باید با م پزشک انجام شود.
اشارات فرهنگی
در استورههای یونانی، پرومته بهدلیل آشکار کردن آتش برای انسان توسط خدایان مجازات شد، او را در جایی که یک کرکس (یا یک عقاب) جگر او را نوک میزد به سنگ زنجیر کردند و جگر در طول شب دوباره ساخته میشد. (جگر تنها اندام داخلی انسان است که میتواند خودش را به میزان قابل توجهی بازسازی کند) بسیاری از مردم باستانی خاور نزدیک و مناطق مدیترانهای نوعی از طالعبینی به نام هاروسپیسی را انجام میدهند، آنها سعی میکنند اطلاعات را با تمرین بر روی جگرهای گوسفند و دیگر حیوانات بهدست بیاورند.در افلاطون، و در فیزیولوژیهای بعدی، جگر بهعنوان مکان تاریکترین احساسات تصور میشود (بهطور خاص خشم، حسادت و طمع) که انسان را به واکنش وادار میکند.در تلمود (رساله براکهوت ۶۱ ب) کبد به عنوان محل خشم است که با کیسه صفرا خنثی میشود.در زبانهای فارسی، اردو و هندی (جگر یا जिगर یا jigar) در سخنرانیهای تمثیلی جگر، مرجع شجاعت و احساسات قوی یا بهترین حالت فرد» است.افسانه جانسون کبدخوار میگوید که او میتواند جگر هرکسی را که بعد از شام کشته شده باشد، بریده و بخورد.

سیروز کبدی بیماری است که بر اثر عفونت و زخم های طولانی مدت کبد به وجود می آید و معمولا با مصرف بیش از حد الکل این بیماری تشدید می شود.
سیروز یک مرحله از زخم (فیبروز) کبد است که به دلیل بسیاری از انواع بیماری ها و بیماری کبد، مانند هپاتیت و اعتیاد به الکل مزمن، ایجاد می شود.هر بار کبد شما آسیب می بیند - چه با بیماری، یا با مصرف بیش از حد الکل و چه دلیل دیگری - تلاش می کند خودش را ترمیم کند.در این فرآیند، زخم روی زخم شکل می گیرد.سیروز پیشرفت می کند و بیشتر و بیشتر شکل می گیرد و برای کبد مشکل می شود ( سیروز خفیف). سیروز پیشرفته، تهدید کننده زندگی است. همانطور که در این بخش از سلامت نمناک خواهید خواند آسیب کبد ناشی از سیروز به طور کلی نمی تواند انجام نشده باشد.اما اگر سیروز کبد زودتر تشخیص داده شود و درمان شود، آسیب بیشتر می تواند محدود و به ندرت مع شود.
علایم سیروز کبدی :
سیروز اغلب هیچ نشانه یا علامتی ندارد مگر این که آسیب کبد گسترده باشد. زمانی که علایم و نشانه ها رخ می دهند، ممکن است شامل موارد زیر باشند:
خستگی
به راحتی خونریزی یا کبودی دیده می شود
فقدان اشتها
حالت تهوع
تورم در پاها، پاها یا قوزک پا (تورم)
کاهش وزن
خارش پوست
تغییر رنگ زرد در پوست و چشم ها (یرقان)
تجمع سیالات در شکم (آسسیت)
رگ های خونی مانند عنکبوت بر روی پوست
قرمزی کف دست
برای ن عدم یا عقب و جلو افتادن دوره های مربوط به یائسگی
برای مردان، از دست دادن نیروی جنسی، بزرگ شدن سینه و یا کوچک شدن پروستات
گیجی، چرت زدن و صحبت کردن با لکنت زبان (آنسفالوپاتی کبد)
حالت تهوع از نشانه های بیماری سیروز کبدی
چه زمانی باید به پزشک مراجعه کرد؟
اگر علائم و نشانه های فهرست شده در بالا را دارید، با پزشک خود قرار ملاقات بگذارید.
طیف گسترده ای از بیماری ها و شرایط می تواند به کبد آسیب بزند و منجر به سیروز شود.
اعتیاد به الکل مزمن
هپاتیت ویروسی مزمن (هپاتیت B، C و D)
چربی انباشته شده در کبد (بیماری چربی کبد غیر الکلی)
تجمع آهن در بدن (هموکروماتوز)
فیبروز کیستیک
وجود مس در کبد (بیماری ویلیسون)
ضعف مجاری صفراوی (آترزی صفراوی)
نقص آنتی تیپسین آلفا - 1
اختلال در متابولیسم قند (گالاکتوزمی یا بیماری ذخیره گلیکوژن)
اختلال ژنتیکی (سندرم آلاگیل)
بیماری کبدی ناشی از سیستم ایمنی ضعیف بدن (هپاتیت ایمنی)
تخریب مجاری صفراوی (سیروز اولیه)
التیام و استفاده از مجاری صفراوی (اسکلروز اولیه)
عفونت هایی مانند سیفیلیس یا بروسلوز
داروها، از جمله متوترکسات یا ایسانیوزید
اعتیاد به الکل
مصرف بیش از حد الکل عامل خطر ابتلا به سیروز است.
هپاتیت ویروسی:
همه افراد مبتلا به هپاتیت مزمن، سیروز را توسعه نمی دهند، اما یکی از علل اصلی این بیماری کبد است.
اضافه وزن داشتن:
چاق بودن، ریسک شرایط شما را افزایش می دهد که ممکن است به سیروز مانند بیماری چربی ترانس غیر الکلی و استاتو هپاتیت منجر شود.
مشکلات مربوط به سیروز می تواند شامل موارد زیر باشد:
فشار خون بالا در رگ هایی که کبد را تامین می کند:
سیروز جریان نرمال خون را از کبد کم می کند، در نتیجه فشار در رگ را افزایش می دهد که خون را از روده و طحال دریافت می کند.
بزرگ شدن طحال (اسپلنومگالی):
فشار خون پورتال می تواند باعث تغییر و تورم طحال، و به دام انداختن گلبول های سفید خون و پلاکت ها شود. گلبول های سفید خون و پلاکت ها در خون شما می توانند اولین نشانه سیروز باشند.
ورم در پاها و شکم:
فشار افزایش یافته در سیاه رگ پورتال می تواند باعث ایجاد مایع در پاها (تورم) و شکم (آسسیت) شود. تورم و آسسیت نیز ممکن است ناشی از ناتوانی کبد برای ساختن کافی از پروتئین های خون خاص مانند آلبومین باشند.تورم پاها از عوارض بیماری سیروز کبدی
خونریزی:
فشار خون پورتال می تواند باعث جریان خون به رگ های کوچک تر شود. با فشار اضافی، رگهای کوچک تر می توانند خونریزی جدی ایجاد کنند. فشار خون ممکن است باعث گسترش رگ ها (واریس ها) در مری (واریس مری) یا معده (واریس معده) شود و منجر به خونریزی مهلک شود.اگر کبد به اندازه کافی عامل انعقاد خون نباشد، این می تواند به ادامه خونریزی کمک کند.
عفونت:
اگر مبتلا به سیروز باشید، ممکن است بدنتان به سختی در برابر عفونت ها مبارزه کند. آسسیت می توانند منجر به عفونت باکتریایی، عفونت شدید شوند.
سو تغذیه:
سیروز ممکن است برای بدن شما برای پردازش مواد مغذی بسیار دشوار باشد، که منجر به ضعف و کاهش وزن می شود.
ساخت مواد سمی در مغز (آنسفالوپاتی کبدی):
کبد آسیب دیده توسط سیروز قادر به پاک کردن سموم از خون و همچنین داشتن یک کبد سالم نیست.این سموم می توانند در مغز ایجاد شوند و باعث سردرگمی ذهنی و سختی در تمرکز کردن شوند.با گذشت زمان، آنسفالوپاتی کبدی می تواند در عدم پاسخگویی یا کما رفتن، پیشرفت کند.
زردی یا یرقان:
یرقان زمانی رخ می دهد که کبد بیمار، بیلی روبین کافی را از خون شما پاک نمی کند، یرقان سبب زرد شدن پوست و سفید شدن چشم ها و تیره شدن ادرار می شود.
بیماری استخوانی:
برخی افراد مبتلا به سیروز، قدرت استخوانشان را از دست می دهند و در معرض خطر بیشتر شکستگی قرار میگیرند.
افزایش خطر سرطان کبد:
تعداد زیادی از افرادی که مبتلا به سرطان کبد می شوند، سیروز قبلی داشتند.
سیروز حاد و مزمن:
برخی افراد با نارسایی چندگانه مواجه هستند. محققان اکنون بر این باورند که این یک مشکل متمایز در برخی از افرادی است که دچار سیروز شده اند، اما به طور کامل علل آن را درک نمی کنند.
ریسک ابتلا به سیروز را با برداشتن این گام ها برای مراقبت از کبد خود کاهش دهید:
اگر مبتلا به سیروز هستید الکل نخورید. اگر بیماری کبدی دارید، باید از الکل دوری کنید.
رژیم غذایی سالم:
یک رژیم غذایی گیاهی انتخاب کنید که پر از میوه و سبزیجات است.کل حبوبات و منابع ناب پروتئین را انتخاب کنید. مقدار غذاهای چرب و سرخ شده را کاهش دهید.
حفظ یک وزن سالم:
مقدار اضافی چربی بدن می تواند به کبد شما آسیب برساند. اگر چاق باشید یا اضافه وزن داشته باشید، با پزشک خود درباره یک برنامه کاهش وزن صحبت کنید.
ریسک ابتلا به هپاتیت را کاهش دهید:
به اشتراک گذاشتن سرنگ و داشتن رابطه جنسی بدون محافظ می تواند خطر هپاتیت B و C را افزایش دهد. از پزشک خود در مورد واکسیناسیون هپاتیت سوال کنید.اگر نگران خطر ابتلا به سیروز کبد هستید، با پزشک خود درباره راه هایی که می توانید ریسک آن را کاهش دهید، صحبت کنید.
افرادی که مبتلا به سیروز اولیه کبد هستند علائم بیماری را ندارند.اغلب، سیروز اولین بار از طریق یک تست خون معمولی یا معاینه تشخیص داده می شود.برای کمک به تایید تشخیص، معمولا ترکیبی از تست های آزمایشگاهی انجام می شود.
آزمایش ها:
ممکن است پزشک شما یک یا چند آزمایش در را تجویز کند که ممکن است با کبد شما مشکل داشته باشد، از جمله:
تست های آزمایشگاهی:
پزشک ممکن است برای چک کردن علائم عملکرد نادرست کبد، مانند بیلی روبین اضافی، و همچنین برای آنزیم های خاصی که ممکن است آسیب کبد را نشان دهد، دستور تست خون را صادر کند.براساس نتایج آزمایش خون، ممکن است پزشک بتواند علت اصلی سیروز را تشخیص دهد. او همچنین می تواند از آزمایش های خون برای کمک به شناسایی این که سیروز چقدر جدی است، استفاده کند.
آزمایش خون
آزمایش خون برای تشخیص سیروز کبدی
تست های تصویر برداری:
الاستوگرافی های تشدید مغناطیسی (MRE) را می توان توصیه کرد.این آزمایش تصویربرداری پیشرفته سخت شدگی و سفت شدن کبد را مشخص میکند. تست های تصویربرداری دیگر مانند MRI، CT و فراصوت نیز ممکن است انجام شوند.
نمونه برداری:
نمونه بافت ضرورتا برای تشخیص مورد نیاز نیست. با این حال، ممکن است پزشکتان از آن برای تشخیص شدت، میزان و علت آسیب کبد استفاده کند.
درمان سیروز کبدی :
طبق آنچه در این بخش از سلامت نمناک شرح داده شده است درمان برای سیروز به علت و میزان آسیب کبد شما بستگی دارد.اهداف درمان کاهش روند پیشرفت بافت زخم در کبد و جلوگیری یا درمان علائم و عوارض سیروز است.اگر آسیب کبد شدید داشته باشید، ممکن است نیاز به بستری شدن باشد.
درمان علت اصلی سیروز:
در سیروز اولیه ممکن است برای به حداقل رساندن آسیب به کبد با درمان علت اساسی شروع شود.
این گزینه ها عبارتند از:
درمان اعتیاد به الکل:
افراد مبتلا به سیروز براثر مصرف بیش از حد الکل باید سعی در توقف نوشیدنشان کنند.توقف نوشیدن از زمانی که هر مقدار الکل برای کبد مضر حیاتی است.
کاهش وزن افراد مبتلا به سیروز ناشی از بیماری کبد چرب غیر الکلی خوب است و اگر وزن کم کنند سطح قندشان هم بهتر می شود.
ترک اعتیاد الکل
داروهایی برای کنترل هپاتیت:
داروها ممکن است آسیب بیشتری به سلول های کبد ناشی از هپاتیت B یا C وارد کنند.
داروها برای کنترل علل دیگر و علائم سیروز:
داروها ممکن است روند پیشرفت انواع خاصی از سیروز کبد را کاهش دهند.داروهای دیگر می توانند علایم خاصی مانند خارش، خستگی و درد را تسکین دهند.مکمل های غذایی ممکن است برای مقابله با سو تغذیه مرتبط با سیروز و جلوگیری از استخوان ضعیف (پوکی استخوان)تجویز شوند.
پزشک شما برای درمان مشکلات سیروز تلاش هایی خواهد کرد، از جمله:
مایعات اضافی در بدن:
یک رژیم غذایی با سدیم کم و دارو برای جلوگیری از انباشته شدن سیالات در بدن ممکن است به کنترل تورم کمک کند.
فشار خون پورتال:
داروهای فشار خون خاصی می توانند فشار زیاد در رگ هایی که به کبد خون رسانی می کنند را کنترل کنند و از خونریزی شدید جلوگیری می کند.اگر واریس دارید، احتمالا برای کاهش خطر خونریزی به دارو نیاز خواهید داشت.اگر نشانه هایی از خونریزی دارید، ممکن است به یک روش (بستن باند) برای متوقف کردن خونریزی یا کاهش خطر خونریزی بیشتر نیاز داشته باشید.
بستن باند به پا
کاهش خطر خونریزی رگ ها با بستن باند
عفونت:
ممکن است آنتی بیوتیک یا درمان های دیگر برای عفونت دریافت کنید. همچنین احتمال دارد که پزشک شما واکسیناسیون را برای آنفولانزا، ذات الریه و هپاتیت توصیه کند.افزایش احتمال ابتلا به سرطان کبد:پزشک آزمایش هایی را برای تعیین وجود سرطان کبد انجام می دهد.
آنسفالوپاتی کبدی:
شما می توانید داروهایی را مصرف کنید که به کاهش تجمع سموم در خونتان به دلیل عملکرد ضعیف کبد، کمک می کنند.
عمل پیوند کبد:
در موارد پیشرفته سیروز وقتی که کبد متوقف می شود، پیوند کبد ممکن است تنها گزینه درمان باشد. عمل پیوند کبد یک روش برای تعویض کبد با یک کبد سالم از یک اهداکننده درگذشته و یا بخشی از یک کبد از یک اهدا کننده زنده باشد.
عمل پیوند کبد
آیا سیروز کبدی قابل درمان است؟
1. مشروبات الکلی را ترک کنید:
الکل به سلول های کبد آسیب می رساند در نتیجه شرایط شما را بدتر می کند.
2. خار مریم:
تحقیقات اولیه نشان می دهند که این گیاه می تواند برای افراد مبتلا به بیماری های کبد مرتبط با الکل مفید باشد، اما تحقیقات بیشتری مورد نیاز است.خار مریم به شکل عصاره مایع، کپسول و تنتور در دسترس است.
توجه: خار مریم ممکن است برای افرادی که از مشکلاتی مانند واریسال خونی یا آسسیت به خاطر سیروز رنج می برند، مناسب نباشد.
هم چنین برای افراد با سابقه بیماری های وابسته به هورمون، توصیه نمی شود.
خار مریم گیاهی برای درمان سیروز کبدی
3. طب سوزنی:
طب سوزنی برای تسکین دادن ناراحتی ها، مانند خستگی که ناشی از سیروز کبد است، مفید می باشد.طب سوزنی خود را با یک متخصص انجام دهید.
نقاط طب سوزنی زیادی برای درمان سیروز وجود دارد اما آن ها بسته به علایم و نشانه های بالینی خاص مورد استفاده قرار می گیرند.
4. دانه های پاپایا:
برخی از دانه های پاپایا تازه را امتحان کنید و1 قاشق عصاره آن را بگیرید.10 قطره عصاره لیمو را اضافه کنید. یک یا دوبار در روز، به مدت 1 ماه بنوشید.
5. آنتی اکسیدان ها:
میوه های تازه، سبزیجات و غلات سبوس دار نظیر توت، اسفناج، هویج، کنگر فرنگی، سیر، آجیل برزیلی و برخی دیگر را به عنوان بخشی از رژیم غذایی روزانه خود بخورید.
سبزیجاتی مانند بروکلی، کلم پیچ، کلم بروکسل نیز به سم زدایی کبد کمک خواهند کرد. هم چنین روزانه 1-2 لیوان اب سبزیجات خام بنوشید.
6. اسکیزاندرا:
این گیاه در پزشکی سنتی چینی به کار می رود تا کبد را تصفیه کند، سلول های کبد را از آسیب بیشتر محافظت کند و به بازسازی بافت های کبد کمک می کند.
شما می توانید اسکیزاندرا و استراگال را به شکل مکمل انتخاب کنید. برای مصرف مناسب و مفید، با پزشک خود م کنید.
تاثیر فوق العاده اسکیزاندرا در درمان بیماری های کبد
درمان گیاهی و خانگی بیماری سیروز کبدی
7. چای سبز:
یک قاشق چای خوری از پودر چای سبز (یا یک کیسه چای سبز) را به یک فنجان آب داغ اضافه کنید. بگذارید به مدت 5 دقیقه بماند. آن را صاف کنید. (اگر از کیسه چای سبز استفاده می کنید، فقط کیسه را بردارید). با کمی عسل شیرین کنید. این چای را 3 بار به طور منظم بنوشید.
8. ویتامین C:
2 قاشق سوپ خوری از آب پرتغال تازه را 3 بار در روز به مدت 15 تا 20 روز بنوشید. دیگر خوراکی های غنی ویتامین C نظیر تمشک و لیمو را در رژیم غذایی خود بیاورید.
یک رژیم غذایی متعادل و مناسب داشته باشید.
مصرف پروتیین و نمک خود را محدود کنید. ترجیحاً، به جای پروتئین حیوانی، پروتیین گیاهی را انتخاب کنید.
از غذاهای فرآوری شده و هله هوله دوری کنید چون برای سلامتی کبد خوب نیستند.
از یبوست جلوگیری کنید.
یبوست ممکن است باعث تجمع سموم شود که ممکن است به کبد باز گردند.
ورزش منظم داشته باشید. علاوه بر حفظ تناسب، این کار با خستگی مبارزه می کند و ماهیچه ها را تقویت می کند.
روزانه 1200 میلی گرم از اس - آدنوزیل متیونین (SAMe) را برای بهبود عملکرد کبد در نظر بگیرید.
گیاه شیرین بیان نیز برای جلوگیری از آسیب کبد مفید است.
هم چنین به درمان عفونت های هپاتیت C کمک می کند.
شما می توانید آن را به عنوان یک چای گیاهی بخورید و یا آن را به شکل مکمل برای بهبود عملکرد کبد مصرف کنید.
اما قبل از مصرف این گیاه، با پزشک خود م کنید چون برای افراد دارای فشار خون بالا مناسب نیست و ممکن است با داروهای خاصی تداخل پیدا کند.
سیروز می تواند کبد شما را به داروهای خاص حساس کند.
بنابراین قبل از مصرف داروها با پزشک خود صحبت کنید.

کبد مثل نیروگاه بدن است و کارهای اساسی زیادی را برعهده دارد. این کارها شامل تولید پروتئین، کلسترول و صفراست که درنهایت به ذخیرهی انواع ویتامین ها و مواد معدنی و کربوهیدرات منجر میشود. کبد مواد سمی مانند الکل، داروها و موادی را که در طی سوختوساز تولید شدهاند، تجزیه میکند. برای همین سلامتی بدن به سالم نگه داشتن کبد بستگی دارد. این مقاله مواد مفید برای کبد را به شما معرفی میکند.
۱. قهوه
قهوه یکی از بهترین نوشیدنیها و مواد مفید برای کبد است. تحقیقات نشان دادهاند که نوشیدن قهوه در مقابل بیماریها از کبد محافظت میکند. این موارد شامل کسانی که به مشکلات کبدی دچار هستند هم میشود. مثلا تحقیقات متعددی نشان دادهاند که نوشیدن قهوه احتمال ابتلا به سیروز کبدی (التهاب شدید کبد) را کاهش میدهد.نوشیدن قهوه همچنین احتمال ابتلا به نوعی از سرطان کبد را کاهش میدهد. این نوشیدنی تأثیرات مثبتی هم روی بیماریهای کبد و التهاب آن دارد. قهوه احتمال مرگ را در کسانی که به بیماریهای مزمن کبدی دچار هستند، کاهش میدهد. محققان این تأثیر را در کسانی دیدهاند که حداقل روزی سه فنجان قهوه مینوشند. این فواید احتمالا به این خاطر هستند که قهوه از تجمع چربی و کلاژن جلوگیری میکند. تجمع چربی و کلاژن دو نشانهی اصلی بیماری کبد هستند.قهوه همچنین موجب کاهش التهاب میشود و سطح آنتی اکسیدان گلوتاتیون را بالا میبرد. آنتیاکسیدانها رادیکالهای آزاد را که بهصورت طبیعی در بدن وجود دارند و میتوانند به سلولها آسیب برسانند، خنثی میکنند. قهوه فواید زیادی برای سلامتی کبد دارد. کبد شما برای یک لیوان قهوه آرامشبخش برای صبحانه، سپاسگزارتان خواهد بود.
خلاصه: خواص قهوه برای سلامتی بسیارند. قهوه آنتیاکسیدانهای کبد را افزایش میدهد. این آنتیاکسیدانها التهاب کبد را کمتر میکنند و خطر ابتلا به بیماری کبد، سرطان و کبد چرب را کاهش میدهند.
۲. چای
امروزه بسیاری از مردم با فواید چای برای سلامتی آشنا هستند، شواهد هم حاکی از این هستند که چای ممکن است برای کبد بسیار مفید باشد. تحقیق گستردهای در ژاپن نشان داده است که نوشیدن ۵ تا ۱۰ فنجان چای سبز در روز میتواند نشانههای کبد سالم را افزایش بدهد.تحقیق کوچکتری روی بیماران مبتلا به بیماری کبد چرب غیرالکلی انجام شده است. در این تحقیق مشخص شد که ۱۲ هفته نوشیدن چای سبزِ حاوی آنتیاکسیدانهای بالا، سطح آنزیمهای کبد را بهبود میبخشد. چای سبز همچنین در کاهش استرس اکسیداتیو (غلبهی رادیکالهای آزاد بر دفاع آنتیاکسیدانی بدن) و کاهش تجمع چربی در کبد مؤثر است.بهعلاوه در تحقیق دیگری مشخص شد افرادی که چای سبز مینوشند، کمتر به سرطان کبد مبتلا میشوند. کمترین خطر ابتلا به این سرطان، متوجه کسانی است که روزانه چهار فنجان یا بیشتر چای سبز مینوشند.تعدادی تحقیق روی موشها و موشهای صحرایی تأثیرات مفید عصارهی چای سیاه و سبز را اثبات کردهاند. برای مثال در یکی از این تحقیقها مشخص شد عصارهی چای سیاه بسیاری از تأثیرات منفی غذاهای چرب روی کبد را از بین میبرد. همچنین چای سیاه نشانههای کبد سالم را افزایش میدهد.اما برخی افراد، مخصوصا آنهایی که مشکل کبدی دارند باید مکملهای غذایی حاوی چای سبز را با احتیاط مصرف کنند، زیرا چندین تحقیق نشان دادهاند که مکملهای غذایی حاوی عصارهی چای سبز، به کبد آسیب رساندهاند.
خلاصه: چای سیاه و سبز ممکن است سطح آنزیمها و چربی کبد را بهبود ببخشند، اما اگر از عصارهی چای سبز استفاده میکنید بهتر است مراقب باشید. عصارهی چای سبز ممکن است باعث ایجاد آسیب بیشتر شود.
۳. گریپفروت
گریپ فروت حاوی آنتیاکسیدانهایی است که بهصورت طبیعی از کبد محافظت میکنند. دو آنتیاکسیدان اصلی گریپفروت نارینجنین (یا نارنژنین) و نارینجین (یا نارینژین) هستند. چندین تحقیق روی حیوانات نشان دادهاند هردوی این آنتیاکسیدانها از آسیب به کبد جلوگیری میکنند.
گریپفروت به دو روش از کبد حفاظت میکند:
کاهش دادن التهاب؛
محافظت از سلولها.
تحقیقات نشان دادهاند این آنتیاکسیدانها میتوانند فیبروز کبدی را کاهش بدهند. فیبروز کبدی بیماریای است که در آن بافتهای متصل اضافی در کبد رشد میکنند. این مشکل معمولا بهخاطر التهاب مزمن بهوجود میآید.بهعلاوه آزمایش روی موشهایی که تغذیهی پُرچربی داشتند نشان داده است نارینجنین میزان چربی درون کبد را کاهش میدهد. نارینجنین همچنین آنزیمهای لازم برای چربی سوزی را افزایش میدهد. این میتواند از جمعشدن چربی اضافی در کبد جلوگیری کند.نهایتا آزمایشها ثابت کردهاند در موشهای صحرایی نارینجین توانایی سوختوساز الکل را بیشتر میکند و برخی از تأثیرات منفی آن را نیز از بین میبرد.تابهحال تحقیقی درمورد خود گریپفروت یا آب گریپفروت انجام نشده است. تمام تحقیقات درمورد مواد مغذی موجود در گریپفروت بودهاند. بهعلاوه تقریبا تمام تحقیقات انجامشده درمورد آنتیاکسیدانهای گریپفروت روی حیوانات بودهاند. ولی شواهد موجود نشان میدهند گریپفروت میتواند از بروز آسیب و التهاب جلوگیری کند و کبد را سالم نگه دارد.
خلاصه: آنتیاکسیدانهای موجود در گریپفروت با کاهش التهاب و افزایش مکانیسمهای دفاعی از کبد محافظت میکنند. اما دربارهی خود گریپفروت یا آب گریپفروت تحقیقات زیادی روی انسانها انجام نشده است.
۴. تمشک آبی و زغالاخته
تمشک آبی و زغالاخته هر دو حاوی آنتوسیانین هستند. آنتیاکسیدانهایی که به این میوهها رنگ خاص خود را میدهند. بهعلاوه این آنتیاکسیدانها فواید زیادی هم برای سلامتی دارند.
چندین تحقیق روی حیوانات نشان دادهاند تمشک آبی و زغالاخته، یا آب یا عصارهی آن میتواند به سلامت کبد کمک کند.خوردن این میوهها برای ۳ تا ۴ هفته از کبد در برابر آسیب محافظت میکند. بهعلاوه تمشک آبی عکسالعمل سیستم ایمنی و آنزیمهای آنتیاکسیدان را افزایش میدهد.یک آزمایش دیگر به این نتیجه رسیده که آنتیاکسیدانهایی که در تمشکها دیده میشوند ایجاد زخمهای فیبروز کبد را آهستهتر میکنند. این مواد ایجاد بافت التیامی در کبد موشها را کند میکند.بهعلاوه آزمایشها نشان میدهند عصارهی تمشک آبی از رشد سلولهای سرطان کبد انسانی در لولهآزمایش جلوگیری میکند. ولی برای تأیید این نتایج باید همین آزمایش را درمورد کبد انسان هم انجام داد.استفاده منظم از این تمشکها باعث میشود کبد آنتیاکسیدانهای لازم برای سلامتی را دریافت کند.
خلاصه: تمشکها آنتیاکسیدانهای زیادی دارند. این مواد کمک میکنند کبد آسیب کمتری ببیند. تمشکها حتی ممکن است عکسالعمل دفاعی و آنتیاکسیدانها را هم بهبود ببخشند. ولی برای تأیید نتایج باید تحقیقات بیشتری را روی انسانها انجام داد.
۵. انگور
انگور قرمز و بنفش برای کبد عالی هستندانواع انگور مخصوصا انگور قرمز و بنفش، مواد مغذی مفید زیادی دارند. یکی از شناختهشدهترین این مواد رستراترول است. این ماده فواید زیادی برای سلامتی دارد.تحقیقات زیادی روی حیوانات انجام شدهاند که نشان میدهند انگور و آب انگور میتواند برای کبد مفید باشد.تحقیقات نشان میدهند انگور فواید زیادی دارد. این فواید شامل کم شدن التهاب، جلوگیری از آسیب و افزایش آنتیاکسیدانها میشوند.تحقیق کوچکی روی انسانهای مبتلا به کبد چرب غیرالکلی انجام شد. این تحقیق نشان داد استفاده از عصارهی دانهی انگور برای سه ماه عملکرد کبد را بهبود میبخشد.اما از آنجایی که عصارهی دانه انگور خیلی فشرده است، ممکن است با خوردن خود انگور این نتایج را نبینید. باید تحقیقات بیشتری انجام بدهیم تا تأثیر عصارهی دانه انگور روی کبد انسان تایید شود.شواهد زیادی از تحقیقات حیوانی و انسانی بهدست آمدهاند. این شواهد نشان میدهند انگور برای سلامت کبد خیلی خوب است.
خلاصه: تحقیقاتی که روی انسانها و حیوانات انجام شدهاند، نشان میدهند عصارهی دانه انگور میتواند از آسیب به کبد جلوگیری کند. این ماده همچنین آنتیاکسیدانها را افزایش میدهد و تورم را کم میکند.
۶. انجیر خاردار هندی
میوه انجیر خاردار هندی برای کبد عالی استانجیر خاردار هندی با نام عملی اپونیتا فی ایندیکا نوع معروفی از کاکتوس خوراکی است. میوه و آب آن معمولا بیشترین استفاده را دارند.این گیاه در طول تاریخ بهعنوان داروی گیاهی برای درمان زخمها، خستگی و بیماریهای کبدی مورد استفاده بوده.تحقیقی در این مورد در سال ۲۰۰۴ روی ۵۵ نفر انجام شد. نتیجه این بود که عصارهی این گیاه عوارض خماری را کمتر میکند.شرکت کنندگان در این آزمایش حالت تهوع، خشکی دهان و بی اشتهایی کمتری داشتند. در این آزمایش افراد دقیقا به یک اندازه الکل مصرف کردند. نیمی از شرکتکنندگان قبل از نوشیدن الکل از این عصارهی استفاده کرده بودند. این افراد نصف بقیه عوارض خماری را تجربه کردند. الکل معمولا در کبد تجزیه میشود.نتیجه این شد که این تأثیرات بهخاطر کاهش تورم کبد بودهاند. کبد معمولا بعد از نوشیدن الکل تورم پیدا میکند.
تحقیق دیگری روی موشها انجام شد. محققان ابتدا به موشها هکشی دادند که به کبد آسیب میزند. بعد به آنها عصارهی انجیر خاردار هندی دادند. آنها مشاهده کردند که آنزیمها و کلسترول خون آنها به حالت عادی رسیده بود. تحقیقات بعدی هم به همین نتیجه رسیدند.جدیدا تحقیقی روی موشهای صحرایی انجام شده است. این تحقیق آب انجیر خاردار هندی را بهجای عصارهی آن برای از بین بردن اثرات الکل مورد استفاده قرار داد.نتیجه این شد که آب انجیر خاردار هندی اثر سوءِاکسیدکننده ناشی از مصرف الکل را کاهش میدهد. همچنین کبد آسیبدیده را التیام میبخشد. آب انجیر خاردار هندی سطح آنتیاکسیدانها و تورم کبد را ثابت نگه میدارد.تحقیقات بیشتری را باید روی انسانها انجام داد. مخصوصا با استفاده از آب و میوهی انجیر خاردار هندی، نه عصارهی آن. اما تحقیقاتی که تا به حال انجام شدهاند نشان میدهند که انجیر خاردار هندی تأثیرات مثبتی روی کبد دارد.
خلاصه: انجیر خاردار هندی و آب آن میتواند با کاهش تورم اثرات خماری الکل را کم کند. این ماده میتواند از کبد در برابر آسیبهای ناشی از مصرف الکل محافظت کند.
۷. آب لبو
لبو را آب بگیرید و برای سلامت کبد آن را بنوشیدآب لبو سرشار از نیتراتها و آنتیاکسیدانهایی به نام بتالین است. این مواد میتوانند به سلامتی قلب کمک کنند و آسیبهای اکسایشی و تورم را کاهش بدهند.منطقی است که فکر کنیم خوردن خود لبو هم میتواند همین تأثیر را روی سلامتی داشته باشد. اما بیشتر آزمایشها از آب لبو استفاده کردهاند. میتواند خودتان آب لبو را بگیرید. یا آن را آماده از بازار تهیه کنید.چندین آزمایش درمورد آب لبو روی موشهای صحرایی انجام شدهاند. این تحقیقات نشان میدهند آب لبو اکسایش و تورم کبد را کاهش میدهد. همچنین آنزیمهای سمزدای طبیعی در کبد را افزایش میدهد.تحقیقات روی حیوانات نتایج مثبتی داشتهاند. ولی تحقیق مشابهی تابهحال روی انسانها انجام نشده.تحقیقات روی حیوانات نشان میدهند آب لبو فواید دیگری هم برای سلامتی دارد. این تحقیقات روی انسانها هم نتایج مشابهی داشتهاند. اما باید تحقیقات بیشتری لازماند تا تأثیرات آب لبو روی سلامتی انسانها تأیید شوند.
خلاصه: آب لبو از کبد در برابر آسیب اکسایش و تورم محافظت میکند. این ماده آنزیمهای سمزدای طبیعی را هم افزایش میدهد. اما آزمایشها بیشتری باید روی انسانها انجام شوند.
حتما بخوانید: خواص جعفری برای سلامتی و دستور پخت دو غذای خوشمزه با آن
۸. سبزیجات صلیبی
سبزیجان صلیبی برای کبد عالی هستندسبزیجات صلیبی مانند کلم بروکسل، کلم بروکلی و خردل چینی را بهخاطر فیبر بالا و مزهی خاص آنها میشناسیم. آنها مواد مغذی گیاهی زیادی هم دارند.تحقیقات روی حیوانات نشان داده عصارهی کلم بروکسل قهوهای و جوانهی بروکلی میتواند سطح آنزیمهای سمزدا را افزایش بدهد. این عصارهها میتوانند از کبد در برابر آسیب جلوگیری کنند.تحقیقی روی سلولهای کبد در انسان نشان داده که حتی وقتی کلم بروکسلها پخته شدهاند هم همین خواص را دارند.اخیرا تحقیقی روی مردانی انجام شده که کبد چرب دارند. در این تحقیق از عصارهی جوانهی بروکلی استفاده شد که مواد مغذی گیاهی زیادی دارد. نتیجه این بود که آنزیمهای کبد بهبود پیدا کردند و تنش اکسایشی کمتر شد.تحقیقی مشابه به این نتیجه رسید که عصارهی جوانهی بروکلی از نارسایی کبدی در موشهای صحرایی جلوگیری میکند.تحقیقات کمی روی انسانها انجام شدهاند. ولی تاحالا به نظر میرسد که سبزیجات صلیبی فواید زیادی برای سلامتی کبد دارند.کمی آنها را با سیر و آبلیمو یا سرکهی باامیک کباب کنید. و یک غذای خوشمزهی سالم خواهید داشت.
خلاصه: سبزیجات صلیبی مانند بروکلی و کلم بروکسل میتوانند آنزیمهای سمزدای طبیعی کبد را افزایش بدهند. این سبزیجات از کبد در برابر آسیب محافظت میکنند و سطح آنزیمهای کبد را در خون بهبود میبخشند.
۹. آجیل
آجیل - غذاهایی که برای کبد مفید هستندانواع آجیل سرشار از چربی و مواد مغذی هستند. این مواد آنتیاکسیدانها و ویتامین E و سایر مواد مغزی گیاهی را شامل میشوند.
این ترکیب فواید زیادی برای سلامتی دارد، مخصوصا برای سلامتی قلب. ولی میتوانند برای کبد هم خیلی مفید باشند.تحقیقی ۶ ماهه روی ۱۰۶ فرد مبتلا به کبد چرب غیرمرتبط به الکل انجام شد. این تحقیق به این نتیجه رسید که خوردن آجیل سطح آنزیمهای کبد را بهبود میبخشد.بهعلاوه، تحقیق دیگری روی مردانی انجام شد که از مقدار کمی آجیل و دانهها استفاده میکردند. این افراد در مقایسه با کسانی که آجیل و دانههای زیادی میخوردند بیشتر در معرض NAFLD بودند.باید تحقیقات وسیعتری در این مورد انجام داد. ولی دادههای اولیه نشان میدهند آجیل برای سلامتی کبد بسیار مفید است.
خلاصه: استفاده از آجیل سطح آنزیمهای کبد را در بیماران مبتلا به NAFLD بهبود میبخشد. و برعکس، مصرف کم آجیل خطر ابتلا به این بیماری را افزایش میدهد.
۱۰. ماهیهای چرب
امگا ۳ برای کبد مفید استماهیهای چرب یکی از منابع اسیدهای چرب امگا ۳ هستند. این چربیها مفید هستند و میتوانند تورم را کاهش بدهند. آنها همچنین خطر ابتلا به بیماریهای قلبی را کاهش میدهند.چربیهایی که در ماهیهای چرب پیدا میشوند برای کبد هم مفید هستند. در واقع، تحقیقات نشان دادهاند که این چربیها از جمعشدن چربی جلوگیری میکنند. آنها همچنین سطح آنزیمها را طبیعی نگه میدارند، تورم را کم میکنند و مقاومت نسبت به انسولین را بهبود میبخشند.مصرف ماهیهای سرشار از امگا ۳ برای کبد مفید به نظر میرسد. ولی اضافه کردن امگا ۳ به رژیم غذایی همهی داستان نیست.نسبت چربیهای امگا ۳ به چربیهای امگا ۶ هم اهمیت دارد.چربیهای امگا ۶ را میتوان در روغنهای گیاهی پیدا کرد. خیلی از آمریکاییها بیش از حد مجاز امگا ۶ مصرف میکنند. اگر نسبت امگا ۶ به امگا ۳ خیلی بالا باشد، احتمال ابتلا به بیماریهای کبدی بالا میرود.بنابراین باید مصرف امگا ۶ خود را هم کاهش بدهید.
خلاصه: خوردن ماهیهایی که سرشار از چربیهای امگا ۳ هستند فواید زیادی برای کبد دارد. اما، نکتهی مهم اینجاست که مراقب نسبت امگا ۶ به امگا ۳ هم باشیم.حتما بخوانید: ماهی تیلاپیا، فواید و مضرات گفته شده درباره آن
۱۱. روغن زیتون
روغن زیتون یکی از روغنهای سالم است. این روغن فواید زیادی برای سلامتی دارد، مثلا تأثیرات مثبت روی قلب و سوختوساز.اما روغن زیتون تأثیرات مثبتی هم روی کبد میگذارد.تحقیق کوچکی روی ۱۱ نفر که مبتلا به NAFLD انجام شده. نتیجه این بود که مصرف روزانه یک قاشق چایخوری روغن زیتون سطح چربی و آنزیمهای کبد را بهبود میبخشد.این ماده همچنین سطح پروتئینهایی که سوختوساز را بهبود میبخشند را بالا میبرد.مصرف این ماده همچنین باعث شد شرکت کنندگان در آزمایش چربی کمتر و گردش خون بهتری در کبد خود داشته باشند.چندین تحقیق دیگر هم انجام شدهاند که به نتایج مشابه رسیدهاند. اینکه استفاده از روغن زیتون در انسانها باعث تجمع کمتر چربی در کبد میشود. این روغن همچنین حساسیت به انسولین را بهبود میبخشد و سطح آنزیمهای کبد را بهتر میکند.تجمع چربی در کبد بخشی از اولین مراحل بیماری کبد است. روغن زیتون تاثیرات مثبتی روی چربی کبد و سایر جنبههای سلامتی دارد. بنابراین اگر میخواهید رژیم غذایی سالمی داشته باشید، باید آن را بخشی ارزشمندی از غذای خود کنید.
خلاصه: تحقیقات نشان دادهاند که استفاده از روغت زیتون سطح چربی کبد را کاهش میدهد. این روغن جریان خون و آنزیمهای کبد را بهبود میبخشد.
نتیجهگیری
کبد عضو مهمی از بدن است که عملکردهای اساسی زیادی دارد.
بنابراین باید هرکاری میتوانید برای محافظت از آن انجام بدهید. غذاهایی که در این مقاله خواندید تأثیرات مفیدی روی کبد داشتهاند.
این تأثیرات کاهش خطر ابتلا به بیماری کبدی و سرطان، افزایش آنتیاکسیدانها و سطح آنزیمهای سمزدا و محافظت در برابر سموم مضر را شامل میشوند.
یکی از راههای سالم و طبیعی بهبود عملکرد کبد آوردن این غذاها در رژیم غذایی روزانهی شماست.

کبد یکی از ارگان های ضروری و مهم بدن به شمار میرود که نقص آن موجب اختلال در کل بدن میشود، پس بهتر است مواد مضر برای کبد را از رژیم غذایی خود حذف کنیم.
مواد مضر برای کبد کدامند؟
کبد یکی از اندام های ضروری در بدن می باشند که در داشتن دستگاه گوارش سالم و پرکار بسیار کمک می کند و به هیمن دلیل حفظ کبد یک امر ضروری برای سالم ماندن می باشد .مضر برای کبد
چرا داشتن کبدی سالم مهم و ضروری است ؟
کبد یک ارگان مهم و ضروری برای حذف سموم در جریان خون می باشد چرا که همانند یک فیلتر عمل می کند . همچنین کبد ویتامین ها ومواد معدنی را در بدن ذخیره می کند و قندهای ذخیره شده را در صورت نیاز بدن به انرژی تبدیل می کند تا نیاز بدن را رفع نماید . همچنین داشتن کبدی سالم ، می تواند در داشتن وزنی مناسب و مطلوب یک عامل موثر باشد . همچنین لازم است بدانید که داشتن رژیم ناسالم می تواند منجر به بیماری هایی کبدی مانند هپاتیت ، سیروز ، کبد چرب و یا حتی سرطان شود .
مواد غذایی و غذاهایی که مانع داشتن کبدی سالم می شوند ، عبارتند از :
1-الکل
با نوشیدن نوشیدنی های الکلی ، عملکرد طبیعی کبد مختل می شود . الکل می تواند با استفاده از مواد ساختاری اش ، سلول های کبد را از بین ببرند که نتیجه آن می تواند ایجاد بیماری هایی اعم از هپاتیت یا سیروز شود .
2--نمک
مصرف بیش از حد نمک می تواند منجر به افزایش فشار خون و ابتلا به بیماری های کبدی شود . بنابراین قبل از خوردن مواد غذایی و خوراکی که خریداری می کنید ، برچسب پشت آنها را مطالعه نمایید تا از میزان نمک که در آن استفاده شده است مطلع شوید .
3-شکر
خوردن دسرهای شیرین ، نوشیدنی های شیرین ، آب نبات و سایر مواد شیرین دیگر که با استفاده از شکر فرآوری شده اند ، کاملا خطرناک هستند و می توانند کبد را به خطر بیندازند و حتی باعث برخی بیماری های کبدی مانند فیبروز شوند .شکر برای سلامت کبد مضر است
4-آرد سفید و تصفیه شده
مصرف بیش از حد کربوهیدرات می تواند بدن را از سوزاندن چربی برای تولید انرژی ، منع می کند و به جای سوزاندن آن باعث انباشته شدن آن می شود .
مصرف بیش از حد کربوهیدرات نیز باعث افزایش سطح انسولین می شود که عامل اصلی بیماری های قلبی می باشد . بدن کربوهیدرات اضافی را به گلیکوژن تبدیل می کند و آنها را در کبد ذخیره می کند که به صورت چربی انباشته می شود و باعث افزایش وزن و چاقی می شود .
5-چربی های اشباع شده
غذاهای چرب دارای کالری و سطوح گلیسیرید بالایی هستند که می توانند به راحتی به کبد آسیب برسانند . برای داشتن کبد سالم نیاز به مصرف کم گوشت های پر چرب ، سس مایونز و سوسیس استفاده کنید .
6-غذای بسیار تند
خوردن غذاهای تند می تواند به کبد آسیب وارد کند و مهم نیست که غذاهای تند خیلی زیادی را مصرف کنید و می تواند مشکلات گوارشی ایجاد کند .
7-غذاهای سرخ شده
چربی های موجود در مواد مغذی می توانند در ساخت بافت و غشای سلولی استفاده شوند . مشکل این است که زمانیکه شما از آن به بیشترین میزان و وعده های متفاوت اسشتفاده می کنید می توانند به کبد آسیب برسانند و دیگر در تولید انرژی استفاده نشده و انباشته می شوند .
انباشته شدن میزان زیادی چربی می تواند باعث برخی بیماری ها می شوند که مهم ترین آنها عبارتند از :
دیابت نوع دوم
بیماری های قلبی و عروقی
سرطان کولون و
8-داروها
بعضی از داروها می توانند عوارض جانبی داشته باشند که اگر اشتباه تجویز شده یا به میزان زیادی استفاده شوند عوامل جبران ناپذیری ایجاد کنند . همچنین لازم به ذکر است که بگوییم اگر به صورت خود درمانی اقدام نمایید می تواند آسیب جدی را ایجاد نماید و به همین دلیل برای استفاده از داروها ، باید به متخصص مراجعه نمایید .
بطور کل برای داشتن کبدی سالم این موارد را رعایت نمایید :
-یک رژیم غذای متعادل و غنی از ویتامین ها ، مواد معدنی و فیبر داشته باشید .
-مصرف میوه ها و سبزجات را افزایش بدهید .
-استفاده گوشت ماهی یا گوشت مرغ با چربی کم
-سالاد به بیشترین میزان
-روزانه 2 الی 3 لیتر آب
-استفاده از چای های گیاهی که به عملیات هضم کمک می کنند
-نظارت کامل بر کاهش وزن
-ورزش منظم
-خوابیدن به اندازه کافی
-اجتناب از مصرف دخانیات
-پایین نگه داشتن سطح استرس
به یاد داشته باشید که تغذیه نامناسب می تواند باعث آسیب رساندن به کبد و دیگر اعضاهای بدن شود . اگر یک رژیم غذایی داشته باشید که در آن از ویتامین ها و پروتئین ها به میزان کافی استفاده نشده اند می توانند یک رژیم نامتعادل را ایجاد کنند و باعث آسیب رساندن به بدن شوند . اگر نسبت به رژیم غذای تان شک دارید ، توصیه می شود با متخصص تغذیه خود م نمایید .رژیم غذایی مناسب برای مراقبت از بدن ضروری است .
9-کره
کره دارای چربیهای اشباع شدهی بسیار زیادی است و اغلب سازمانهای بهداشتی توصیه میکنند که باید مصرف این اسیدهای چرب محدود شود. به طور کلی، نباید بیش از 5 تا 6 درصد از کالری دریافتی روزانه به شکل چربیهای اشباع شده باشد؛ اما اغلب اوقات این اتفاق به راحتی میافتد. حذف کره از رژیم غذایی به شما در حفظ این نسبت کمک خواهد کرد. میتوانید از مواد غذایی غنیتر و سالمتر برای جایگزینی کره استفاده کنید؛ مثل روغن زیتون، کرهی آجیلها، آووکادو، کره سیب و حمص.
10-غلات صبحانهی شیرین
بسیاری از غلات صبحانه مواد غذایی ناسالمی هستند که اشتباهاً به عنوان یک انتخاب سالم در نظر گرفته میشوند. آنها پر از شکر یا شیرینکنندههای مصنوعی، کربوهیدراتهای تصفیه شده و طعمدهندههای مصنوعی، نگهدارندهها و رنگهای غذایی هستند. پردازش تمام این مواد در یک لحظه برای کبد واقعاً دشوار است. در عوض، از غلات کامل بدون مواد نگهدارنده و رنگ استفاده کنید. به دنبال برچسبهایی باشید که نشان میدهد محصول، دارای فیبر بالا و غنی شده با ویتامینها و مواد معدنی مختلف باشد، سپس به جای شکر آن را با میوه تازه یا خشک شده شیرین کنید.
11-فست فودها
اغلب فست فودها و غذاهای آماده دارای میزان زیادی کلسترول، کربوهیدرات ساده و قند هستند. حتی غذاهای خوشطعمی که انتظارش را نداشتهاید، به طرز غیرمنتظرهای دارای قند هستند؛ تا با این ترفند مغز شما را فریب دهند تا میلتان به مصرف آنها زیاد شود. یک راه خوب برای از بین بردن اعتیاد به فست فودها این است که آن را در منزل تهیه نمایید. بدین منظور دستور پخت آنها را از اینترنت پیدا کرده و مقدار مواد غذایی ناسالمش را کم کنید تا کمکم به طعم جدید آن عادت کنید.
12-نوشابهها و نوشیدنیهای میوهای
کافئین و قند موجود در نوشابهها اغلب برای مبارزه با خستگی استفاده میشوند؛ اما در واقع آنها انرژی پایداری را تأمین نمیکنند. نوشابهها دارای مقدار زیادی شکر یا شیرینکنندههای مصنوعی هستند به علاوهی افزودنیها، رنگهای مصنوعی و اسیدهایی که دندانهایتان را خراب میکنند. این نوشیدنیها هیچ مادهی مغذی مفیدی ندارند. از آنجایی که شکر اضافی در کبد به چربی تبدیل میشود، حذف این نوشیدنیها یکی از بهترین کارهایی است که میتوانید برای مبارزه با بیماری کبد چرب غیرالکلی انجام دهید.
نوشیدنیهای میوهای کمی بهترند، اما نه زیاد. طبیعتاً قند موجود در میوهها هنگام آبگیری تغلیظ میشوند و تمام فیبرهای سالمشان کنار گذاشته میشود. مخلوط آب با کمی آبمیوه گزینهی بسیار بهتری برای زمان تشنگیتان است.
هنگامی که احساس میکنید نیاز به دریافت کافئین دارید، به جای آن، کمی چای یا قهوهی کم شیرین میل کنید.
13-گوشت قرمز
گوشت قرمز، چربی و کلسترول بالایی دارد و هضم آن مشکل است. یک مطالعه نشان داد افرادی که گوشت قرمز زیادی مصرف میکردند، 50٪ احتمال ابتلایشان به بیماری کبدچرب غیرالکلی و یا مقاومت به انسولین (که عامل مهمی برای ابتلا به NAFLD است) افزایش یافت.
گوشتهای فرآوری شده بدتر هم هستند؛ زیرا علاوه بر این که از چربیهای اشباع شده ساخته شدهاند، به دلیل دیگر ترکیبات مضر موجب التهاب و مقاومت به انسولین نیز شده و سطح قند خون را بالا میبرند. به هم خوردن تعادل انسولین و بروز التهاب، در کنار هم، تجمع چربی در کبد را افزایش میدهند و در نهایت ریسک کبد چرب غیرالکلی را بالا میبرند.
همانطور که قبلا ذکر شد کبد بیشتر افراد مقدار کمی چربی دارد اما اگر بیش از 5 درصد از وزن کبدتان چربی باشد میتواند بیماری کبد چرب ایجاد کند. طبق مطالعات، افرادی که زیاد پروتئین حیوانی مصرف میکنند بیشتر در معرض انباشت چربی اضافی در کبد بوده و ریسک بیماری کبدشان نسبت به آنهایی که بیشتر پروتئین گیاهی مصرف میکنند بالاتر است. ارتباط میان چاقی، عادات غذایی و کبد چرب غیرالکلی در این پژوهشها بررسی شد و نتایج نشان داد 54 درصد از افراد دچار اضافه وزنی که پروتئین حیوانی مصرف میکردند، بیشتر مستعد بیماری کبد چرب بودهاند.همچنین یافتهها حاکی از آن هستند که ریسک ابتلا به بیماری کبد چرب ارتباطی به دریافت کالری نداشته است. نتایج نشان میدهند افرادی که دچار بیماری کبد چرب نبودهاند، روزانه به طور متوسط 2052 کالری دریافت میکردهاند اما افرادی که دچار بیماری کبد چرب بودهاند، دریافت کالری روزانهشان، 1996 بوده است. منبع اصلی کالری برای بیماران کبد چرب، از پروتئین بوده است: 16 درصد دریافت پروتئین برای افراد دچار بیماری کبد چرب در برابر 15.6 درصد دریافت پروتئین برای افرادی که بیماری کبد چرب نداشتهاند.
بسیاری از غلات صبحانه مواد غذایی ناسالمی هستند که اشتباهاً به عنوان یک انتخاب سالم در نظر گرفته میشوند. آنها پر از شکر یا شیرینکنندههای مصنوعی، کربوهیدراتهای تصفیه شده و طعمدهندههای مصنوعی، نگهدارندهها و رنگهای غذایی هستند. پردازش تمام این مواد در یک لحظه برای کبد واقعاً دشوار است.
بنابراین اگر ذائقهی شما تمایل زیادی به گوشت قرمز دارد توصیه میکنیم مصرف گوشت قرمز، مخصوصاً نوع فرآوری شده آن را محدود کنید. راهنماهای اخیر تغذیهای پیشنهاد میکنند بیش از یک تا دو واحد در هفته گوشت قرمز مصرف نکنید و حتی اگر در مورد سلامتی کبدتان نگران هستید، از این مقدار هم کمتر مصرف کنید و در عوض، گوشتهای سفید کمچرب مانند ماهی، مرغ و بوقلمون و همچنین سبزیجات با پروتئین بالا مثل اسفناج، بروکلی، سیبزمینیها و آوکادو را جایگزین کنید.
همچنین میتوانید رژیم غذایی مدیترانهای را در پیش بگیرید زیرا سرشار از غلات کامل، پروتئین بدون چربی، ماهی، سبزیجات و روغن ماهی است که همگی بینهایت برای سلامت عمومی مفیدند.
14-بیسکویتها، کیکها و آبنباتها
در مورد طبیعت ناسالم آبنباتها و شیرینیجات مطلب زیادی نیست که شما پیش از این در مورد آنها نشنیده باشید و لازم به توضیح باشد. شیرینکنندهها، نگهدارندهها، چربیهای اشباع شده و رنگهای شیمیایی برای کبدتان خوب نیستند؛ با این حال، بدن ما به مقدار مشخصی از قند نیاز دارد و مغز ما نیز آن را طلب میکند. شکلات تیره یک جایگزین بسیار عالی است که کمتر از شکلات شیری شکر دارد و حاوی برخی از آنتیاکسیدانهای سالم نیز هست. دیگر گزینههای بهتر برای شیرینیجات عبارتاند از اسموتیهای میوه، پوره میوههای یخزده و چای مورد علاقهتان که با کمی عسل شیرین شده است.
اعتدال همیشه راهگشاست!
با این که لیست فوق کامل نیست، اما با نگاهی اجمالی به آن متوجه میشوید غذاهایی مورد بحث ما قرار گرفتهاند که دارای قند، سدیم و چربی زیادی هستند و همهی اینها باید برای محافظت از کبد محدود شوند. شناخت مقدار این مواد در غذاهای مورد علاقهتان میتواند به شما در ایجاد حفظ تعادل سالم در رژیم غذایی کمک کند. لازم نیست به طور کامل این مواد مضر را حذف کنید (مگر اینکه پزشکتان این را بگوید)، اما کاهش مصرف آنها به میزان زیادی به کاهش وزن شما کمک خواهد کرد و این هدف کلیدی برای درمان بیماری کبد چرب غیرالکلی و همچنین سلامتی کل بدنتان است.
بیماری کبد چرب از جمله بیماری های خاموش و بی نشانه است، پیشگیری از ابتلا به آن از جمله اولویت ها قرار می گیرد. سبک زندگی سالم، می تواند از چرب شدن کبد جلوگیری کند. با انتخاب راه های خیلی ساده در زندگی می تواند از بروز fatty liver یا همان کبد چرب جلوگیری کرد. این بیماری معمولا زمانی خود را نمایان می کند که ذرات چربی بخش زیادی از سلول های کبدی را به خود درگیر کرده اند. کبد چرب پس از درگیر کردن کبد با علائمی مانند ضعف، خستگی و احساس سنگینی و فشار در ناحیه فوقانی و راست شکم بروز می کند. خوشبختانه در میان شیوه های طبیعی درمان کبد چرب در سراسر جهان، راهکارها و تکنیک هایی وجود دارد که می توان از آنها برای پیشگیری از ابتلا به کبدچرب اقدام کرد.
در اینجا برخی از کاربردی ترین و ساده ترین این شیوه ها را با هم مرور می کنیم.
مصرف چای سبز
نوشیدن چای سبز یا استفاده از عصاره این گیاه دارویی، تاثیر زیادی در پیشگیری از تجمع و رسوب چربی ها در اطراف کبد دارد، ضمن آنکه می تواند به تسریع روند درمانی کبد چرب نیز کمک کند. افرادی که احتمال و استعداد ابتلا به این بیماری در آن ها زیاد است؛ مانند افراد چاق و کم تحرک، می توانند با گنجاندن چای سبز در رژیم غذایی روزانه خود،از ابتلا به این بیماری پیشگیری کنند، به شرط آنکه در کنار نوشیدن چای سبز، رژیم غذایی سرشار از سبزیجات و میوه ها را در برنامه غذایی خود بگنجانند. علاوه بر این، درمانگران چینی بر این باورند که نوشیدن این چای گیاهی به صورت مستمر می تواند از ابتلا به سرطان کبد نیز پیشگیری کند.
کاهش جذب چربی با خارمریم
گیاه خارمریم یکی دیگر از گیاهان دارویی است که از آن برای درمان و پیشگیری از بیماری های کبدی استفاده می کنند. این گیاه از آنجا که ترکیبی به نام سیلی مارین دارد، می تواند در کاهش میزان جذب چربی به ویژه چربی بد (LDL)، تری گلیسیرید و کاهش جذب کلسترول موثر باشد.به همین دلیل بسیاری از درمانگران، این گیاه را از جمله موثرترین گیاهان دارویی برای درمان کبد چرب می شناسند و مصرف دمنوش یا خشک این گیاه همراه غذا را در این زمینه موثر می دانند. مصرف این گیاه با م متخصص طب سنتی می تواند به بهبود عملکرد کبد کمک کرده و سرعت تولید دوباره سلول های کبدی را افزایش دهد.
با زنجبیل متابولیسم بدن را افزایش دهید
یکی دیگر از شیوه های کاهش جذب چربی در جریان گردش خون و اندام های داخلی، گنجاندن زنجبیل تازه و پودر زنجبیل در برنامه غذایی هفتگی است. افرادی که در طول هفته ۲ تا ۳ بار زنجبیل استفاده می کنند، می توانند از خواص درمانی آن در افزایش میزان متابولیسم و سوخت و ساز بدن و کاهش جذب چربی ها بهره مند شوند.برای این منظور می توانید یک تکه زنجبیل را درون یک کاسه ماست رنده کرده و آن را بعد از صرف وعده های غذایی میل کنید. به اعتقاد برخی از درمانگران شیوه های طبیعی درمان نوشیدن دمنوش زنجبیل نیز در کنترل بیماری های کبد، به ویژه کبد چرب موثر است. نوشیدن این دمنوش می تواند به کاهش جذب چربی در اطراف کبد کمک کرده و مانع از ابتلای افراد مستعد به این بیماری شود. مصرف دمنوش زنجبیل یا ماست کم چرب حاوی زنجبیل به ویژه در وعده هایی که غذای چرب خورده اید بسیار اهمیت دارد.بیماری کبد چرب در طب نوین درمان اختصاصی ندارد اما با استفاده از پاپریکا، حتی کبد چرب گرید ۳ هم به سادگی درمان می شود. پاپریکا یک افشره گیاهی است که اختصاصا جهت درمان کبد چرب در نظر گرفته شده و عملکرد بسیار موفقی داشته است.
سویا را با گوشت قرمز عوض کنید
یکی از مهم ترین عواملی که می تواند از رسوب چربی ها در بافت کبد جلوگیری کند، اصلاح رژیم غذایی است. به گفته محققان جایگزین کردن سویا و پروتئین گیاهی به جای پروتئین حیوانی به ویژه گوشت قرمز، می تواند تاثیر زیادی در کاهش جذب چربی و تری گلیسیرید در بافت کبد داشته باشد. از این رو، درمانگران به افراد مستعد ابتلا به کبد چرب و التهاب کبد توصیه می کنند در طول هفته برای تهیه غذاهای خود از گوشت قرمز و سویا کنار هم استفاده کنند و مصرف گوشت قرمز را به حداقل برساند.
پرهیز از غذاهای زیر
اگر به اضافه وزن مبتلایید، اگر کم تحرک هستید و احتمال ابتلا به کبدچرب را دور نمی بینید به شما پیشنهاد می کنیم از مصرف غذاهایی مانند غذاهای فریز شده و یخ زده، ترشیجات، ماست پرچرب، سس، نمک زیاد، غذاهای فست فود، انواع شیرینی ها، پیتزا، انواع سرخ کردنی ها مانند سیر داغ، پیاز داغ، چیپس، پفک، غذاهای چرب و نوشابه های گازدارپرهیز کرده و تا می توانید به جای آنها از میوه های تازه، سبزیجات مختلف به ویژه کاهو، خیار، هویج و غذاهای سالم و طبیعی استفاده کنید. رعایت این رژیم در تمامی دوره های سنی به پیشگیری از ابتلا به کبد چرب و دیگر بیماری های کبد کمک می کند.
آبلیمو را فراموش نکنید
نوشیدن یک لیوان آب که در آن عصاره یک لیموترش تازه وجود دارد در آغاز روز می تواند بهترین دارو برای پیشگیری از ابتلا به کبد چرب باشد. از آنجا که لیمو سرشار از ویتامین C است و به عنوان یک آنتی اکسیدان می تواند نقش موثری در هضم و جذب مواد مفید در بدن داشته باشد، قابلیت زیادی در پیشگیری و درمان کبد چرب دارد.
از زردچوبه غافل نشوید
به تازگی محققان دانشگاه سنت لوئیس» از تاثیر زردچوبه بر کنترل بیماری کبد چرب در افراد چاقی که به این بیماری مبتلا هستند خبر داده اند. بر اساس این تحقیقات مشخص شده، افرادی که از زردچوبه به عنوان یک چاشنی در برنامه روزانه خود استفاده می کنند، کبد مقاوم تری در برابر ابتلا به بیماری کبد چرب دارند و احتمال ذخیره شدن ذرات چربی در کبد آن ها کمتر است. از این رو، این محققان به مردم توصیه می کنند مصرف زردچوبه را به عنوان یک ادویه موثر و درمانگر در برنامه هفتگی و حتی روزانه خود بگنجانند.
عرقیات گیاهی بنوشید
عرق گیاهی شاه تره، خارشتر و کاسنی از جمله داروهای گیاهی موثر در کنترل و درمان کبد چرب به شمار می آیند. این نوشیدنی های گیاهی از آنجا که طبعی سرد و تر دارند موجب کاهش میزان کلسترول خون می شوند و در عین حال به پاکسازی کبد و بدن از سموم و مواد زائد هم کمک می کنند.به اعتقاد درمانگران، نوشیدن یک تا ۲ لیوان ازیکی از عرقیات شاه تره، کاسنی و خارشتر یا ترکیبی از آن ها، می تواند تاثیر زیادی در پیشگیری از ابتلا به بیماری های کبد به ویژه کبد چرب و سیروز کبدی داشته باشد و احتمال ابتلا به این بیماری ها را به صفر برساند.

وقتی چربی کبد بالا میزند میگوید به کبد چرب مبتلا شدهام. مگر کبد عضوی نیست که با ترشح صفرا به شکستن چربیها و تجزیه آنها به اسید چرب و در واقع تکمیل فرآیند گوارش در بدن کمک میکند؛ پس چگونه ممکن است چنین عضوی، خود مبتلا به بیماریای شود که با عنوان کبد چرب شناخته میشود؟ اصولا چرا این بیماری خطرناک تلقی میشود؟جالب است بدانید عواملی چون کاهش ناگهانی وزن، سوءتغذیه و تغذیه وریدی ممکن است باعث تغییر متابولیسم بدن و ابتلا به این بیماری شوند. حتی انجام بعضی جراحیهای شکم ازجمله برداشتن کیسه صفرا، قسمتی از روده یا معده، جراحی لوزالمعده و مصرف بعضی داروهای خاص ازجمله هورمون استروژن و کورتونها نیز از علل زمینهساز کبد چرب محسوب میشود. دکتر ابراهیمی دریانی، فوقتخصص گوارش و کبد با اشاره به این که بیماری کبد چرب زمانی رخ میدهد که کبد در شکستن چربیها دچار مشکل شود و چربی در بافتهای کبد تجمع پیدا کند، میگوید: افزایش توده چربی بدن و چاقی به واسطه افزایش ورود اسیدهای چرب آزاد به کبد به افزایش تجمع تریگلیسرید در کبد و ابتلا به کبد چرب منجر میشود.
جالب آن که مهمترین علت مرگ و میر در بیماران مبتلا به کبد چرب، بیماریهای قلبی و عروقی است. به علاوه این بیماری در مردان با عوارض بیشتری همراه است. البته ابتلا به این بیماری در بیشتر کشورهای دنیا بر اثر مصرف زیاد الکل رخ میدهد، اما در ایران این بیماری معمولا به علل دیگر اتفاق میافتد و کبد چرب غیرالکلی نامیده میشود.در نظر داشته باشید هپاتیت یک واژه کلی است که دربرگیرنده تمامی مواردی است که به ایجاد التهاب در بافت کبد منجر میشود که این التهاب ممکن است تحت تاثیر عفونتهای ویروسی، بیماریهای خودایمنی یا اثرات دارویی بروز کند. به همین علت در بیماری کبد چرب همزمان با تجمع چربی، التهاب بافت کبدی یا هپاتیت نیز وجود دارد. این متخصص گوارش با بیان این مطالب تاکید میکند: البته برخلاف تصور بسیاری از افراد، کبد چرب فقط مختص افراد چاق نیست؛ بلکه افراد لاغر هم ممکن است به علت تغذیه نادرست، استرس زیاد، ورزش نکردن و. دچار کبد چرب شوند. هرچند درصد ابتلا به کبد چرب میان افراد لاغر بسیار کمتر از افرادی است که دچار چاقی بهویژه در ناحیه شکم هستند.
بیماری کبد چرب فقط مختص افراد چاق نیست
کودکان هم در برابر بیماری کبد چرب در امان نیستندبیماری کبد چرب در میان تقریبا ۳ درصد از کودکان و ۲۲ تا ۵۳ درصد از کودکان چاق رواج دارد.بروز این عارضه در کودکان از چهارسالگی شروع میشود و احتمال ابتلا به آن با بالا رفتن سن افزایش مییابد، بنابراین میان نوجوانان، درصد شیوع بالاتری دارد. به علاوه دختران بیش از پسران به این بیماری دچار میشوند.همچنین، در کودکان مبتلا به اختلالات مادرزادی ازجمله سوءجذب چربیها، سیستیک فیبروزیس (یک اختلال ارثی است که میتواند بسیاری از ارگانها ازجمله ریهها و دستگاه گوارش را تحت تاثیر قرار دهد) و بیماری ویلسون (یک بیماری وراثتی است که در آن مس به اندازه کافی از بدن دفع نمیشود) ابتلا به کبد چرب نیز دیده میشود.
درمان بیماری کبد چرب
مهمترین روش درمانی در بیماری کبد چرب، رفع علت زمینهای بروز بیماری است.
تغذیه و رژیم غذایی مناسب، کاهش وزن در افراد چاق، ترک مصرف مشروبات الکلی، کنترل بیماری دیابت، کاهش چربیهای خون و تغییر در شیوه زندگی و انجام فعالیت بدنی، مهمترین اصول درمان بیماری کبد چرب است.بیشک در صورت درمان کبد چرب میتوان مانع پیشرفت ضایعه کبدی شد. با در پیش گرفتن سبک زندگی سالم میتوان وزن بدن را در حد مطلوب نگاه داشت و از یکی از عوامل اصلی بروز بیماری کبد چرب یعنی چاقی جلوگیری کرد.
پیشگیری از ابتلا به کبد چرب
توجه و رعایت نکات زیر به پیشگیری از ابتلا به کبد چرب کمک میکند:
√ انتخاب سبک زندگی سالم
√ مصرف نکردن مشروبات الکلی
√ پیگیری یک برنامه تدریجی و مستمر کاهش وزن در صورت وم
√ به حداقل رساندن مصرف شکر، کاهش مصرف غذاهای سرخ کردنی
√ رعایت رژیم غذایی متعادل سرشار از فیبر و دارای چربیهای اشباع شده کمتر
√ گنجاندن ورزشهایی مانند پیادهروی، شنا و نرمشهای کششی در برنامه روزانه (حداقل چهار روز در هفته)
راههای پیشگیری و جلوگیری از ابتلا بیماری کبد چرب (NAFLD)
دقیق تر، بیماری کبد چرب به طور فنی به نام "بیماری کبد چرب غیر الکلی"، و یا به طور مختصر NAFLD نام دارد و همانطور که از نامش بر می آید، با افزایش چربی در کبد مشخص می شود و به نوشیدن الکل مرتبط نیست. . میزان چربی می تواند میزان آسیب های کبدی را تعیین کند، از تجمع کمی از چربی (به نام استئاتوز) تا مقدار زیادی که سبب التهاب می شود (استاتو هپاتیت نامیده می شود که اگر بدون درمان رها شود، NAFLD می تواند به سیروز (زخم مزمن و آسیب)، نارسایی کبد و احتمالا سرطان کبد منجر شود ؛ اینها مقدمه ای بود تا در ادامه بخش سلامت نمناک به بررسی روش های ساده برای پیشگیری از ابتلا به بیماری کبد چرب بپردازیم.پیشگیری از بیماری کبد چرب
چه چیزی باعث بیماری کبد چرب می شود؟
- داشتن اضافه وزن یا چاقی
-مقاومت به انسولین (به شرطی که بدن از انسولین خود به درستی استفاده نمی کند.
- داشتن سطح قند خون بالا (پیش آگهی یا دیابت نوع 2)
- داشتن سطح چربی بالا به نام.تری گلیسیرید، در خون
- داشتن آپنه خواب
- داشتن PCOS (سندرم تخمدان پلی کیستیک)
علاوه بر این، بیماری کبد چرب در افراد مسن تر، مردان، افراد مبتلا به دیابت نوع 2 و افرادی که وزن بیش از حد در اطراف خود دارند بیشتر است.
در بیماری کبد چرب چه اتفاقی برای بدن رخ می دهد؟
کبد، در میان چیزهای دیگر، چربی را کنترل می کند به عبارت دیگر، چربی را از خون خارج می کند و به سایر قسمت های بدن منتقل می کند. در بیماری کبد چرب ، این مدیریت چربی ها» مختل می شود. کبد همچنان چربی را از خون گرفته و سلولهای کبدی نیز چرب می شوند اما کبد قادر به انتقال چربی نیست و در نتیجه چربی شروع به جمع شدن در خودش می کند. با گذشت زمان، این افزایش چربی باعث التهاب می شود که باعث خسارت سلول های کبدی می شود. اگر این روند ادامه یابد، سلولهای کبدی شروع به خاموش شدن می کنند و سیروز می تواند رشد کند. سیروز می تواند منجر به نارسایی کبد و سرطان کبد شود.داشتن بیماری کبد چرب نیز خطر ابتلا به بیماری های قلبی و سکته مغزی را افزایش می دهد، مستقل از داشتن دیابت، اضافه وزن و / یا داشتن تری گلیسیرید بالا.
چگونه می توان بیماری کبد چرب را درمان یا از آن جلوگیری کرد؟
این سوالی میلیون ها انسان است ؛ در حال حاضر، هیچ دارویی وجود ندارد که درمان کند اما خبری خوب نیز وجود دارد:اول، محققان در سوئد در حال کار بر روی "کوکتلی" هستند، که در آزمایشگاه به نظر می رسد به کبد کمک می کند. اما زمانی ممکن میف شود که در دسترس باشد. با این وجود، اگرچه این یک قرص سحرآمیز نیست، اما تغییرات شیوه زندگی می تواند کمک کند. این تغییرات می تواند میزان چربی در کبد را کاهش دهد.
کاهش وزن:
از دست دادن بین 5 تا 10 درصد از وزن می تواند شگفتی هایی برای سلامت کبد شما بوجود آورد، کمک به بهبود چربی، آسیب سلول های کبدی و التهاب. اما رها کردن یا گرفتن رژیمهای سخت و سریع - یا کاهش وزن خیلی سریع، در واقع می تواند NAFLD را بدتر کند.
ورزش برای پیشگیری از بیماری کبد چرب:
ورزش به طور غیر مستقیم می تواند با کاهش وزن، بهبود حساسیت به انسولین، بهبود کنترل قند خون و کاهش خطر ابتلا به بیماری های قلبی از بروز و پیشرفت کبد چرب جلوگیری کند.
تاثیرات داروها بر کبد چرب:
انواع خاصی از قرص های دیابتی - متفورمین و تیازولیدیدین ها (tzds) - افزایش حساسیت به انسولین را تقویت می کنند. استاتین ها و ایزیتیب، که داروهای کاهش چربی هستند، می تواند مفید باشند.
" بدون م پزشک مصرف این داروها ممنوع است"
پیوند کبد:
پیوند کبد در صورتی که دچار سیروز شده اید، برایتان پیشنهاد می شود. اگر شخص پیوند دهنده هیچ مشکلی چون بیماری قلبی نداشته باشد، کاندیدان مناسبی برای پیوند می شوند.
از نشانههای کبد ملتهب
کبد ملتهب تنها با بزرگ شدن اندازه کبد ارتباط ندارد و به عبور این اندام از محدودیت های خود اشاره دارد که می تواند عوارض بسیاری در پی داشته باشد.کبد اندامی است که وظیفه سمزدایی بدن ما را بر عهده دارد و سمومی که خود بدن توانایی رسیدگی و پردازش آنها را ندارد از بین می برد.کبد ملتهب یا التهاب کبد (Hepatomegaly) زمانی رخ می دهد که اندازه کبد بزرگ شده است. این شرایط با طیف گسترده ای از علائم همراه است. امروزه، التهاب کبد به یک بیماری شایع تبدیل شده است.
کبد چه وظایفی بر عهده دارد؟
کبد انسان مسئولیت سمزدایی بدن را بر عهده دارد و دامنه عملکردهای آن شامل موارد زیر می شود:
دفع مسمومیت
مبارزه با عفونت های مختلف
ذخیره ویتامین ها و انرژی
ترشح صفرا که ماده ای ضروری برای گوارش است
پاکسازی خون
التهاب کبد به چه معناست؟
کبد ملتهب تنها با بزرگ شدن اندازه کبد ارتباط ندارد و به عبور این اندام از محدودیت های خود اشاره دارد که می تواند عوارض بسیاری در پی داشته باشد.به طور همزمان، کبد ملتهب موجب می شود تا اندام هایی که در مجاورت آن قرار دارند عملکرد درست و بهینه خود را ارائه نکنند زیرا زمانی که کبد بیمار باشد کل بدن با نقص در عملکرد خود مواجه می شود.اگرچه تشخیص التهاب در کبد ممکن است دشوار باشد، اما با مد نظر قرار دادن برخی نشانه ها پیش از این که مشکل حادتر شود می توانید این شرایط را شناسایی کنید.
درد
اگرچه درد در ابتدا می تواند خفیف و ملایم باشد، اما با گذشت زمان بر شدت آن افزوده می شود. درد ناشی از التهاب کبد به واسطه موقعیت مکانی آن قابل تشخیص است. این درد همواره در قسمت بالا سمت راست ناحیه شکم شکل می گیرد.
به طور همزمان، شکم ممکن است ملتهب یا متورم شود و با گذشت زمان بزرگتر از حد معمول به نظر برسد.
تب
تب نشانه ای از ایجاد تغییر در وضعیت سلامت بدن انسان به واسطه عفونت ها، ویروس ها یا باکتری هاست.اگر با تب مداوم مواجه هستید، این به معنای بروز مشکل در بدن شماست. تب مداوم یکی از نشانه های شایع کبد ملتهب محسوب می شود.
بیماری زردی
بیماری زردی با سلامت کبد پیوند خورده است. اگر کبد بیمار باشد، شما متوجه زرد شدن پوست و سفیدی چشم های خود خواهید شد.
حالت تهوع
کبد وظیفه دفع سموم و موادی که بدن توانایی پردازش آنها را ندارد بر عهده دارد. اگر کبد در انجام این وظیفه ناتوان باشد، گوارش غذاهایی که دارای چربی بیش از حد، نمک، آرد و حتی چاشنی فراوان هستند، دشوار خواهد بود. در نتیجه، شما ممکن است حالت تهوع و احساس بیماری را تجربه کنید.
ادرار و مدفوع
ما همواره می توانیم با بررسی شرایط مدفوع و ادرار تصویری کلی از وضعیت سلامت بدن خود داشته باشیم. اگرچه ممکن است خوشایند به نظر نرسد، اما بررسی شرایط مدفوع و ادرار می تواند اطلاعات خوبی را در اختیار شما قرار دهد.زمانی که کبد در انجام وظیفه خود ناتوان است، مدفوع می تواند رنگ هایی روشن و یا حتی سفید داشته باشد.به طور همزمان، ادرار می تواند بسیار تیره شده و از غلظتی اسیدی برخوردار باشد.
مزه بد در دهان
در صورتی که کبد توانایی انجام وظایف خود را نداشته باشد، احتمال تجربه مزه بد در دهان به واسطه افزایش سطوح سموم و موادی در بدن که قرار بوده است از بین بروند افزایش می یابد. این سموم و مواد روایح ناخوشایندی را تولید می کنند که به سمت دهان حرکت کرده و موجب ایجاد مزه و بوی بد دهان می شوند.
دلایل شکل گیری کبد ملتهب چه چیزهایی هستند؟
ازآنجایی که فعالیت کبد با تمام فرآیندهای بدن پیوند خورده است، دلایل مختلفی می توانند موجب ایجاد التهاب در آن شوند که در ادامه به برخی از آنها اشاره شده است:
- مصرف الکل
- عفونت ناشی از هپاتیت
- عفونت های باکتریایی
- مسمومیت دارویی
- بیماری کبد چرب
- اضافه وزن و چاقی
چگونه می تواند کبد ملتهب را درمان کرد؟
کبد ملتهب شرایطی غیر قابل درمان نیست. دنبال کردن یک رژیم غذایی مناسب، ورزش منظم و پرهیز از نوشیدنی های الکلی به بازگشت سلامت کبد کمک می کنند.
برخی درمان های طبیعی برای تسکین کبد
قاصدک از ویژگی های پاک کننده و تصفیه کننده برخوردار است که به دفع سموم اضافه از بدن کمک می کند.
50 گرم قاصدک را به همراه یک فنجان (120 میلی لیتر) آب درون یک قوری بریزید.اجازه دهید این ترکیب برای 15 دقیقه بجوشد.سپس حرارت را کم کرده و اجازه دهید دم بکشد.
این ترکیب را از صافی عبور داده و مایع باقیمانده را بنوشید.شما می توانید این چای را سه یا چهار بار در روز مصرف کنید.
تمر هندی
تمر هندی برای پاکسازی بدن محصولی فوق العاده محسوب می شود.500 گرم تمر هندی با پوست را به همراه نیم لیتر آب در یک قوری بریزید.اجازه دهید این ترکیب برای 20 دقیقه بجوشد.ترکیب را از صافی عبور داده و اجازه دهید مایع باقیمانده خنک شود.شما می توانید برای حفظ سلامت کبد خود این چای را هر روز مصرف کنید.
آبلیمو
لیمو سرشار از خواص گوارشی و ادرارآور است که به پاکسازی بدن و تسکین شرایط کبد کمک می کند.آب چهار لیمو را بگیرید.آبلیمو را با نیم لیتر آب ترکیب کنید.این نوشیدنی را با معده خالی مصرف کنید.
با علائم و نشانه های بیماری کوچک شدن کلیه یا کلیه آتروفیک آشنایی دارید؟ آیا می دانید چه رژیم غذایی برای این بیماری مناسب می باشد؟ راه های درمان این بیماری را می شناسید؟ افرادی که به این بیماری مبتلا شده اند باید چه اقدامات احتیاطی انجام دهند؟ شاید برایتان سوال باشد که آیا این بیماری همان هیپوپلازی کلیوی است یا خیر؟
کوچک شدن کلیه
سایز معمولِ کلیه اندازه یک مشت است. کلیه کوچک کلیه ای است که به حدی غیرطبیعی کوچک شده است و نیز عملکردی غیر طبیعی دارد. این بیماری همچنین تحت عنوان کلیه آتروفیک نیز شناخته می شود. البته باید گفت این بیماری مشابه هیپوپلازی کلیوی نیست. هیپوپلازی بیماری است که کلیه از رحم مادر و نیز از هنگام تولد، کوچکتر از حد معمول است.کلیه ها در قسمت پایینی هر دو طرف ستون فقرات، درست زیر قفسه سینه قرار دارند. کلیه چپ معمولا کمی بزرگتر از راست است. همچنین کلیه چپ معمولا کمی بالاتر و نزدیکتر به قلب قرار دارد. هر دو کلیه می توانند شروع به کوچکتر شدن کنند، اما این موضوع برای کلیه چپ محتمل تر است.
علائم و نشانه های کوچک شدن کلیه چه هستند؟
کلیه ها مواد زائد را از خون جدا کرده و آب اضافی را از بدن دفع می کنند. آنها همچنین نقش مهمی در تنظیم فشار خون ایفا می کنند.
در مراحل اولیه بیماری کلیه، شما ممکن است متوجه وجود مشکلی در بدن نشوید. این موضوع می تواند تا حدود 30 تا 40 درصد از علائم این بیماری را برای ما پنهان کند. در حالی که کلیه ها کمتر می توانند خون را فیلتر کنند، ممکن است متوجه علائم زیر شوید:
تغییرات در تعداد دفعات ادرار
تیره شدن پوست
خواب آلودگی
خارش
از دست دادن اشتها
گرفتگی عضلات
تهوع و استفراغ
تورم دستان و پاهــا
سایر علائم کلیوی آتروفیک عبارتند از:
بیماری فشار خون
بی اشتهایی مزمن
غلظت کراتینی بالا
اختلالات الکترولیتی
سوء تغذیه
علائم خاص شما ممکن است به دلیل آسیب کلیه بستگی داشته باشد.
دلایل رخ دادن این بیماری
آسیب به کلیه می تواند ناگهان شروع شود، مانند زمانی که کلیه به شدت مجروح شده و یا احیانا به سموم آلوده شده است. همچنین ممکن است کوچک شدن کلیه به علت بیماری دیگری بوجود آمده باشد، مانند:
سندرم آنتی فسفولیپید
عفونت (مانند سل)
سندرم متابولیک
تنگ شدن عروق (آترواسکلروز)
تنگ شدن رگ های کلیوی (تنگی عروق کلیه ای آترواسکلروتیک)
انسداد دستگاه ادراری
آسیب کلیه به طور کلی در طول یک بازه طولانی رخ می دهد. این موضوع زمانی اتفاق می افتد که جریان خون به طور کامل به کلیه ها نرسد.
لازم به ذکر است که اگر موارد زیر را داشته باشید، احتمال ابتلای شما به این بیماری بیشتر است :
دیابت
سابقه خانوادگی بیماری کلیوی
بیماری قلبی
فشار خون بالا
راه های درمان کوچک شدن کلیه
راه درمان شما به علت کوچک شدن کلیه هایتان بستگی دارد. درمان علت نهان این بیماری می تواند از آسیب بیشتر به کلیه جلوگیری کند. حتی اگر یک کلیه آتروفیک داشته باشید، ممکن است هنوز هم کلیه های شما کارایی لازم را داشته باشند تا وظایفشان را به بهترین نحو انجام دهند.
اما اگر کلیه های شما کمتر از 10 تا 15 درصد کار می کنند، در معرض نارسایی کلیه هستید. این بدان معناست که برای انجام کار کلیه ها نیاز به دارو دارید.
یکی از راه های موجود برای انجام این کار، دیالیز است.در همودیالیز، با استفاده از یک دستگاه کلیه مصنوعی به نام همودیالیزر خون در رگهــا به جریان می افتد و بدین طریق مواد زائد را از بدن حذف می کند. در دیالیز صفاقی (پریتونیال) ، مایع به نام دیالیزت استفاده می شود تا شکم بیمار را پر کند و مواد زائد را با استفاده از میلِ دیالیز صفاقی (پریتونیال) تصفیه کند.دیالیز به بدن کمک می کند تا کاری که دیگر، کلیه ها نمی توانند انجام دهند را انجام دهد. اما این کار را نمی توان یک راه درمانی دانست. بیمار باید در تمام طول عمر خود در هفته چندین بار دیالیز داشته باشد و یا در غیر این صورت اقدام به پیوند کلیه کند.شخص بیمار می تواند کلیه سالم را از یک اهدا کننده زنده و یا فوت شده دریافت کند. این انتظار برای کلیه مناسب و سالم شاید سال ها طول بکشد. پس از اینکه پیوند انجام شد، بیمار باید بقیه عمر خود را تحت مراقبت هایی برای جلوگیری از پس زدن کلیه در بدن باشد.
آیا رژیم خاصی برای کلیه آتروفیک وجود دارد؟
کوچک شدن کلیه با رژیم غذایی نمی تواند درمان شود یا به حالت اول برگردد. اما لازم به ذکر است که رژیم غذایی می تواند در درمان بیماری های کلیوی نقش حیاتی ایفا کند. در اینجا به اقدامات لازم برای داشتن کلیه سالم اشاره می کنیم:
مصرف سدیم را کاهش دهید:
اینکار به کنترل فشار خون شما کمک می کند. موسسه ملی دیابت و بیماری های گوارشی و کلیه (NIDDK) رژیمی را توصیه می کند که حاوی کمتر از 2300 میلی گرم سدیم در روز باشد. بعضی از راه های موجود برای کاهش سدیم عبارتند از:
* تا می توانید، به جای غذاهای بسته بندی شده، از غذاهای تازه استفاده کنید.
* هنگام استفاده از مواد غذایی مثل کنسرو، قبل از پخت و پز حتما آن را بشویید.
* هنگام خرید، برچسب های روی محصول را برای بررسی میزان سدیم موجود، بررسی کنید.
* پخت و پز در خانه را به غذای رستوران و فست فود ترجیح دهید.
* در پخت غذا نمک را با ادویه های دیگر جایگزین کنید.
به پروتئین توجه کنید
هر چه پروتئین بیشتری مصرف کنید، کلیه های شما باید سخت تر کار کنند. اما شما نیاز به اندازه ای پروتئین دارید که می توانید آن را از محصولات حیوانی مانند:
مرغ
لبنیات
تخم مرغ
ماهی
گوشت و …
دریافت کنید.
اندازه قسمت و بخش نیز در اینجا اهمیت دارد. بخشی از مرغ، ماهی یا گوشت معادل 2 تا 3 اونس است. بخشی از ماست یا شیر یعنی نصف فنجان؛ و نیز بخشی از پنیر به معنی یک تکه پنیر است.
همچنین میتوان پروتئین مورد نیاز را از لوبیا، دانه و آجیل دریافت کرد. بخشی از لوبیای پخته شده، برنج یا نودل، نصف فنجان است. بخشی از آجیل یک چهارم یک فنجان؛ و بخشی از نان یعنی یک تکه.
از قلب خود مراقبت کنید
غذاهای سالم و مفید برای قلب از انباشت چربی در قلب، رگ های خونی و کلیه جلوگیری می کند. راهنمایی های زیر را برای یک رژیم غذایی سالم در نظر داشته باشید:
* غذاهای خیلی سرخ شده را کنار بگذارید و بجای آن از غذاهای پخته، کبابی و یا کمتر سرخ شده استفاده کنید.
* به جای روغن با کره یا روغن زیتون پخت و پز کنید.
* در مصرف چربی های اشباع شده و ترانس محدودیت داشته باشید.
برخی از جایگزین های خوب عبارتند از:
میوه ها و سبزیجات
لوبیا
ماست کم چرب یا بدون چربی، شیر و پنیر
ماهی
مرغ یا خروس با پوست کنده شده
گوشت لخم بدون چربی
اگر عملکرد کلیه همچنان رو به ضعیف تر شدن باشد، پزشک پیشنهاداتی برای رژیم غذایی بیمار خواهـد داد. بیماری کلیه می تواند باعث افزایش فسفر بدن شود، لذا ممکن است پزشک از بیمار بخواهد غذاهایی را مصرف کند که فسفر کمتری دارند. این غذاها شامل:
میوه های تازه و سبزیجات
نان
برنج و ماکارونی
غلات
می شوند.
ممکن است فسفر در غذاهای بسته بندی شده به همان اندازه ای وجود داشته باشد که در غذاهایی مثل ماهی و مرغ وجود دارد، لذا قبل از مصرف اینگونه غذاها حتما به برچسب روی محصول توجه داشته باشید.
همچنین کلیه هایی با عملکرد پایین می تواند باعث افزایش پتاسیم در بدن شود. غذاهایی با پتاسیم پایین شامل :
سیب و هلو
کلم و لوبیا سبز
نان و برنج سفید و ماکارونی
می شوند.
موارد زیر نیز در مجموع پتاسیم کمی دارند، اما پتاسیم آنها نسبت به سه مورد بالا بیشتر است:
موز و پرتقال
لوبیا و آجیل
غلات سبوس دار
برنج قهوه ای
لنبیات
سیب زمینی، گوجه فرنگی
جایگزین های نمک
نان تمام گندم و ماکارونی
در مورد رژیم غذایی با پزشک خود م کنید. همچنین م با متخصص تغذیه نیز می تواند مفید باشد.
چشم انداز بیمار کوچک شدن کلیه (طول عمر)
شما می توانید تنها با یک کلیه سالم زندگی طولانی و سالمی داشته باشید. با این حال، شما باید رژیم غذایی خود را رصد کرده و منظم به پزشکتان مراجعه کنید.
در برخی موارد، بیماری مزمن کلیه منجر به نارسایی کلیه می شود. اگر عملکرد کلیه های شما زیر 25% است، باید گفت مشکل جدی است. برای افرادی که دیالیز می کنند، میانگین عمر پیشِ رو 5 تا 10 سال است، اما ممکن است عده ای تا 30 سال دیگر نیز زندگی کنند.
اگر اهدا کننده زنده باشد پیوند کلیه 12 تا 20 سال طول می کشد، در غیر اینصورت این عدد به 8 تا 12 سال می رسد.
البته باید گفت این موضوع تاحدود زیادی به سن و سایر مسائل مربوط به سلامتی بستگی دارد. دکتر شما می تواند با توجه به شرایط کنونی شما چشم انداز بهتری برای آینده بدهد.
آیا می توان از آتروفی جلوگیری کرد؟
همیشه نمی توان از کوچک شدن کلیه جلوگیری کرد. اما با انجام برخی اقدامات می توانید کلیه هایتان را تا حد امکان سالم نگه دارید.
ابتدا سعی کنید از شرایطی که می تواند به کلیه شما آسیب برسانند، مانند فشار خون بالا و دیابت، جلوگیری کنید. اگر در حال حاضر چنین شرایطی دارید، سعی کنید تا آن را تحت کنترل نگه دارید.
رژیم غذایی شما باید در موارد زیر غنی باشد:
میوه ها و سبزیجات
غلات کامل
محصولات لبنی کم چرب یا بدون چربی
مصرف موارد زیر را محدود کنید:
غذاهای فرآوری شده یا سرخ شده
سدیم
قند
چند پیشنهاد عمومی دیگر:
سعی کنید بیشتر روزها حداقل 30 دقیقه تمرین کنید.
وزنتان را در حد سالم نگه دارید.
سعی کنید هرشب هفت تا هشت ساعت بخوابید.
سیگار نکشید.
دارو را طبق دستور پزشک تجویز کنید.
سطح کلسترول خود را کنترل کنید.
عفونت های دستگاه ادراری را به سرعت درمان کنید.

کلیه، این عضو نجیب بدن که هر نوع اختلال در خود را بسیار دیرهنگام در قالب درد یا نشانههای دیگر بروز میدهد، در سیستم خونسازی، تعادل سیستم استخوانی، متابولیسم کلسیم در بدن و نیز تنظیم فشارخون نقش دارد.شفا آنلاین:کلیهها از اعضای حیاتی بدن هستند، چراکه تقریبا 20 درصد خروجی خون قلب در هر ضربان به کلیهها میرود و این عضو وظیفه تصفیه خون و مواد سمی <Blood purification and toxic substances>را به عهده دارد.
کلیه، این عضو نجیب بدن که هر نوع اختلال در خود را بسیار دیرهنگام در قالب درد یا نشانههای دیگر بروز میدهد، در سیستم خونسازی، تعادل سیستم استخوانی، متابولیسم کلسیم در بدن و نیز تنظیم فشارخون نقش دارد. پس بدانید که کلیههای شما به توجه و مراقبت ویژهای نیاز دارند، چراکه وظایف سنگینی طی فرآیند سوخت و ساز بدن به عهده آنها گذاشته شده است حتی بسیاری از داروها و هورمونها در کلیهها متابولیزه و دفع میشوند و اگر کلیههایتان به درستی کار نکنند، تعادل محیط داخلی بدنتان از حیث تعادل اسید و بازی که طی فرآیند سوخت و ساز و تجزیه مواد غذایی تولید میشوند، به هم میریزد. بیشک اطلاع از وظایف کلیهها، شما را به ضرورت کنترل بیماریهای زمینهای مثل دیابت و فشار خون به عنوان عوامل تاثیرگذار در بروز اختلالات کلیوی و نیز مراقبت از این عضو بیشتر متوجه میکند، با این حال اگر تحت شرایطی در معرض عفونت بیماریهای انسدادی کلیه مثل سنگ کلیه یا بیماریهای زمینهای ذکر شده قرار گرفتید، تعجب نکنید که بافت کلیهتان پس از مدتی چروکخورده و کوچک شود که در آن صورت باید برای حفظ احتمالی این عضو حیاتی در قالب روشهای درمانی تخصصی، تلاش زیادی بکنید.
بافتهای کلیه از بین میروند
دکتر امیر ایجادی، فوقتخصص جراحی کلیه، میگوید: در اهمیت حفظ عملکرد طبیعی کلیهها همین قدر بدانید که اگرچه تعادل اسید و باز ناشی از سوخت و ساز بدن توسط سیستم تنفسی و کلیوی صورت میگیرد، اما قدرت کلیهها در مقایسه با سیستم تنفسی برای انجام این وظیفه در بدن بینهایت است، به همین دلیل هم سلولهای اصلی کلیه، تودهای را میسازند که همان عضو لوبیایی شکل بدن را تشکیل میدهد. با این حال وقتی این عضو، تحت تاثیر بیماریهای مختلف قرار میگیرد، بافت آن آسیب دیده و دچار آسیب میشود که در آن صورت تشخیص کوچک شدن کلیه داده میشود.یماریهایی مثل عفونتهای ادراری، عفونتهای کلیوی، بیماریهای انسدادی که معمولا ناشی از سنگهای کلیوی یا انسدادهای مادرزادی هستند و نیز عواملی چون دیابت و فشار خون میتوانند عروق ریز کلیه را درگیر و منجر به کوچک شدن بافت آن شوند.
کلیههای کوچکی که بیمار نیستند
دکتر ایجادی با اشاره به کلیههایی که به طور طبیعی کوچک هستند، میگوید: برخی کلیهها اصطلاحا مینیاتوری هستند، یعنی کلیههای سالمی هستند که نسبت بین بافت قشر و مرکزشان طبیعی است، ولی کوچکتر از حد معمولی هستند.با این حال بیماریهای ژنتیک در کلیهها معمولا در سه ماهه اول بارداری منجر به سقط جنین میشود، اما یک سری بیماریهای ژنتیک وجود دارد که مجموعهای از بیماریهای مختلف و در واقع نوعی سندرم خاص هستند که از نشانههای آن، نارسایی کلیه است. در چنین شرایطی فرد با درجاتی از اختلال کلیه روبهرو خواهد شد و در جریان سیر بیماری، کلیههایش را کاملا از دست میدهد.
در برخی بیماریهای ژنتیک هم، کلیه کودک یا نوزاد به طور غیرعادی ایجاد سنگ میکند و این روند نیز به تخریب بافت کلیه و از دست رفتن آن منجر میشود.
مبتلایان به فشار خون، بیشتر آسیب میبینند
دکتر ایجادی با اشاره به اینکه فشار خون و کلیه اثر متقابلی روی هم دارند، میافزاید: فشار خون به خودی خود میتواند از طریق آسیب به عروق داخلی کلیه منجر به آسیب به این عضو شود. در عین حال اختلال عملکرد کلیه نیز روی فشار خون تاثیر میگذارد، کما اینکه تومورهای کلیه، عفونتهای کلیوی و ریفلاکسهای کلیوی میتوانند منجر به تغییرات فشار خون در افراد شوند.
درمان همیشه غیرممکن نیست
این فوق تخصص جراحی کلیه با تاکید بر این که کوچک شدن کلیه، مرحله پایانی حیات این عضو به دلیل بیماریهایی است که موجب از بین رفتن بافت کلیوی شدهاند، میگوید: این درست که متخصصان، کوچک شدن کلیه را در واقع مرحله خاتمه یافتن فعالیت کلیه تلقی میکنند، ولی با اعمال سریع و بموقع روشهای درمانی که میتوانند معطوف به کنترل دیابت یا فشار خون باشند یا بهرهگیری از روشهای جراحی آندوسکوپیک برای از بین بردن سنگ کلیه یا از بین بردن منشاء عفونی یا تومور کلیه، میتوان در شرایطی به حفظ کلیه امیدوار بود.در واقع درمان احتمالی کلیه در چنین مرحلهای، به دو مساله بستگی دارد، یکی درمان بیماریهای زمینهای اولیه و دیگری درمان عوارضی که بر اثر این بیماریها به وجود آمدهاند.
قدرتمندترین و مؤثرترین تشخیص زودهنگام و پیشگیری از بیماری کلیه بررسی منظم کلیهها است. بررسی سالیانه کلیهها باید برای افراد پرخطری انجام شود که مبتلا به دیابت، فشارخون بالا و چاقی هستند یا سابقه نارسایی کلیوی مزمن در خانوادهشان موجود است.
میگویند بیماریهای کلیوی قاتلان خاموش هستند. این بیماریها موجب از دست رفتن پیشرونده عملکرد کلیوی و نارسایی کلیوی میشود و در نهایت بیمار برای ادامه زندگی به دیالیز یا پیوند کلیه نیازمند میشود. به دلیل مخارج گزاف و مشکلات بالقوه در کشورهای درحالتوسعه، تنها 10-5 درصد بیماران مبتلا به نارسایی کلیوی شانس کافی برای کسب گزینههای درمانی متعارف همچون دیالیز و پیوند کلیه را دارند، درحالیکه بقیه بیماران بدون دریافت درمان قطعی میمیرند. نارسایی کلیوی مزمن بسیار رایج است و درمانی ندارد، بنابراین پیشگیری تنها گزینه است. کشف زودهنگام و درمان بهموقع اغلب مانع از بدترشدن نارسایی کلیوی مزمن میشود و میتواند نیاز به درمان قطعی را به تأخیر بیندازد یا از آن پیشگیری کند.هرگز از کلیههایتان غافل نشوید. ویژگیهای مهمی درباره مراقبت و پیشگیری از بیماریهای کلیوی تحت عناوین زیر بررسی میشوند.
روش مؤثر برای سالم نگه داشتن کلیهها
1- داشتن تناسباندام و انجام فعالیتها ورزش منظم هوازی و فعالیتهای روزمره فیزیکی فشارخون بدن را در حد طبیعی نگه میدارند و به کنترل قند خون کمک میکنند. چنین فعالیتهای فیزیکی خطر بیماری قند و فشارخون بالا را از بین میبرند و در نتیجه خطر نارسایی کلیوی مزمن را کاهش میدهند.
2- تغذیه متعادل غذای سالم، سرشار از میوهها و سبزیها تازه مصرف کنید. مصرف غذاهای فراوریشده، قند و چربی و گوشت را در رژیمتان کاهش دهید. برای افراد بالای 40 سال، کاهش مصرف نمک در رژیم میتواند در پیشگیری از فشارخون بالا و سنگ کلیه مفید باشد.
3- وزنتان را مرتب چک کنید. با مصرف غذاهای سالم و تمرین منظم وزنتان را متعادل نگاهدارید. این امر در پیشگیری از دیابت، بیماریهای قلبی و دیگر مشکلات مربوط به نارسایی کلیوی مزمن مفید است.
4- سیگار و سایر فراوردههای تنباکو را کنار بگذارید. سیگار کشیدن میتواند منجر به گرفتگی عروق (آترواسکلروز)، شود که موجب کاهش جریان خون به کلیهها میشود و در نتیجه توانایی کلیهها برای ارائه بهترین عملکردشان را کاهش میدهد. همچنین مطالعاتی انجامشده است که ثابت میکنند در افراد مبتلا به بیماریهای زمینهای کلیوی مصرف سیگار موجب تخریب و تضعیف سریعتر عملکرد کلیه میگردد.
5- مراقب مسکنهای بدون نسخه باشید. در مصرف مداوم مسکنهای بدون نسخه زیادهروی نکنید. مشخصشده است که مصرف مداوم داروهای رایجی چون ضدالتهابهای غیراستروئیدی همانند ایبوپروفن و ناپروکسن موجب آسیب کلیوی و خصوصاً نارسایی میشوند. با پزشکتان برای یافتن بهترین راهحل کنترل درد خود بدون به خطر انداختن کلیههایتان م کنید.
6- زیاد آب بنوشید. مصرف آب کافی (حدود 3 لیتر در روز) به رقیق کردن ادرار، حذف تمامی مواد سمی زائد از بدن و پیشگیری از سنگ کلیه کمک میکند.
7- بررسی (چکاب) سالیانه. بیماریهای کلیوی تا قبل از رسیدن به مرحله پیشرفته هیچ علامتی ندارند. قدرتمندترین و مؤثرترین، اما متأسفانه کمتر استفادهشدهترین تشخیص زودهنگام و پیشگیری از بیماری کلیه بررسی منظم کلیهها است. بررسی سالیانه کلیهها باید برای افراد پرخطری انجام شود که مبتلا به دیابت، فشارخون بالا و چاقی هستند یا سابقه نارسایی کلیوی مزمن در خانوادهشان موجود است. اگر شما کلیههایتان (و مهمتر از آن خودتان) را دوست دارید، انجام معاینات منظم کلیه را بعد از 40 سالگی فراموش نکنید. یک روش ساده تشخیص زودهنگام بیماری کلیه اندازهگیری فشارخون، انجام آزمایش ادرار و آزمایش اندازهگیری کراتینین خون است.
توصیههایی به بیماران کلیوی
1- آگاهی درباره بیماریهای کلیوی و تشخیص زودهنگام درباره بیماریهای کلیوی هوشیار و مراقب باشید. علائم رایج بیماریهای کلیوی عبارتاند از ورم صورت و پاها، بیاشتهایی، تهوع، استفراغ، رنگپریدگی، ضعف، تکرر ادرار، وجود خون یا پروتئین در ادرار. توصیه میشود که در صورت بروز چنین مشکلاتی، به پزشک مراجعه کنید و آزمایشهای مربوط به بررسی عملکرد کلیه را انجام دهید.
2- احتیاطهای مربوط به بیماران دیابتی دیابت، دلیل اصلی نارسایی کلیوی مزمن و نارسایی کلیوی در سرتاسر دنیا است بنابراین پیشگیری از بیماریهای کلیوی برای تمامی بیماران دیابتی حائز اهمیت است. حدود 45 درصد از موارد جدید بیماری کلیوی پیشرفته ناشی از بیماری کلیوی دیابتی است. یکراه ساده و مؤثر تشخیص زودهنگام بیماری کلیوی دیابتی، اندازهگیری فشارخون و انجام آزمایش ادرار حداقل هر سه ماه یکبار است تا وجود پروتئین یا میکروآلبومین در ادرار با دقت بررسی شود. این بهترین و ایدهآلترین آزمایش برای تشخیص زودهنگام نفروپاتی دیابتی است که باید هر ساله انجام شود.
کراتینین سرم (و میزان فیلتراسیون گلومرولی تخمین زده شده) برای ارزیابی عملکرد کلیوی حداقل یکبار در سال اندازهگیری شود. فشارخون بالا، وجود پروتئین در ادرار، ورم عمومی، نوسانات مداوم میزان قند خون، کاهش نیاز به انسولین و بیماریها و عوارض چشمی بیمار دیابتی (رتینوپاتی دیابتی) شواهد مهمی از درگیر شدن کلیه با وجود دیابت است. از این علامتهای خطر آگاه باشید و بهسرعت با پزشکتان م کنید. برای پیشگیری از بیماری کلیوی دیابتی، تمامی بیماران دیابتی باید با دقت زیاد دیابت را کنترل کنند، فشارخون خود را زیر 130 بر روی 80 میلی متر جیوه نگهدارند (مهارکننده آنزیم مبدل آنژیوتانسین، بلوک کنندههای گیرنده آنژیوتانسین، داروهای ترجیحی ضد فشارخون هستند)، میزان پروتئین رژیم غذایی خود را کاهش داده و چربیهای غذا را کنترل کنند.
3- احتیاط در بیماران فشارخونی فشارخون بالا دومین علت رایج نارسایی کلیوی مزمن است. ازآنجاییکه اکثریت افراد مبتلا به فشارخون بالا هیچ علامتی ندارند، بسیاری از بیماران مبتلا به فشارخون بالا تمایلی به ادامه درمانهای تجویزشده ندارند و برخی ممکن است حتی درمان را قطع کنند. برخی از این بیماران ممکن است بدون دارو احساس آسودگی کنند و درمان را قطع کنند؛ اما این کار خطرناک است. فشارخون کنترل نشده در مدتزمانی طولانی میتواند منجر به مشکلات جدی همچون نارسایی کلیوی مزمن، حملات قلبی و سکته گردد. تمام بیماران فشارخونی، برای پیشگیری از بیماریهای کلیوی، باید داروهای فشارخون تجویزشده را بهصورت منظم مصرف کنند، بهصورت منظم فشارخون خود را اندازه بگیرند و رژیم مناسبی با میزان نمک محدود داشته باشند.
هدف درمان نگهداشتن فشارخون زیر 130 بر روی 80 میلی متر جیوه یا در این اندازه است. بهمنظور تشخیص زودهنگام آسیب کلیوی تمامی بیماران فشارخونی باید آزمایش ادرار و کراتینین خون خود را سالانه انجام دهند.
4- احتیاط در بیماران مبتلا به نارسایی کلیوی مزمن بیماری کلیوی دیابتی یک بیماری غیرقابل درمان است؛ اما تشخیص زودهنگام و متعاقب آن انجام محدودیتهای رژیمی، انجام درمان مناسب پیشرفت این بیماری را کند خواهد کرد و ممکن است بهصورت بالقوه نیاز به دیالیز حتمی یا پیوند کلیه را به تأخیر بیندازد.
کنترل فشارخون در ساعات مشخصی از روز یک روش اندازهگیری مؤثر برای پیشگیری از پیشرفت نارسایی کلیوی مزمن است. شدیداً توصیه میشود که فشارخون را زیر 130 بر روی 80 میلی متر جیوه یا معادل این مقدار نگهداشته شود. بهترین روش برای تحقق کنترل خوب، اندازهگیری منظم فشارخون در خانه و تهیه یک چارت است که به پزشکان در تنظیم داروهای فشارخون لازم بسیار کمک خواهد کرد. در بیماران مبتلا به نارسایی کلیوی مزمن، عواملی چون افت فشارخون، دهیدراسیون (از دست رفتن آب بدن)، انسداد مجرای ادرار، سپسیس، مصرف داروهای با سمیت کلیوی و .، باید بهسرعت شناسایی شوند. مدیریت فوری چنین عواملی ممکن است منجر به حفظ عملکرد پایدار کلیه و برخی اوقات حتی بهبود عملکرد کلیه شود.
5- تشخیص زودهنگام و درمان بیماری کلیه پلی کیستیک بیماری کلیه پلی کیستیک غالب یک اختلال ارثی جدی در مورد کلیهها است که عامل 8-6 درصد دیالیز در بیماران است. یک فرد بالغ با سابقه خانوادگی بیماری کلیه پلی کیستیک در معرض خطر بالایی قرار دارد و باید توسط بررسی اولتراسوند بهمنظور تشخیص زودهنگام این بیماری غربالگری شود. بیماری کلیه پلی کیستیک هیچ درمانی ندارد بلکه اقداماتی چون کنترل فشارخون، درمان عفونتهای مجاری ادراری، محدودیتهای رژیمی و درمان حمایتی به کنترل علائم کمک میکنند، از عوارض پیشگیری میکنند و میزان نزول عملکرد کلیوی را کند میکنند.
6- تشخیص زودهنگام و درمان عفونت مجاری ادراری در کودکی که بدون دلیل دچار تب شده، تکرر ادرار، سوزش و درد هنگام ادرار، بیاشتهایی یا وزن گیری نامناسب داشت باید به وجود عفونت ادراری شک کرد و از این نظر کودک را بررسی کرد. به خاطر سپردن این مطلب مهم است که هر بار ابتلا به عفونت ادراری، خصوصاً اگر همراه با تب باشد خطر آسیب به کلیهها را بیشتر میکند. حال اگرعفونت ادراری دیر تشخیص داده شود یا درمان مناسب انجام نشود این آسیب محتملتر و شدیدتر خواهد بود. چنین آسیبی شامل آسیب (اسکار) در کلیهها، رشد نامطلوب کلیهها، فشارخون بالا و نارسایی کلیوی در آینده خواهد شد. به این دلیل، ضروری است که عفونت ادراری در کودکان زود تشخیص داده شود تا درمان مناسب را بتوان بهسرعت انجام داد.
وقتی کودکان مبتلابه عفونت ادراری هستند، شناسایی ناهنجاریهای قبلی کلیه و مجاری ادراری (آناتومیک، مادرزادی و یا ساختاری) یا سایر عوامل خطر باید بهسرعت انجام شوند. رفلاکس مثانه به حالب رایجترین علت زمینهای موجود در حدود 50 درصد از عفونتهای ادراری در زمان کودکی است. مراقبت دقیق و پیگیری مناسب در کودکان مبتلا به عفونت ادراری اجباری است.
7- عفونتهای عودکننده مجاری ادراری در کودکان در بیماران مبتلا به عفونت ادراری عودکننده یا افرادی که به درمان آنتیبیوتیکی مناسب پاسخ خوبی نمیدهند باید عوامل زمینهای بررسی شود. درصورتیکه دلایل زمینهای خاص (مثل، انسداد مجاری ادراری، سنگ کلیه و .) درمان نشوند، خطر آسیب دائمی به کلیه را افزایش میدهند؛ بنابراین تشخیص زودهنگام و شناسایی دلایل زمینهای ضروری است.
8- درمان مناسب هیپرتروفی خوشخیم پروستات بسیاری از مردان مسن مبتلا به هیپرتروفی خوشخیم پروستات هیپرتروفی خوشخیم پروستات به دلیل این برداشت غلط که افزایش تکرر ادرار یا چکه چکه کردن ادرار بهعنوان بخشی از روند پیری، امری طبیعی است، مدتهای طولانی علائم بیماریشان را نادیده میگیرند. درمان نکردن میتواند موجب آسیب دائمی به کلیهها نیز بشود. پیگیری مناسب و درمان بهموقع به حفظ باقیمانده عملکرد کلیه در زمان تشخیص کمک میکند.
9- در سنین جوانی فشارخون را نادیده نگیرید. فشارخون بالا در سنین جوانی رایج نیست و تقریباً همیشه نیازمند بررسی وسیع درباره علل زمینهای است. بیماریهای کلیوی از جمله رایجترین دلایل فشارخون شدید در جوانان است؛ بنابراین، در جوانان مبتلا به فشارخون، ارزیابی سریع برای شناسایی زودهنگام و درمان بهموقع بیماری کلیوی برای پیشگیری از پیشرفت اامی است تا منجر به آسیب دائمی بیشتری نشود.
10- درمان زودهنگام نارسایی کلیوی حاد/ آسیب شدید به کلیه دلایل مهم نارسایی کلیوی حاد (کاهش ناگهانی عملکرد کلیه) عبارتاند از اسهال، تهوع، مالاریا فالسیپاروم، فشارخون پایین، سپسیس، داروهای خاص مانند مسکنها و . . شناسایی سریع و زودهنگام این دلایل زمینهای میتواند مانع پیشرفت بیماری حاد و ایجاد نارسایی دائمی کلیوی شود.
11- احتیاط در استفاده از دارو مراقب باشید بسیاری از داروهای بدون نسخه (خصوصاً مسکنها)، خصوصاً در افراد مسن خطر آسیب کلیوی دارند. چنین داروهایی زیاد مصرف میشوند اما نتایج مضر آنها بهندرت اعلان میشود. از استفاده مسکنهای بدون نسخه برای سردرد دردهای عمومی بدن بدون اجازه پزشک پرهیز کنید. از خوددرمانی و مصرف داروهای غیرضروری یا مکملهای غذایی پرهیز کنید. دارودرمانی که با راهنمایی و نظارت پزشک انجام شود معمولاً مفید است. این باور غلط وجود دارد که تمامی داروهای طبیعی و گیاهی (داروهای آیورودا، گیاهان چینی و .) و مکملهای غذایی بیضرر هستند. مشخصشده است که فات سنگین موجود در داروهای آیورودا موجب آسیب برگشتناپذیر کلیه میشوند.
12- احتیاط در افرادی که یک کلیه دارند. افرادی که یک کلیه دارند میتوانند زندگی سالم و طبیعی داشته باشند. آنها همانند افراد دارای دو کلیه باید فشارخونشان را همیشه کنترل کنند، مقادیر زیادی از مایعات مصرف کنند، یک رژیم سالم را رعایت کنند، از مصرف بیشازحد نمک بپرهیزند، از رژیمهای غنی از پروتئین خودداری کنند و از کلیههایشان در مقابل آسیب و ضربه (مثل ضربه مستقیم) محافظت کنند. مهمترین احتیاط انجام معاینات منظم پزشکی است. فرد حداقل یکبار در سال باید حتماً با پزشک م کند تا عملکرد کلیه را از طریق بررسی فشارخون، آزمایش ادرار و آزمایش خون و در صورت نیاز انجام سونوگرافی کلیه بررسی کند.
کلیه ها دو عضو لوبیایی شکل با میلیون ها واحد فیلترکننده بنام نفرون هستند که وظیفه دفع سموم و جذب مواد مغذی و شیمیایی لازم برای متابولیسم بدن را برعهده دارند. اگر این نفرون ها به هر دلیلی از جمله بیماری های کلیه یا بیماری های زمینه ای دچار آسیب و تخریب شوند، کلیه به سمت نارسایی پیش می رود.در صورتی که حدود ۹۰ درصد از نفرون ها از بین بروند، فرد در فاز انتهایی نارسایی کلیه قرار می گیرد و نیازمند دیالیز می شود. در این وضعیت کلیه ها قادر به دفع سموم و جذب مواد لازم نیستند و کارکرد تمامی ارگان های بدن را تحت تاثیر قرار می دهند. در نهایت نیز برای رهایی از مشکلات دیالیز و بهبود کامل، فرد به پیوند کلیه نیاز پیدا می کند.نارسایی کلیوی به حالتی گفته می شود که در آن هر دو کلیه سالم، کارکرد خود را از دست بدهند، اما اگر فقط یک کلیه دچار اختلال کارکرد شود، کلیه دیگر قادر به جبران وظایف آن خواهدبود.
همان طور که بسیاری از افراد به دلیل فرایند اهدا یا بیماری های مثل تومور، سنگ یا عفونت یکی از کلیه های سالم خود را از دست می دهند و بدون هیچ مشکلی قادر به زندگی کردن هستند. در این وضعیت، کلیه سالم خود را با شرایط وفق می دهد، به تدریج بزرگ تر می شود و کل وظیفه فیلتر خون را بر عهده می گیرد.
عوامل دخیل در نارسایی کلیه
بیماری های بسیاری وجود دارند که باعث از دست رفتن کلیه ها و نارسایی کلیوی می شوند؛ از جمله:
بیماری قند: دیابت کنترل نشده و بالا بودن قند به طور مداوم باعث آسیب به نفرون های کلیه و از دست رفتن کارکرد آنها می شود.
بیماری های عروق و تنگی رگ های کلیه: این بیماری ها با اختلال در خونرسانی به کلیه ها باعث نارسایی کلیوی می شوند.
عفونت های شدید: عفونت هایی که وارد خون می شوند با تاثیر بر کلیه ها می توانند منجر به نارسایی حاد آنها شوند، اما اگر عفونت فقط در یکی از کلیه ها ایجاد شده باشد، باعث نارسایی کلیوی نمی شود زیرا کلیه دیگر به فعالیت خود ادامه می دهد.
بیماری های خودایمنی: سیستم ایمنی وظیفه دارد از بدن در برابر عوامل بیماری زای خارجی و داخلی مثل سرطان ها دفاع کند، اما این سیستم در بیماری های خودایمنی، علیه بدن شروع به فعالیت می کند و به بافت های سالم آسیب می رساند. این بیماری ها انواع مختلفی دارند و بخش های متفاوتی از بدن را تحت تاثیر قرار می دهند. برای مثال بیماری لوپوس می تواند باعث ضعف و بی حالی کلی بدن و درگیری مفاصل، ریه، قلب، کلیه، پوست و. شود.
بیماری های مادرزادی: بعضی از بیماری های مادرزادی می توانند بافت کلیه را از دوران جنینی تحت تاثیر قرار دهند. این بیماران در صورت زنده ماندن می توانند در سنین بالاتر داوطلب جراحی پیوند شوند.
بیماری های کیستیک کلیه: کلیه ها در حالت طبیعی ممکن است چند کیست داشته باشند، اما با افزایش تعداد این کیست ها، بافت کلیه و نفرون ها از کیست پوشیده می شوند و کارکرد کلیه کاهش می یابد. در این وضعیت بیمار برای دیالیز و جراحی پیوند داوطلب می شود.
فشار خون: فشار خون بالا یکی از عواملی است که خونرسانی را در کلیه ها دچار اختلال می کند. در این وضعیت خون با فشار مناسب به کلیه ها و واحدهای فیلترکننده نمی رسد و باعث تخریب نفرون ها می شود. با افزایش تعداد نفرون های تخریب شده نیز فرد به سمت نارسایی کلیه پیش می رود.
درگیری کلیه در بیماری لوپوس
در صورتی که لوپوس کلیه ها را درگیر کند، نفرون های کلیه از بین می روند. این حالت که تحت عنوان نفریت لوپوسی شناخته می شود، یکی از دلایل نارسایی کلیه است. بیماری های خودایمنی توسط متخصصان روماتولوژی تحت درمان و کنترل قرار می گیرند. اگر این متخصصان متوجه شوند فرد به سمت نارسایی کلیه پیش می رود باید هر ۳ ماه یکبار خون و ادرار او را از لحاظ دفع پروتیین و کراتینین بررسی کنند.
دفع پروتیین در ادرار نشانه اختلال در عملکرد واحدهای فیلترکننده کلیه است. اگر میزان پروتیین دفع شده از یک حدی بالاتر برود، بیمار باید به متخصص فنرولوژی یا داخلی کلیه مراجعه کند. در این وضعیت تا حد ممکن از دارو استفاده می شود، اما اگر نمونه برداری از کلیه نشان دهنده نفریت لوپوسی با التهاب کلیه بر اثر لوپوس باشد، فرد داوطلب دیالیز می شود. در نهایت نیز با پیدا شدن کلیه مناسب، داوطلب جراحی پیوند خواهد.
علائم بالینی نارسایی کلیه
در نارسایی حاد کلیه، میزان سموم بدن مثل کراتینین ظرف مدت کوتاهی در خون بالا می رود و به دنبال آن سطح اوره افزایش پیدا می کند. در نتیجه فرد دچار تورم در اندام ها می شود. البته تورم در نارسایی مزمن کلیه شایع تر است زیرا این نوع نارسایی به تدریج اتفاق یمی افتد. از دیگر علائم نارسایی حاد کلیه می توان به بی اشتهایی، تهوع، استفراغ و کاهش هوشیاری اشاره کرد. علائم نارسایی مزمن کلیه نیز مشابه نارسایی حاد است اما از آنجایی که آسیب در این نوع نارسایی به تدریج اتفاق می افتد، بدن خود را با شرایط وفق می دهد و علائم را دیرتر نشان می دهد.به همین دلیل ممکن است فرد علائم بی اشتهایی، تهوع و استفراغ را خیلی تجربه نکند. در نارسایی مزمن فرد بیشتر متوجه تورم در اندام های فوقانی یا تحتانی، پلک های پایینی و. می شود. البته باید توجه داشت تورم در اندام ها می تواند دلایل مختلفی از جمله مشکلات قلبی، تیرویید و. داشته باشد، بنابراین نمی توان آن را همیشه به مشکلات کلیوی ربط داد. دفع پروتیین در ادرار یا بالا رفتن کراتینین در خون از دیگر علائم نارسایی کلیوی هستند.
ممنوعیت پیوند کلیه برای افراد خاص
جراحی پیوند کلیه برای گروهی از افراد ممنوعیت دارد. افراد مبتلا به سرطان منتشر در کل بدن عفونت وسیع و فعال و بیماری های زمینه ای قلب و کبد جزو این بیماران هستند. درواقع، بدن فرد باید توانایی تحمل این جراحی بزرگ را داشته باشد و از طرف دیگر با مصرف داروهای سرکوب کننده سیستم ایمنی دچار مشکل نشود. از آنجایی که کلیه اهدایی یک جسم خارجی برای بدن محسوب می شود، سیستم ایمنی سعی کند آن را از بدن دفع کند، بنابراین لازم است این بیماران پس از جراحی پیوند برای همیشه از داروهای سرکوب کننده سیستم ایمنی استفاده کنند.
حال اگر فرد د چار بیماری سرطان، عفونت و. باشد، با مصرف داروهای سرکوبگر ایمنی دچار پیشرفت این بیماری ها می شود. بنابراین داوطلب مناسبی برای عمل پیوند نیست. مبتلایان به بیماری ایدز نمی توانند تحت عمل جراحی پیوند قرار بگیرند. این افراد خود دچار ضعف سیستم ایمنی هستند و از داروهای تقویت ایمنی استفاده می کنند، بنابراین نمی توان برای آنها از داروهای سرکوبگر ایمنی استفاده کرد.
شرایط لازم برای گیرندگان کلیه
افرادی که داوطلب جراحی پیوند کلیه می شوند باید از لحاظ سلامت سایر ارگان های بدن در وضعیت مناسبی قرار داشته باشند. بعضی ها معتقد هستند افراد مسن نباید این جراحی را انجام دهند، اما برخی منابع این عمل را در هر سنی مجاز اعلام کرده اند، البته به شرطی که بدن بیمار سالم و قادر به تحمل عمل باشد. افراد گیرنده کلیه باید از لحاظ وجود بیماری سرطان در کل بدن بررسی شوند تا با تجویز داروهای سرکوبگر ایمنی دچار رشد بیماری نشوند.
برای مثال خانم ها قبل از عمل پیوند حتما باید از لحاظ سلامت گردن رحم یا سرویکس و ها بررسی شوند. علاوه بر اینها، گروه خونی و فاکتورها و آنتی ژن های خون باید مشخص شود تا بتوان از قرابت یا سازگاری با فرد دهنده اطمینان حاصل کرد.

سنگ کلیه - ابتلا به سنگ کلیه یکی از شایع ترین بیماری های دستگاه ادراری میان مردان میانسال در سراسر جهان است که به دلیل غلیظ شدن و رسوب کردن موادی از قبیل کلسیم در کلیه ها و مجاری ادراری به وجود می آید.تشکیل سنگ ها، بلورها و کریستال ها در دستگاه ادراری با درد و بی قراری زیادی همراه است. این درد به ویژه در شرایطی که سنگ ها و کریستال ها درون کلیه و مجاری ادراری حرکت کنند چند برابر می شود و عوارضی نظیر دل درد، تهوع، استفراغ و تب و لرز را نیز به همراه دارد.
برای درمان و پیشگیری از ابتلا به این بیماری در طب سنتی و مکمل شیوه های درمانی مختلفی وجود دارد؛ شیوه هایی که بدون نیاز به داروهای شیمیایی و روش های تهاجمی می توانند به افراد مبتلا به سنگ کلیه کمک کنند.
● روغن کرچک مسکن گیاهی
افرادی که به دلیل ابتلا به بیماری های کلیه و اختلال مجاری کلیه دچار درد هستند می توانند در کنار ادامه روند درمانی خود از متدها و شیوه های طب طبیعی برای تسکین دردهای این ناحیه کمک بگیرند. یکی از ساده ترین شیوه هایی که در تسکین درد کلیه بسیار موثر است ماساژ روغن کرچک است. برای این منظور کافی است مقداری از روغن کرچک را درست در جایگاهی که کلیه قرار دارد ماساژ دهید و پس از ۴ تا ۵ دقیقه ماساژ یک حوله گرم روی موضع کمپرس کنید. این روش به شما کمک می کند که پس از ۳ تا ۴ روز تکرار از شدت دردهای شما به مرور کاسته شود. علاوه بر این می توانید پیش از ارائه ماساژ روغن کرچک را اندکی گرم و سپس از آن برای ماساژ استفاده کنید.
● پیشگیری از سنگ سازی با لیموترش
افرادی که در برنامه و رژیم غذایی خود از آبلیموی تازه و لیموترش استفاده می کنند، شانس بیشتری برای کنترل و پیشگیری از ابتلا به سنگ کلیه و دردهای ناشی از آن دارند. به اعتقاد بسیاری از درمانگران شیوه های طبیعی درمانی آبلیموی تازه در صورتی که با آب ترکیب شود موجب پیشگیری از تجمع و تشکیل سیترات های موجود در ادرار و بلور در سیستم ادراری به ویژه کلیه ها می شود. از این رو درمانگران این شیوه درمانی به مخاطبان خود توصیه می کنند علاوه بر نوشیدن یک فنجان آب و لیموترش در طول روز در برنامه غذایی خود نیز از لیموترش تازه استفاده کنند.
● رژیم غذایی آیورودا سنگ شکن
در طب سنتی هندوستان، ، شیوه درمانی ای وجود دارد که به کمک آن فرایند شکسته شدن سنگ ها درون کلیه اتفاق می افتد بدون آنکه بیمار نیازی به مصرف داروهای شیمیایی یا استفاده از متدهای جدید درمانی سنگ شکن داشته باشد. در این شیوه که به نام رژیم درمانی آیورودا مطرح است درمانگر طب سنتی هند با اصلاح شیوه زندگی و رژیم غذایی بیمار به شکستن سنگ های کلسیمی و فسفاتی و دفع آنها از طریق مجاری ادراری کمک می کنند. به این ترتیب این درمانگران با روشی که عارضه جانبی برای بیمار به همراه ندارد برای درمان او دست به کار می شوند. به منظور استفاده از این شیوه درمانی بهترین کار مراجعه به متخصص طب آیوروداست تا او پس از معاینه و بررسی طبع و مزاج فرد شیوه صحیح زندگی و رژیم غذایی مناسب را برای او تجویز کند.
● این خوردنی ها را فراموش کنید
اگر در خانواده ای قرار دارید که در میان اعضای آنها استعداد ابتلا به سنگ کلیه وجود دارد، بهتر است با اصلاح رژیم غذایی خود و پرهیز از مصرف غذاهای زیر احتمال ابتلا به بیماری سنگ کلیه را به حداقل برسانید.
تا می توانید از نان، پاستا، ماکارونی و شکر فرآوری شده در برنامه رژیم غذایی خود پرهیز کنید و مصرف آنها را به حداقل ممکن برسانید.
مصرف خوراکی ها و غذاهایی که در آنها از لبنیات و ذرت استفاده شده را تا حد امکان کاهش دهید؛ زیرا مصرف مداوم این خوراکی ها احتمال ابتلا به سنگ کلیه را افزایش می دهد.
برای تهیه غذا سعی کنید از بخش های بدون چربی گوشت استفاده کنید تا به این ترتیب میزان سلامت کلیه های خود را افزایش دهید.
نوشیدنی هایی مثل چای، قهوه، الکل و مصرف تنباکو را از برنامه زندگی خود حذف کنید یا مصرف آنها را تا حد ممکن کاهش دهید.
● پاکسازی کلیه ها با چای گیاهی
یکی از گیاهان دارویی بسیار موثر برای پیشگیری از تجمع رسوبات در کلیه و مجاری ادرار، چای گیاهی قاصدک است. مصرف این نوشیدنی گیاهی علاوه بر آنکه می تواند از بروز سنگ کلیه در دستگاه ادراری پیشگیری کند، می تواند به عنوان یک مسکن گیاهی در زمان درد سنگ کلیه عمل کند.
برای استفاده از خواص پاکسازی این گیاه دارویی کافی است برگ های خشک گل قاصدک را مثل چای معمولی دم کنید و در طول روز یک تا ۲فنجان از آن بنوشید. نوشیدن این دمنوش به شما کمک می کند که با پاکسازی روزانه دستگاه کلیه و مجاری آن از تشکیل بلور یا سنگ در کلیه ها پیشگیری کنید.برای بهره مندی از این شیوه درمانی می توانید با مشاوره با متخصص طب سنتی این گیاه دارویی را مصرف کنید.
● کلیه ها را تقویت کنید
گیاهان دارویی متنوعی در طبیعت وجود دارند که می توانند علاوه بر تسکین دردهای ناشی از ابتلا به سنگ کلیه می توانند به درمان این بیماری نیز کمک کنند. در میان این گیاهان دارویی می توان به تاثیر درمانی چای سبز، عصاره گیاه قره قاط، دم نوش کاکل ذرت و جوشانده خارمریم اشاره کرد که می توانند تاثیر زیادی در کاهش دردهای سنگ کلیه داشته باشند. درمانگران طب سنتی اما توصیه می کنند که برای مصرف این نوشیدنی های گیاهی بهتر است از مشاوره درمانگر طب سنتی بهره بگیرید و از گیاهان دارویی طبیعی که به آنها مواد افزودنی و شیمیایی اضافه نشده و بدون کافئین هستند برای درمان سنگ کلیه استفاده کنید.
● هر روز آب پرتقال بنوشید
دانشمندان معتقدند مصرف روزانه آب پرتقال تاثیر بسزایی در پیشگیری از تشکیل کریستال ها و بلورهای سنگی در کلیه دارند. براساس تحقیقات این گروه مصرف آب پرتقال موجب افزایش سیترات پتاسیم در ادرار شده و این مسئله مانع از تشکیل بلورها و سنگ های ریز و درشت در کلیه ها می شود. به اعتقاد محققان، نوشیدن آب پرتقال یکی از بهترین شیوه های طبیعی پیشگیری از ابتلا به سنگ کلیه به ویژه برای افرادی است که در خانواده آنها استعداد ابتلا به سنگ کلیه وجود دارد. به این شرط که بیماران تلاش کنند از آبمیوه طبیعی و تازه استفاده کنند.
● هر هفته این خوراکی ها را بخورید
با رعایت نکات زیر می توانید احتمال ابتلا به بیماری های کلیه به ویژه سنگ کلیه را در میان اعضای خانواده خود به حداقل برسانید:
متخصصان توصیه می کنند به منظور پیشگیری از ابتلا به سنگ کلیه یا عود دوباره آن بهتر است از غذاها یا میوه های حاوی آنتی اکسیدان مثل گیلاس، گوجه فرنگی، فلفل دلمه ای و سبزیجات تازه استفاده کنید و مصرف این خوراکی ها را دست کم ۴ بار در برنامه هفتگی خود لحاظ کنید.
جوی دوسر، گندم سیاه، سبوس و برنج قهوه ای از بهترین غلاتی هستند که می توانید بدون نگرانی آنها را در وعده های غذایی خود قرار دهید.
ورزش روزانه حداقل به مدت ۲۰ دقیقه و نوشیدن آب نیز از جمله نکاتی است که تاثیر زیادی در پیشگیری از ابتلا به سنگ کلیه دارد.
به جای گوشت قرمز از گوشت سفید مثل گوشت ماهی، میگو و مرغ استفاده کنید.

سنگ کلیه، مواد معدنی و نمک های ته نشین و متبلور شده در کلیه است. معمولا مایع ادرار از تماس ضایعات با یکدیگر جلوگیری می کند؛ اما زمانی که مایعات کافی در ادرار وجود ندارد و یا میزان ضایعات جامد ادرار زیاد است، سنگ کلیه تشکیل می شود.
راه های زیادی برای پیشگیری از تشکیل سنگ کلیه وجود دارد که از مهمترین آنها می توان به موارد زیر اشاره کرد:
۱-مصرف مایعات
زمانی که ادرار مایعات بیشتری داشته باشد، امکان اینکه مواد معدنی و نمک ها انبوه شوند و تشکیل سنگ دهند کمتر است. ادرار تیره از نشانه های کم آبی بدن است و در حالت ایده آل ادرار باید به رنگ زرد کمرنگ باشد.برای بسیاری از افراد، مصرف ۸ لیوان آب در طول روز کافی نیست و باید برای کاهش خطر سنگ کلیه حداقل روزی ۱۲ لیوان آب نوشید. حداقل نیمی از مایعات مصرفی فرد باید آب خالص باشد. نوشیدنی های شیرین، گازدار و حاوی کافئین احتمال شکل گیری سنگ کلیه را بالا می برند.
۲-کاهش مصرف نمک
سدیم یا نمک باعث احتباس آب و در نتیجه کم آبی بدن می شود. بزرگسالان باید مصرف نمک روزانه ی خود را زیر ۲۳۰۰ میلی گرم (یک قاشق غذاخوری) نگه دارند.
غذاهای پر نمک شامل:
غذاهای دودی
اکثر غذاهای آماده
چیپس ها
کنسروها
نودل های آماده
غذاهایی که حاوی سایر سدیم ها نظیر سدیم بیکربنات، فسفات دی سدیم، گلوتامات مونوسدیم، بیکینگ پودر، نیتریت ها و نیتریت سدیم هستند.
کنترل وزن
۳-اضافه وزن می تواند به کلیه ها فشار آورد، اما انتخاب راهی ایمن برای کاهش وزن نیز مهم است. رژیم های غذایی که به سرعت وزن را کاهش می دهند، رژیم غذایی با کربوهیدرات بسیار پایین و رژیم هایی بر اساس پروتئین حیوانی همگی می توانند خطر سنگ کلیه را افزایش دهند.
۴-محدود کردن مصرف غذاهای حاوی اگزالات
سنگ های کلیه از مواد گوناگونی از قبیل اسید اوریک، استرویت و سیستئین تشکیل می شوند؛ اما رایج ترین نوع سنگ کلیه کلسیم اگزالات است.
بر اساس مطالعه ای که در سال ۲۰۱۴ بر روی ۵۰٫۰۰۰ سنگ کلیه انجام شده است، ۶۷ درصد سنگ ها عمدتا از کلسیم اگزالات تشکیل می شوند. محدود کردن مصرف اگزالات تنها به افرادی توصیه می شود که در معرض خطر سنگ کلیه قرار دارند و سطح اگزالات بدنشان بالا است. اگر همراه با غذاهای حاوی اگزلات، کلسیم مصرف شود احتمال شکل گیری سنگ کاهش می یابد.
از مواد غذایی سرشار از اگزالات می توان به موارد زیر اشاره کرد:
آب گریپ فروت
سیب زمینی
سویا
برخی دانه ها نظیر بادام زمینی و بادام هندی
شکلات
ریواس
مارچوبه
کرفس
اسفناج
چای
غلات کامل
جعفری
۵-کاهش مصرف کافئین
کافئین سرعت متابولیسم را بالا می برد و می تواند باعث کم آبی بدن شود. حداکثر میزان پیشنهادی مصرف کافئین در روز ۴۰۰ میلی گرم (۴ فنجان قهوه) است. لازم به ذکر است، شکلات، چای، نوشابه های انرژی زا و برخی نوشیدنی های دیگر حاوی کافئین هستند.
۶-پرهیز از مصرف نوشیدنی های شیرین شده
مصرف نوشیدنی های شیرین شده با خطر شکل گیری سنگ کلیه ارتباط مستقیم دارد.
۷-مصرف کلسیم
با اینکه اگزالات رایج ترین نوع سنگ کلیه است اما کلسیم موجود در برخی غذاها می تواند احتمال تشکیل سنگ کلیه را کاهش دهد. اکثر محصولات لبنی منبع خوبی از کلسیم هستند.
از دیگر منابع کلسیم می توان به موارد زیر اشاره کرد:
آب پرتقال
سس سویا
ماهی های کنسرو شده با استخوان مثل ساردین
توفو
۸-اسید سیتریک مصرف کنید
۶۰ درصد از افرادی که سنگ کلیه دارند اسید سیتریک پایینی دارند.
منابع اسید سیتریک شامل موارد زیر است:
لیمو و آب لیموی شیرین نشده
آب پرتقال
آب انبه
۹-کنترل مصرف غذاهای حاوی اسید
ادرار اسیدی احتمال تشکیل سنگ کلیه را افزایش می دهد و دفع سنگ را دردناک تر می کند.
از غذاهای سرشار از اسید می توان به موارد زیر اشاره کرد:
گوشت قرمز
گوشت مرغ
اکثر ماهی ها
اکثر پنیرها
تخم مرغ
نمی توان مصرف غذاهای حاوی اسید را به طور کلی ترک کرد، زیرا این غذاها منابع پروتئین هستند. با این حال اگر فرد مرتبا دچار سنگ کلیه می شود باید میزان مصرف این نوع فذاها را کنترل نمود.
۱۰-مصرف ویتامین و مکمل های غذایی
ویتامین ها و مکمل های فراوانی برای کمک به پیشگیری از سنگ کلیه وجود دارد که مهمترین آنها به صورت زیر است:
ویتامین B6 که در مواد غذایی نظیر موز، انبه، سویا و آووکادو یافت می شود.
روغن ماهی
پتاسیم سیترات

هر فرد در بدن خود دو کلیه به اندازه مشت فرد بزرگسال دارد که در دو طرف ستون مهره ها و در قسمت زیرین قفسه سینه در پشت قرار دارند، اگر چه کلیه ها کوچکند ولی وظایفی پیچیده و حیاتی را انجام می دهند که کل بدن را متعادل نگه می دارند.
- در دفع مواد زاید و مایعات اضافی کمک می کنند.
- خون را تصفیه، برخی از مواد را حفظ و برخی را دفع می کنند.
- تولید گلبولهای قرمز را تحت نظارت قرار می دهند.
- ویتامین های موثر در رشد را می سازند.
- هورمون های موثر در تنظیم فشار خون را تولید می کنند.
- در تنظیم میزان مواد مغذی ویژه در بدن مانند کلسیم و پتاسیم کمک می کنند.
چگونگی انجام کار کلیه ها
۱- خون از طریق یک سرخرگ از قلب به کلیه وارد می شود.
۲- خون با گذشتن از میلیون ها صافی کوچک، تمیز می شود.
۳- مواد دفعی از طریق میی ( حالب) عبور کرده و به عنوان ادرار در مثانه جمع می گردد.
۴- خون تصفیه شده از طریق سیاهرگ ها به جریان خون بر می گردد.
۵- هنگامی که مثانه پر از ادرار می شود از طریق پیشابراه ادرار از بدن خارج می شود.
کلیه ها هر ۲۴ ساعت جمعاً حدود ۲۰۰ لیتر از مایعات بدن را تصفیه و به جریان خون بازمی گردانند حدود ۲ لیتر مایع به صورت ادرار از بدن دفع می شود در حالی که باقیمانده یعنی حدود ۹۸ لیتر به بدن باز می گردد. ادراری که ما دفع می کنیم تقریباً ظرف مدت ۱ تا ۸ ساعت در مثانه ذخیره شده است.
بیماری کلیه
اگر چه کلیه ها، عضوهای کوچکی هستند ، ولی از وظایف حیاتی زیادی از جمله تصفیه نمودن مواد زاید و مایعات اضافی از خون را به عهده دارند که در حفظ سلامتی عمومی بدن موثر است. بیماری شدید کلیه، ممکن است منجر به نارسایی کامل آن شود، که نیازمند درمان با دیالیز یا پیوند کلیه برای جلوگیری از مرگ است . اگر چه درمانهای موثری برای بسیاری از بیماریهای کلیه وجود دارد ولی مردم هنوز نمی دانند که بیماریهای کلیه قابل پیشگیری اند.
ده عامل اصلی بیماری کلیه
معمولاً دو علت مهم برای نارسایی کلیه ها( یا مرحله نهایی بیماری کلیه) دیابت( دیابت نوع ۲ یا دیابت بزرگسالان) و فشار خون بالا وجود دارد. زمانی که این دو بیماری با درمان مراقبت شوند، بیماری های کلیه مرتبط با آنها می توانند پیشگیری شوند یا سرعت شان کاهش یابد. داروهای موثر زیادی برای درمان فشار خون بالا وجود دارند. علاوه براین، تغییرات سلامت بخش در شیوه زندگی، مانند کم نمودن وزن و ورزش مرتب در مراقبت از فشار خون بالا و حتی پیشگیری از آن موثر است. نظارت دقیق بر قند خون در بیماران دیابتی از سایر مشکلات مانند بیماری کلیه، بیماری کرونر قلب وسکته پیشگیری می کند. زمانی که بیماران دیابتی، همزمان به فشار خون بالا مبتلا شوند، داروهای خاصی که بازدارنده های آنزیم تبدیل کننده آنژیوتنسین نامیده می شوند، برای حفظ عملکرد کلیه ها موثرند. سومین علت اصلی مرحله نهایی بیماری کلیه گلومرولونفریت( بیماریی که به واحدهای تصفیه کننده کلیه بنام گلومرول ، آسیب می رساند) است . در بسیاری از حالات، علت این بیماری ناشناخته است ، اما در برخی موارد ممکن است ارثی باشد یا در اثر عفونت به وجود آمده باشد.
برخی از بیماریهای دیگری که ممکن است بر کلیه اثر بگذارند شامل عفونت ها، سنگ های کلیوی و بیماریهای ارثی، می شوند. استفاده بیش از اندازه قرص های ضد درد یا مصرف مواد مخدر مانند هروئین می تواند به کلیه ها صدمه بزند . برخی از این بیماریها قابل درمان هستند. برخی موارد، درمان می تواند سرعت پیشرفت بیماری را کاهش و طول عمر را افزایش دهد.
مرحله نهایی بیماری کلیه زمانی رخ می دهد که حدود ۹۰ درصد از عملکرد کلیه از بین برود. افراد مبتلا به نارسایی کلیه ممکن است دچارتهوع، استفراغ، ضعف، خستگی، گیجی، مشکل در تمرکز و از دست دادن اشتها شوند، نارسایی کلیوی با آزمایش خون و ادرار قابل پیشگیری است.
نشانه های هشدار دهنده بیماری های کلیوی و دستگاه ادراری.
۱- فشار خون بالا
۲- پیدایش خون با پروتئین در ادرار.
۳- آزمایش کراتینین خون، بالاتر از ۲/۱ میلی گرم در دسی لیتر در ن و ۴/۱ میلی گرم در دسی لیتر در مردان(کراتینین ماده دفعی است که توسط کلیه های سالم از خون خارج می شود. ) در بیماریهای کلیوی ، سطوح کراتینی در خون ممکن است افزایش یابد.
۴- تکرار ادرار به ویژه در شب .
۵- مشکل در ادرار کردن یا ادرار درد آور.
۶- تورم در چشم ها، تورم دست ها و پاها به ویژه در کودکان
روش موثر برای مراقبت از کلیه ها
به نظر می رسد که اکثر افراد وقتی صحبت از خطر بیماری کلیوی می رسد انکار می کنند. خوشبختانه چند اقدام پیشگیرنده برای جلوگیری از بروز آن وجود دارد.
امیدواریم که راهبردهای زیر به شما کمک کند سلامتتان را بهتر کنترل کنید.
۱. یک برنامه کاهش وزن تنظیم کنید.
به خاطر داشته باشید که اضافه وزن بسیار زیاد باعث پایین آوردن عملکرد کلیه ها می شود. شاخص توده بدنتان (BMI) را اندازه بگیرید و آنرا با وزن سالمتان مقایسه کنید. مراقب رژیم غذاییتان باشید و منظم ورزش کنید. باید کاری کنید که ورزش جزئی از برنامه زندگیتان درآید. منظورم از ورزش فقط پیاده روی، دویدن یا تمرین با وزنه نیست، حتی باغبانی، کاریهای خانه داری، بالا و پایین رفتن از پله ها یا بازی کردن با بچه ها هم نوعی فعالیت فیزیکی به حساب می آید.
۲. مراقب کلسترولتان باشید.
کلسترول بالا همیشه با بیماری قلبی، سکته و بیماری های کلیوی همراه است. به همین دلیل است که کنترل سطح کلسترول خونتان برای سلامت شما ضروری است. سعی کنید یک رژیم غذایی سالم، ورزش منظم و مصرف داروهایی که پزشک برایتان تجویز می کند را رعایت کنید.
۳. سیگار را ترک کنید.
سیگار کشیدن یا استفاده از سایر دخانیات یکی از عوامل مهم در بیماری های کلیوی مزمن می باشد.
پس همین امروز سیگارتان را ترک کنید تا خطر ابتلا به نارسایی های کلیوی را در خودتان پایین بیاورید. علاوه بر این سیگار ضربان قلب و فشار خونتان را هم بالا می برد. درست است که ترک کردن سیگار کار سختی است اما اگر می خواهید از سلامتیتان مراقبت کنید، هیچ انتخاب دیگری ندارید.
۴. آب بدنتان را تامین کنید.
خیلی افراد دچار کم آبی مزمن هستند. نوشیدن مقدار کافی آب اهمیت بسیار زیادی دارد مخصوصاً درگرمای تابستان. کسانیکه دچار سنگ کلیه هستند یا در گذشته سنگ کلیه داشته اند، باید برای تامین آب بدنشان برنامه درستی داشته باشند. البته باید مراقب باشید بیش از اندازه هم آب مصرف نکنید. درصورت نیاز با پزشک خود م کنید.
۵. یک رژیم غذایی متوازن داشته باشید.
یک رژیم غذایی پرکربوهیدرات کنترل دیابت را سخت تر می کند. موادغذایی پر کربوهیدرات عبارتند از نان، پاستا، حبوبات، سیب زمینی، برنج و سیریال. مصرف زیاد نمک هم با فشارخون ارتباط مستقیم دارد. بسیاری از افراد مبتلا به بیماری های کلیوی به مصرف زیاد نمک حساس هستند، بدنشان ورم کرده و فشارخونشان هم بالا می رود. علاوه بر این، همیشه به خاطر داشته باشید که رژیم های غذایی پرچربی نیز می تواند موجب تصلب شریان شود که یکی از بزرگترین عوامل بیماری های کلیوی است.
۶. از مصرف برخی داروهای خاص و مواد مضر خودداری کنید.
مصرف مواد ممنوعه عملکرد کلیه ها را ضعیف می کند، پس مراقب باشید. حتی برخی داروهای متداول موجود در داروخانه ها مثل داروهای ضدالتهاب غیراستیروئیدی (مثل ایبوپروفن یا ناپروکسن سدیم) می تواند موجب ناراحتی های کلیوی جدی شود. گاهی اوقات برخی داروها (مثل آنتی بیوتیک ها) برای افرادیکه ناراحتی کلیوی دارند باید با دوز متفاوتی تجویز شود. حتی برخی گیاهان و مکمل ها می تواند به کلیه ها ضرر برساند.
۷. برای کنترل دیابت خود اقدام کنید.
دیابت یکی از متداولترین عوامل بیماری کلیه ای مرحله آخر (ESRD) می باشد که از مرحله ۱ شروع شده و تا مرحله ۵ پیش می رود. اینجاست که عملکرد کلیه ها تا جایی پیش می رود که نیاز به درمان جایگزین کردن کلیه می شود. این درمان شامل دیالیز یا پیوند می شود.
اگر به دقت قند خونتان را تحت کنترل داشته باشید بهتر می توانید از بروز بیماری شریان های کوچک خون که بیماری شریانی میکرو نامیده می شود جلوگیری کنید. این اختلال معمولاً همراه با کمبود پروتئین در ادرار همراه است و در آخر منجر به آسیب کلیوی دیابتی می شود.
۸. فشارخونتان را کنترل کنید.
فشارخون دومین عامل متداول بیماری های کلیوی است. خیلی اوقات فشارخون بالا موجب حمله های قلبی، نارسایی قلبی، سکته یا بیماری کلیوی هم می شود. برای جلوگیری از ضعیف شدن عملکرد کلیه ها و مراقبت از مغز و قلبتان باید بطور مداوم فشارخونتان را تحت کنترل داشته باشید.
۹. از چکاپ های منظم سر باز نزنید.
اهمیت ویزیت منظم پزشکتان کاملاً آشکار است و نیاز به توضیح ندارد. برای کنترل وضعیت سلامتیتان باید مرتب نزد پزشک بروید و آزمایش های مربوطه را انجام دهید.
۱۰. با متخصص کلیه تان پیش بروید.
تحقیقات نشان می دهد که افراد مبتلا به بیماری های کلیوی درصورت دنبال کردن دستورات پزشک متخصص خود وضعیت بهتری پیدا می کنند. علاوه بر این، مراحل پایانی نارسایی کلیه معمولاً مشکلات دیگری مثل کم خونی، متابولیسم موادمعدنی استخوان و آماده سازی برای درمان جایگزین کلیه را همراه دارد. به همین دلیل است که ویزیت پزشک متخصصتان باعث می شود از یکی از مهمترین اندام های بدنتان که کلیه است مراقبت کنید.
حرف های نهایی
بیماری کلیوی رو به رشد است. خوشبختانه این بیماری ها قابل پیشگیری هستند. مطمئناً تشخیص زودهنگام می تواند عملکرد کلیه هایتان را طولانی تر کند. حفظ یک سبک زندگی سالم کار خیلی سختی نیست. به همین دلیل است که باید این توصیه ها را جدی بگیرید تا بتوانید از یک زندگی سالم لذت ببرید.

کم تحرکی و تغییر الگوی غذایی از فیبر و سبزیجات به مصرف گوشت از جمله علت هایی است که افراد را در معرض ابتلا به بیماری های کلیه و مجاری ادرار قرار می دهد.
کم تحرکی و تغییر الگوی غذایی افراد را در معرض ابتلا به بیماری های کلیه و مجاری ادرار قرار می دهد.
به طور معمول در هر فرد سالم دو کلیه وجود دارد که در طرفین ستون مهره ها و زیر دنده های تحتانی واقع شده اند. کلیه ها به رنگ قرمز متمایل به قهوه ای و از نظر شکل شبیه لوبیا هستند. هر کلیه به اندازه مشت بسته فرد است. اکثر اعضاء بدن برای عملکرد مطلوب وابسته به کلیه ها هستند. در نتیجه کلیه ها یکی از مهم ترین اعضای بدن انسان هستند.در حال حاضر، 86 هزار نفر در کشور مبتلا به بیماری های کلیوی هستند که از این تعداد 20 هزار نفر دیالیزی و 24 هزار نفر پیوندی هستند. مردان در قیاس با ن بیشتر در معرض مشکلات کلیوی هستند.رئیس انجمن اورولوژی ایران شایع ترین بیماری های دستگاه ادراری در مردان را ابتدا پروستات و سپس سنگ های ادراری و عفونت ها برشمرد و گفت: سنگ ها در گذشته بیشتر در مثانه تشکیل می شد، اما امروزه به دلیل تغییر شیوه زندگی، بیشتر در کلیه تشکیل می شوند.
افرادی که ریسک سنگ سازی دارند و در جاهای گرم کار می کنند و یا به طور دائم در معرض آفتاب هستند، اگر مایعات کافی مصرف نکنند خطر ابتلا به سنگ کلیه در آنها افزایش پیدا می کند. البته این به این معنی نیست که آنها مستعد ابتلا به همه انواع بیماری های کلیه، سرطان ها و ناهنجاری ها هستند. مناطق گرم و خشک که تعریق زیاد و حجم ادرار را کم می کند، ممکن است در افزایش ابتلا به سنگ نقش داشته باشد.
کم تحرکی و تغییر الگوی غذایی از فیبر و سبزیجات به مصرف گوشت از جمله علت هایی است که افراد را در معرض ابتلا به بیماری های کلیه و مجاری ادرار قرار می دهد.
وی با اشاره به تاثیر مفید و مثبت ورزش در سلامت کلیه ها گفت: کم تحرکی یکی از ریسک های ایجاد سنگ است و در مجموع افرادی که دارای مشاغل ساکن و بی حرکت هستند، خطر ابتلا به سنگ کلیه در آنها افزایش می یابد.
ابتلای 3 برابری مردان به سنگ های ادراری
اصولا سنگ های ادراری در مردان به میزان دو تا سه برابر ن است، سرطان های کلیه و مثانه که بین ن و مردان مشترک هستند، باز هم به میزان دو تا سه برابر در مردان شایع تر است و در مجموع می توان گفت که بیماری های مجاری ادراری در مردان بیشتر دیده می شود.تنها موردی که میزان آن در ن بیشتر است، بحث عفونت های مثانه است که از بیماری های خطرناک نیست و خطر جانی ندارد.
مصرف ویتامین ها و تشکیل سنگ
اگر ویتامین های تزریقی به مدت زیاد مصرف شود، مثلا ویتامین C به مدت زیاد مصرف شود خطر ابتلا به سنگ کلسیم اگزالات در فرد را افزایش می دهد.
یتامین D هم اگر تزریقی باشد و نه جذب روده ای، به علت افزایش میزان کلسیم می تواند خطر ابتلا به سنگ را افزایش دهد ولی اگر به میزانی که پزشک روماتولوژیست یا ارتوپد برای پوکی استخوان تجویز می کند، مصرف شود تاثیر چندانی در ابتلا به سنگ کلیه ندارد.
در افرادی که دو کلیه دارند (اکثر افراد)، ممکن است یک کلیه خاموش باشد و اصلا کار نکند و فرد هم متوجه نشود چون کلیه دیگر مشغول به کار است و اصولا اگر نصف یک کلیه هم در بدن فردی فعال باشد، علایم نارسایی کلیه در او بروز نمی کند و شخص متوجه نمی شود.
در افرادی که یک کلیوی هستند، اگر کلیه شان آسیب ببیند، با علایم ضعف، بی حالی، خستگی، بی اشتهایی، خارش بدن و بی حوصلگی متوجه وجود مشکلی می شوند که با بررسی به نارسایی کلیه می رسند.افرادی که دو کلیه دارند، متوجه بروز مشکل در یکی از کلیه هایشان نمی شوند، مگر این که کلیه ای که در حال خاموش شدن است به دلیل یک اتفاق ناگهانی مثلا پیدا شدن سنگ در آن و یا عفونت منجر به تب و لرز و درد، مشخص شود. اگر این علایم بروز نکند، فرد متوجه خاموشی کلیه نخواهند شد. بنا بر این، علائم عمومی زمانی بروز می کند که دو کلیه و یا یک کلیه در افراد تک کلیوی از کار بیفتد.
رژیم غذایی و سنگ کلیه
رژیم های غذایی معمولا خیلی تاثیرگذار نیستند مگر این که فرد بیماری زمینه ای داشته باشد. به عنوان مثال اگر فردی نارسایی کلیه دارد و ضعف کار کلیه در او وجود دارد، اگر رژیم های پر پروتئین و کراتینین و کراتین داشته باشد، کلیه توانایی دفع این مواد را ندارد و باعث آسیب به آن می شود ولی اگر کار کلیه طبیعی باشد، مصرف این ها چندان تاثیری ندارد.
بیمارانی که سنگ کلیه دارند، توصیه می کنیم که نمک کمتر مصرف کنند چرا که یک عامل شناخته شده در ایجاد سنگ کلیه است. اگر کلیه به صورت طبیعی فعال است، رژیم غذایی خیلی تاثیر گذار نیست.
توصیه هایی برای مراقبت از کلیه ها
1- افراد باید وجود مشکل کلیوی در خانواده و بستگان درجه اول را بررسی کنند. مشکلات کلیوی مورد نظر، سرطان پروستات، سنگ کلیه و تعداد دیگری از این قبیل سرطان ها هستند که تا حدودی ریشه خانوادگی دارند. اگر فردی سابقه بیماری پروستات در پدر ،برادر و یا عمو را دارد، باید از 40 سالگی به فکر کشف این بیماری باشد.
2- در صورت نبود سابقه خانوادگی، شخص به علایم ادراری توجه کند.
3- اگر فرد سوزش ادرار، تکرر ادرار، شب ادراری، مشکل در ادرار(قطره ای)،دردهای شدید و ناگهانی پهلو، تعریق زیاد، تهوع، استفراغ و خارش بدن دارد، باید به پزشک مراجعه و بررسی کند. در صورت نبود سابقه خانوادگی و این علایم، ضرورت چندانی برای بررسی و یا نگرانی نیست
بطور معمول در هر فرد سالم دو کلیه وجود دارد که هر یک در یکطرف ستون مهره ها و زیر دنده های تحتانی واقع شده اند. کلیه ها به رنگ قرمز متمایل به قهوه ای بوده و از نظر شکل شبیه لوبیا می باشند. هر کلیه به اندازه مشت بسته فرد است. اکثر اعضائ بدن برای عملکرد مطلوب وابسته به کلیه ها هستند
وظایف کلیه ها
مهمترین وظیفه کلیه ها برداشت مواد زائد از خون و بازگرداندن خون تصفیه شده به بدن می باشد. هر دقیقه حدود یک لیتر خون (یک پنجم خونی که توسط قلب پمپ می شود) از طریق سرخرگ کلیوی وارد کلیه ها می شود. پس از اینکه خون تصفیه شد خون تصفیه شده از طریق سیاهرگ های کلیوی به بدن باز می گردد.
داخل هر کلیه م از یک میلیون واحد بسیار ریز عملکردی بنام نفرون وجود دارد. هر نفرون از یک صافی بسیار کوچک بنام کلافه (گلومرول) که به یک لوله کوچک (توبول) متصل است تشکیل می شود. آب و مواد زائد توسط این صافی از خون جدا می شوند و به داخل لوله های کوچک (توبول ها) جریان پیدا می کنند.
قسمت عمده این آب توسط لوله های کوچک باز جذب می شود و مواد زائد بصورت غلیظ وارد ادرار میشوند تا دفع گردند.
ادرارهای جمع شده از لوله های کوچک وارد قسمت قیفی شکل بنام لگنچه کلیه شده و سپس از طریق لوله ای بنام حالب وارد مثانه می شود. مثانه ادرار را تا زمانی که ادرار کنید نگهداری می کند. پس از مثانه ادرار از طریق لوله ای بنام پیشابراه از بدن خارج می شود. کلیه سالم بطور معمول یک تا ٢ لیتر ادرار در روز و بر اساس میزان مایعات دریافتی تولید می کند. کلیه سالم قابلیت افزایش فعالیت خود را دارد بطوریکه اگر یک کلیه از دست رود کلیه دیگر بزرگ شده و کار دو کلیه را انجام خواهد داد.
سه وظیفه اصلی کلیه ها:
1-کلیه ها آب بدن را تنظیم می کنند:
برای اینکه بدن شما بدرستی و به نحو مطلوب فعالیت کند لازم است که دارای حجم مناسب آب باشد. یکی از مهمترین وظایف کلیه ها برداشت آب اضافی یا حفظ آب بدن در موارد ضرورت می باشد.
2-کلیه ها مواد زائد را برداشت می کنند:
بسیاری از مواد در خون و مایعات بدن باید در اندازه مناسب وجود داشته باشند تا بدن به درستی عملکرد داشته باشد. برای مثال: سدیم و پتاسیم مواد معدنی هستند که از مواد غذایی بدست می آیند. این مواد معدنی برای سلامتی لازم هستند اما باید در حد معینی نگهداشته شوند. زمانیکه کلیه ها بدرستی فعالیت کنند، مواد زائد از بدن داخل ادرار ترشح می شوند همچنین کلیه ها در تنظیم سایر مواد معدنی در بدن مانند: کلسیم و فسفر که برای تشکلی استخوان لازمند، کمک می کنند مواد زائد مانند: اوره و کراتی نیز باید از بدن خارج شوند . اوره و سایر مواد زائد زمانی که بدن پروتئین ها مانند: گوشت را تجزیه می کند، تشکیل می شوند. کراتی نین یک محصول زائد عضلات است. اگر فعالیت کلیه ها کاسته شود، اوره و کراتی نیز در خون افزایش می یابند بسیاری از محصولات زائد اگر از مایعات بدن جدا نشوند برای بدن سمی هستند برای مثال، وقتی فردی دارویی مصرف می کند، مواد زائد شیمیایی که از مصرف این دارو در بدن بوجود می آیند، عمدتا توسط کلیه ها از بدن خارج می شوند.
٣- کلیه ها هورمون می سازند:
کلیه های سالم پیک (پیغام بر) های شیمیایی مهمی بنام هورمون ها را نیز می سازند. این هورمون ها در جریان خون گردش کرده و بعضی از عملکردهای بدن مانند: فشار خون، ساخت گویچه های قرمز و برداشت کلسیم از روده ها را تنظیم می کنند.
علائم بیماری کلیوی
بیماری کلیوی معمولا بی سر و صدا پیشرفت می کند و قبل از ایجاد هر گونه شکایت موجب تخریب قسمت عمده ای از فعالیت و عملکرد کلیه می گردد. بنابراین افراد در معرض خطر پیشرفت بیماری کلیوی باید بطور مرتب مورد ارزیابی قرار گیرند. این افراد کسانی هستند که مبتلا به بیماری قند - دیابت - پرفشاری خون، بیماری عروقی و وابستگان نزدیک افراد مبتلا به بیماریهای ارثی کلیه می باشند
گاهی اوقات افراد با بیماری شدید کلیوی نیز بدون علامت می باشند. این موضوع اهمیت آزمایش خون یا ادرار را در بررسی مشکلات کلیوی روشن می کند. بهرحال شکایات و علائم زیر می توانند نشانگر بیماری کلیوی باشند که در صورت وجود، انجام آزمایشات و بررسی های بیشتر توصیه می شود
بعضی از علائمی که می تواند نشانگر بیماری کلیوی باشد عبارتند از:
خستگی
پرفشاری خون
ورم چشم ها، دست یا پا
دفع ادرار خونی، تیره یا رنگ چای
شب ادراری(بیشتر از یک بار در موقع خواب)
کاهش اشتها(کاهش وزن)
خارش سراسری پایدار
زمانی که کلیه ها نارسا شوند مواد زائد و مایعات در بدن تجمع پیدا کرده و شما نیاز به درمان دیالیز (برای تصفیه خون یا به وسیله ماشین یا از راه شکم و بصورت دیالیز صفاقی) یا پیوند کلیه دارید چگونه می توانید در پیشگیری از بیماریهای کلیوی موثر باشید.
فشار خون خود را بطور منظم چک کنید. فشار خون بالا و کنترل نشده سرعت طبیعی هر گونه بیماری کلیوی را افزایش می دهد. اگر شما مبتلا به بیماری قند، دیابت می باشید، باید بیماری شما تحت کنترل درآید. تعداد زیادی از بیماران کلیوی مبتلایان به بیماری قند می باشند به خصوص و حتی الامکان از مصرف داروهایی که توسط پزشک تجویز نشده اند ماند مسکن ها خودداری کنید. قبل از مصرف هر دارو حتما با پزشک خود م نمائید
سایر داروهای خاص مانند سموم، آفت کش ها و مواد مخدر و .- نیز می توانند موجب آسیب کلیه شوند. پزشک شما مشکلات و عوارض ناشی از مصرف طولانی مدت و بدون مجوز این داروها را بیان می کند

کلیه یا قُلوه (به فارسی سره: گُرده) یکی از اندامهای درونی بدن انسان و برخی دیگر از جانداران است. کار کلیه تصفیه خون از مواد زائد و دفع متابولیتهای بدن میباشد جالب است بدانید انسان میتواند با ۲۰٪ کلیههایش زندگی نسبتاً سالمی داشته باشد.کلیه یک نام عربی است که به زبان فارسی و هندی وارد شدهاست.
آناتومی کلیه
کلیهها یک جفت عضو لوبیایی شکل و قهوهای رنگ میباشند که در طرفین ستون فقرات و در موازات اصلی مهره ۱ تا ۳ کمری قرار دارند. کلیه راست کمی پایینتر از کلیه چپ واقع است؛ به دلیل موقعیت و شکل کبد در بالای کلیه راست. کلیهها در انسان بر روی جدار خلفی شکم و بیرون از حفره صفاق قرار دارند. وزن هر کلیه در بالغین ۱۵۰ گرم میباشد و اندازه آن تقریباً با مشت بسته برابر است. میانه کلیه دارای فرورفتگی به نام ناف است که شریان و ورید کلیوی، اعصاب، عروق لنفاتیک و حالب از آن میگذرند. حالب ادرار نهایی را به مثانه میبرد تا ذخیره شده و سپس دفع گردد. کلیه از کپسولی پوشیده شدهاست تا از آن، محافظت شود.در صورت برش طولی، دو ناحیه عمده دیده میشود که عبارتند از قشر که در بیرون قرار گرفتهاست و قسمت مرکزی که ناحیه داخلی است. قسمت مرکزی به بافت مخروطی شکل به نام هرمهای کلیه تقسیم شدهاست. قاعده هر هرم بر روی لبههای بین قشر و قسمت مرکزی قرار گرفتهاست و راس آن در پاپیلا است که به درون فضای لگنچه کلیه، برجسته میشود. لگنچه استطاله قیفیشکل انتهای بالایی حالب است. لبه خارجی لگنچه به دو حفره به نام کالیسهای بزرگ تقسیم میشود که رو به پایین امتداد مییابند و به کالیسهای کوچک تقسیم میشوند. کالیسهای کوچک ادرار لولههای هر پاپیلا را جمعآوری میکنند. کالیسها، لگنچه و حالب، ادرار را به سمت مثانه پیش میبرند و تا زمان دفع در آن جا ذخیره میشود.
وظایف کلیه
یکی از اصلیترین وظایف کلیه بیرون راندن مواد زاید تولید شده بر اثر متابولیسم یا خورده شده، میباشد. کنترل حجم و ترکیبات مایعات بدن نیز از کارکردهای کلیه میباشد. قسمت عمده حفظ تعادل بین میزان دریافت و میزان دفع در مورد آب و تقریباً تمام الکترولیتهای بدن بر عهده کلیهها میباشد.کلیهها مهمترین وظیفه خود را با تصفیه پلاسما و برداشت مواد از فیلتر، بسته به نیازهای بدن انجام میدهند. کلیههای با دفع مواد ناخواسته به توسط ادرار بدن را تمیز کرده و مواد مورد نیاز را به خون بازمیگردانند.دفع محصولات زائد متابولیسم که در بدن نیاز نیستند، عمدتاً بر عهده کلیهها میباشد. اوره، کراتینین، اسیداوریک، محصولات نهایی تجزیه هموگلوبین و متابولیتهای هورمونهای مختلف از این دسته میباشند.
تنظیم تعادل آب و الکترولیتها
لازمه برقراری هومئوستازی این است که دفع آب و الکترولیتها دقیقاً مطابق با دریافت آنها باشد.
تنظیم فشار شریانی
کلیهها با دفع مقادیر متغیر سدیم و آب، نقش بارز در تنظیم بلندمدت فشار شریانی دارند. علاوه بر آنها، با ترشح هورمونها یا مواد مؤثر بر عروق مثل رنین در تنظیم کوتاهمدت (سریع) فشار شریانی نیز نقش دارند. رنین باعث ساخت محصولات مؤثر بر عروق به مانند آنژیوتانسین۲ میشود.
تنظیم تعادل اسید و باز
کلیهها با دفع اسیدها و تنظیم ذخایر بازی مایعات بدن، تعادل اسید و باز را با همکاری ریهها تنظیم میکنند به این صورت که با خوردن مواد خوراکی که pH خون را پایین برده و به سمت اسیدی شدن میبرند، کلیهها میزان دفع یونهای +H را افزایش میدهند؛ از طرفی در صورت مصرف غذاهایی که pH خون را افزایش داده و به سمت بازی (قلیایی) شدن میبرد، کلیهها میزان دفع یون -HCO3 یا همان یون بی کربنات را از طریق ادرار افزایش میدهند.
تنظیم تولید گویچههای سرخ
کلیهها اریتروپویتین ترشح میکنند که تولید گویچههای سرخ از سلولهای بنیادی خونساز در مغزاستخوان را تحریک میکنند. تقریباً تمام اریتروپویتین که در افراد سالم به خون ترشح میشوند، از کلیهها است. اما ترشح بخشی از اریتروپویتین به خون را کبد بر عهده دارد.
ساخت گلوکز
کلیهها در گرسنگی طولانیمدت از اسیدهای آمینه و سایر پیشسازها، گلوکز میسازد، این روند گلوئوژنز نام دارد.
چگونگی انجام کار کلیهها
خون از طریق سرخرگ از قلب به کلیه وارد میشود.
خون با گذشتن از میلیونها صافی کوچک (گلومرولها)، تمیز میشود.
مواد دفعی از طریق میی (حالب) عبور کرده و به عنوان ادرار در مثانه جمع میگردد.
خون تصفیه شده از طریق سیاهرگها به جریان خون بر میگردد.
هنگامی که مثانه پر از ادرار میشود از طریق پیشابراه (میزراه) ادرار از بدن خارج میشود.
کلیهها هر ۲۴ ساعت جمعاً حدود ۲۰۰ لیتر از مایعات بدن را تصفیه و به جریان خون بازمیگردانند. حدود ۲ لیتر مایع به صورت ادرار از بدن دفع میشود در حالی که باقیمانده یعنی حدود ۹۸ لیتر به بدن بازمیگردد. ادرار دفع شده تقریباً ظرف مدت ۱ تا ۸ ساعت در مثانه ذخیره شدهاست.
بهداشت کلیه
سالانه افراد بیشماری در سراسر جهان به بیماری حاد کلیه مبتلا میشوند. اما هنوز اکثر مردم چیزی دربارهٔ این بیماری - که تا زمانی که خیلی پیشرفته میشود و خودش را نشان میدهد - نمیدانند. همانند بیماری قلبی، بیماری کلیوی نیز یکی از مشکلات خاموشی سلامتی است که هیچ علائم یا نشانهای در مراحل اولیه از خود بروز نمیدهد. نارسایی کلیوی تا حدودی خفتهاست زیرا فردی که دچار اوره یا فشار خود بالا است امکان ابتلا به بیماری کلیوی را دارد، شاید به ظاهر مشکلی در کار نباشد اما اگر در تغذیه یا روند درمان کمکاری شود امکان ابتلا به نارسایی کلیوی شدت مییابد. از هر ۱۰ نفر یک نفر در معرض ابتلا به بیماریهای کلیوی قرار دارد که بهداشت جهانی میگوید بین ۵ تا ۱۰ برابر این آمار، بیماری خفته کلیه وجود دارد.
نمود بیماری
در واقع بیماری زمانی نمود پیدا میکند که عملکرد کلیه کاهش پیدا میکند یا متوقف شود. به همین دلیل است که پزشکان سعی دارند با آگاه کردن مردم دربارهٔ این بیماری و روند آن شانس خود را برای جلوگیری از عدم عملکرد کلیه و نهایتاً مرگ افراد افزایش دهند. کلیههای سالم با تولید ادرار، خون بدن را از فضولات و مواد سمی پاک میکنند. آنها میزان فلوید» بدن را تنظیم میکنند و احتیاج به موادغذایی مثل سدیم، کلسیم، پتاسیم و فسفر دارند. علاوه بر این کلیههای بدن هورمونهایی ترشح میکنند که باعث تنظیم فشارخون، ساخت سلولهای خونی قرمز رنگ و مستحکم شدن استخوانها میشود. اکثر کلیهها عملکرد خوب و درستی دارند، اما گاهی اوقات کلیهها توانایی خود را در خارج کردن فضولات و فلویدها» از دست میدهد که باعث میشود میزان این مواد خطرناک در بدن افزایش پیدا کند. چنانچه این موضوع معالجه نشود، ساخت مواد سمی، فلوید اضافی و میزان مواد معدنی خطرناک در بدن باعث مرگ میشود.
انواع بیماریها
بیماری کلیوی حاد یا نارسایی حاد کلیه: وقتی که ناگهان کار کلیهها متوقف میشود.
بیماری کلیوی مزمن (کهنه) یا نارسایی مزمن کلیه: در این نوع رشد این پروسه و روند بیماری در طی چند ماه یا حتی چند سال طول میکشد و چنانچه درمان نشود، میتواند باعث از کار افتادن یک کلیه یا هر دوی آنها شود.
نشانهها و علائم هر نوع بیماری بستگی به شدت آن دارد. بیماری نوع اول اغلب پس از یک عمل جراحی پیچیده یا یک ضربه یا آسیب جدی رخ میدهد که علائم آن مثل جمع شدن فلوید، خونریزی داخلی، سرگیجه و حالت کما بهطور یک دفعه و ناگهانی خودشان را بروز میدهند که خوشبختانه در بسیاری از بیماران با درمان مناسب کلیهها به وضعیت طبیعی یا نزدیک به آن بازمیگردند. بیماران مبتلا به بیماری کلیوی مزمن، معمولاً با کاهش دائمی عملکرد کلیهها مواجه میشوند که بیماری فشار خون و دیابت از رایجترین دلایل آن است. درحقیقت بیش از ۴۰ درصد بیمارانی که به بیماری دیابت نوع یک مبتلا هستند، دچار بیماری کلیه مزمن نیز خواهند شد. چنانچه بیماری دیابت کنترل شود، احتمال ناراحتی کلیه کاهش پیدا میکند.
نحوه درمان بیماران کلیوی
نحوه درمان این بیماران بستگی به درجه بیماری و میزان پیش رفتگی آن دارد و در مراحل اولیه با تجویز داروهایی خاص قابل درمان است، اما در مراحل حادتر و انتهایی این بیماران به دیالیز» منظم یا حتی پیوند کلیه نیاز دارند. در دیالیز از دستگاهی استفاده میشود که محصولات اضافی و فضولات و فلویدهای اضافه را از خون بدن خارج میکند و آن را تصفیه میکند. دو نوع دیالیز برای این بیماران وجود دارد، در نوع اول آن که HD نامیده میشود، بیمار هفتهای سه مرتبه یا بیشتر باید به مرکز دیالیز برود و تا اتمام درمان به ماشین مربوط به دیالیز وصل باشد. اما نوع دوم آن که PD نامیده میشود، معمولاً هر روز انجام میشود که در این روش با استفاده از لولهای که هنگام پیوند کلیه در قسمت نیم تنه بالای بیمار قرار دادهاند فضولات و مواد سمی از داخل کلیه انسان خارج میشود.
نگهداری از کلیه
فشار خون خود را همیشه کمتر از ۱۲۰ روی ۸۰ نگه دارید. ۱۲۰/۸۰
چنانچه به بیماری دیابت مبتلا هستید، حتماً تحت نظر پزشک باشید و سعی کنید آن را کنترل کنید.
رژیم غذایی مناسب و مغذی داشته باشید و حداقل روزانه ۵ وعده از میوه جات و سبزیجات استفاده کنید.
مراقب کلسترول خون خود باشید.
سیگار نکشید.
روزانه بیش از ۲/۴۰۰ میلیگرم سدیم (نمک) مصرف نکنید، یعنی تقریباً معادل یک قاشق چایخوری.
حتماً روزانه زمانی را به ورزش اختصاص دهید.
حتماً سالی یک بار برای معاینه کلیههای خود نزد پزشک بروید.
همه آزمایشهای مربوط به کلیه را که پزشک شما لازم و ضروری میداند، انجام دهید.
چنانچه دچار عفونتهای کلیوی یا مثانه شدید نزد پزشک بروید که از علایم آن ادرار همراه درد یا سوزش، کدر و قرمز رنگ شدن رنگ ادرار، تب و لرز شدید، کمر درد یا درد در دو طرف دندههای بدن است.
تا میتوانید آب بنوشید. روزی ۶ تا ۸ لیوان
از مصرف خودسرانه داروها بپرهیزید؛ زیرا اغلب مواد دارویی از کلیه جذب میشوند (مواد نیروزایی که افراد بدنساز استفاده میکنند به شدت به کلیه و به اندامهای دیگر آسیب جدی در صورت مصرف مکرر وارد میکند)
کلیه به عنوان غذا
کلیه حیوانات در بسیاری از فرهنگها و کشورها جز غذا محسوب میشود. در ایران، انگلیس، فرانسه، اسپانیا، سوئد و بسیاری کشورها کلیه پخته و خورده میشود. در دین اسلام خوردن کلیه مکروه است.بطور معمول در هر فرد سالم دو کلیه وجود دارد که هر یک در یکطرف ستون مهرهها و زیر دندههای تحتانی واقع شدهاند. کلیهها به رنگ قرمز متمایل به قهوهای بوده و از نظر شکل شبیه لوبیا میباشند. هر کلیه به اندازه مشت بسته فرد است. اکثر اعضای بدن برای عملکرد مطلوب وابسته به کلیهها هستند
سه وظیفه اصلی کلیهها
۱-تنظیم کردن آب بدن
کلیهها آب بدن را تنظیم میکنند: برای اینکه بدن شما بدرستی و به نحو مطلوب فعالیت کند لازم است که دارای حجم مناسب آب باشد. یکی از مهمترین وظایف کلیهها برداشت آب اضافی یا حفظ آب بدن در موارد ضرورت میباشد.
۲-کلیهها مواد زائد را برداشت میکنند
بسیاری از مواد در خون و مایعات بدن باید در اندازه مناسب وجود داشته باشند تا بدن به درستی عملکرد داشته باشد. برای مثال: سدیم و پتاسیم مواد معدنی هستند که از مواد غذایی بدست میآیند. این مواد معدنی برای سلامتی لازم هستند اما باید در حد معینی نگهداشته شوند. زمانیکه کلیهها بدرستی فعالیت کنند، مواد زائد از بدن داخل ادرار ترشح میشوند همچنین کلیهها در تنظیم سایر مواد معدنی در بدن مانند: کلسیم و فسفر که برای تشکلی استخوان لازمند، کمک میکنند، با ازبین رفتن بار منفی در غشاء فیلتراسیون دفع کلسیم کاهش مییابد اما مواد زائد مانند: اوره و کراتی نیز باید از بدن خارج شوند، که خارج میشوند. اوره و سایر مواد زائد زمانی که بدن پروتئینها مانند: گوشت را تجزیه میکند، تشکیل میشوند. کراتی نین یک محصول زائد عضلات است. اگر فعالیت کلیهها کاسته شود، اوره و کراتی نیز در خون افزایش مییابند بسیاری از محصولات زائد اگر از مایعات بدن جدا نشوند برای بدن سمی هستند برای مثال، وقتی فردی دارویی مصرف میکند، مواد زائد شیمیایی که از مصرف این دارو در بدن بوجود میآیند، عمدتاً توسط کلیهها از بدن خارج میشوند.
۳- کلیهها هورمون میسازند
کلیههای سالم پیک (پیغام بر)های شیمیایی مهمی بنام هورمونها را نیز میسازند. این هورمونها در جریان خون گردش کرده و بعضی از عملکردهای بدن مانند: فشار خون، ساخت گویچههای قرمز و برداشت کلسیم از رودهها را تنظیم میکنند.

سنگ کلیه در شیرخواران و کودکان نسبت به ٢٠سال گذشته ١٠برابر شده است
میزان ابتلای کودکان به سنگ کلیه از بزرگسالان کمتر است؛ اما عواملی مانند ارث، مشکلات متابولیکی و مصرف کم مایعات ازجمله عواملی است که فرد را در معرض ابتلا به این بیماری قرار میدهد.
امکان اینکه هر فردی در طول عمرش دچار سنگ کلیه شود امری طبیعی است که از این قاعده کودکان و حتی نوزادان هم استثنا نیستند. سنگ کلیه در کودکان همانند بزرگسالان در این چندسال اخیر شیوع بیشتری پیدا کرده است. هرچند آمار دقیقی در این زمینه وجود ندارد؛ اما میتوان از تعداد مراجعاتی که داریم به این موضوع پی ببریم که تعداد مبتلا در چند سال اخیر ١٠برابر شده است. اگر بخواهیم براساس مشاهدههای بالینی، آماری در این زمینه ارائه کنیم باید بگوییم که سنگ کلیه در شیرخواران و کودکان نسبت به ٢٠سال گذشته ١٠برابرشده است.
کلیه و کارکرد دستگاه ادراری:
دستگاه ادراری شامل دو کلیه، دو حالب، یک مثانه و یک مجراست. ادرار را کلیهها تولید کرده و از طریق لولههای باریکی به نام حالب به مثانه انتقال مییابد. سپس ادرار درون عضوی بادکنکی شکل عضلانی، به نام مثانه ذخیره میشود. بهدنبال پرشدن از ادرار، مثانه به مغز پیام ارسال میکند و سپس مغز تصمیم میگیرد چه زمان ادرارکردن شروع شود. در هنگام ادرارکردن، ادرار از طریق مجرا تخلیه و در این حین مثانه منقبض شده و دریچه ادراری شل میشود. اگر سطح مواد تشکیلدهنده سنگهای ادراری از حد اشباع رد شود، سنگ ادراری تشکیل میشود. این سنگها به دلایل مختلفی که در ادامه به آنها اشاره خواهیم کرد تشکیل میشود و براساس اینکه سنگ در کدام قسمت از دستگاه ادراری تشکیل شدهاند، نامیده میشوند. در چنین حالتی کودک برای دفع ادرار با مشکل و دردروبهرو ست.
عوامل سنگساز:
درخصوص عامل ایجاد سنگ در این کودکان میتوان عوامل مختلفی را نام برد. هرچند که میزان ابتلای کودکان به سنگ کلیه از بزرگسالان کمتر است؛ اما عواملی مانند ارث، مشکلات متابولیکی و مصرف کم مایعات ازجمله عواملی است که فرد را در معرض ابتلا به این بیماری قرار میدهد. در برخی از موارد عفونت دستگاه ادراری سبب ایجاد سنگها مختص ادرار عفونی هستند و در ادرار عفونی رشدمیکنند.
نوزادان نارس در معرض سنگ کلیه:
همچنین تحقیقات نشان داده است که نوزادان و کودکانی که با سن جنین کمتر از ٣٢هفته به دنیا آمدهاند، کودکانی هستند که نارسایی ریوی دارند. نوزادانی که دچار اختلالات رشد هستند، کودکانی که به هر دلیلی مصرف دارو یا بستری در بیمارستان داشتهاند نیز بیشتر در معرض تشکیل سنگهای کلیه هستند. به همین دلیل این گروه از کودکان و نوزادان باید بعد از مرخصشدن از بیمارستان و طی شدن دوره نقاهت زیر نظر پزشک باشند و آزمایش و سونوگرافیهای لازم را انجام بدهند تا درصورت بروز کوچکترین علائم درمان برای آنهاشروع شود.
این اختلال سبب تشکیل سنگ میشود:
درخصوص اختلالات متابولیکی که شایعترین نوع علت تشکیل سنگ در کودکان است میتوان اشاره کرد که دفع بیشازحد کلسیم از طریق ادرار موجب چنین حالتی است. از سایر اختلالات متابولیک در کودکان که آنها را مستعد ابتلا به سنگ کلیه میکند عبارتاند از نقص آنزیمی در شکستن اگزالات و دفع بیش از حد سیستین از ادرار است.
عوامل خطر را بشناسید
هنگامیکه یک بزرگسال دچار سنگ کلیه میشود باتوجه به اطلاعاتی که دارد میتواند برای درمان بهموقع اقدام کند؛ اما ازآنجاییکه نوزادان و کودکان چنین آگاهی ندارند و زبان رسایی هم برای بیان مشکلات خود ندارند این وظیفه مادران است که بهدقت سلامت فرزندشان را زیر نظر بگیرند و با کوچکترین علائم خطر برای درمان آنها اقدام کنند. بدین منظور لازم است مادران عوامل خطر را در سنگهای ادراری بهخصوص سنگ کلیه بشناسند که بتوانند بهموقع اقدام کنند. عوامل خطر در سنگ ادراری کودکان عبارتاند از: حجم کم ادرار، مصرف بالای نمک، مصرف بیش از حد فستفود، مصرف نوشابه، عفونتهای ادراری، مثانه عصبی و سابقه خانوادگی یا همان جنبه ارث و ژنتیک.
باید توضیح داد که سابقه خانوادگی یا ارث به این معنا نیست که اگر مادر یا پدری دچار سنگهای ادراری بودهاند که شایعترین آنها سنگ کلیه است، نوزادشان هم بهطور حتم دچار این مشکل میشود؛ بلکه شانس ابتلا در این نوزادان کمی بیشتر از همسنوسالهایشان است.
هنگامیکه مصرف میزان مایعات در کودکان کم شود املاحی که در ادرار دفع میشود غلظت بالاتری از حد معمول دارد در این مرحله املاح به حد اشباح رسیده بههمین دلیل سنگ یا شنریزها در کلیهها تشکیل میشوند.
علائم سنگه کلیه در کودکان:
با توجه به اینکه شیرخواران نمیتواند درد خود را بیان کنند؛ اما علامتهایی مانند بیقراریهای شدید که با قولنج اشتباه میشود، دلدرد، استفراغ، مشاهده بلور یا شن در ادرار کودک، ادرار قرمز یا نارنجی و درصورتیکه کودک قادر به صحبتکردن باشد از درد شکم و پهلو شکایت میکند.
سنگ کلیه کودکان,علت سنگ کلیه کودکان,درمان سنگ کلیه کودکانبهترین راه تشخیص سنگ کلیه، انجام سونوگرافی و آزمایش است
نوع سنگها در کودکان تنوع بیشتری دارد به همین دلیل باید با آزمایش نوع آن را تشخیص داد؛ اما بهطورکلی تشکیل سنگهای درشت در کودکان بالای دو سال و ایجاد شنهای یا سنگهای ریز در شیرخواران شیوع بیشتری دارد. درحالحاضر بهترین راه تشخیص آن، انجام سونوگرافی و آزمایش برای تشخیص نوع سنگ و علت ایجاد آن است. خوشبختانه دستگاههای تشخیصی سونوگرافی از درجه تشخیص خوبی برخوردار بوده و میتواند درست تشخیص بدهد.
شاید بتوان گفت یکی از دلایلی که سبب شده است آمار مبتلایان در نوزادان و کودکان بیشتر از گذشته شود، وجود دقت خوب دستگاه سونوگرافی است که کوچکترین سنگها را هم تشخیص میدهد. البته گاهی نیز بهدلیل همین قدرت زیاد دستگاهها وجود چربیهایی که در کلیه تجمع میکنند سنگ تشخیص داده میشود که با بررسیها بیشتر این ابهامبرطرف میشود.
در تحقیقاتی که بهمنظور چگونگی تشخیص و اطلاع والدین از سنگ کلیه نوزادان و کودکشان انجام شده، دریافتیم که بیشتر تشخیص آنها بهصورت اتفاقی بوده است. بهعبارتدیگر والدین کودک را بهدلیل دیگری مانند بیقراری یا کولیت نزد پزشک بردهاند؛ اما در سونوگرافیهای انجامشده مشخص شده است که علت، سنگ در مجاری ادراری یا کلیه است.
سنگها در کودکان گاه خودبهخود دفع میشوند:
قبل از درمان باید اشاره کنیم که در مواردی این سنگها بدون درمان خاصی قبل از ٢تا٣ سالگی حل و دفع میشوند. بهطورکلی ٩٥درصد از سنگهایی که کودکان به آن مبتلا میشوند از طریق درمانهای متداول برطرف میشوند، ٤درصد از طریق سنگشکن و آندوسکوپی جراحی درمان میشوند و فقط یکدرصد به جراحی نیاز دارند. درصورتیکه سنگها در کلیه بزرگ یا تعداد آنها زیاد باشد ابتدا سنگها بهوسیله مداخلات پزشکی به قطعههای کوچکتر تبدیل میشوند که کودک بتواند بهتر دفع کند.
تغذیه در کودکان مبتلا به سنگ کلیه:
نوزادانی که با شیر مادر تغذیه میشوند درصورتیکه با همان شیر سیر میشوند و برایشان کافی است آن را ادامه بدهند تا حجم ادرار بیشتر شود. اگر حجم شیر مادر کافی نیست یا سنگسازی کلیه زیاد و ادرار غلیظ است میتوان در کنار شیر مادر از شیرخشک استفاده کرد و در صورتی که باز هم حجم ادرار تغییر نکرد میتوان از آب جوشیده سرد شده در فواصل بین شیردهی استفاده کرد.در کودکانی که بزرگتر هستند میتوان در صورت سنگسازی کلیه از مداخلات دارویی هم کمک گرفت. کودکانی که از این سنین دچار سنگ کلیه میشوند به طبع مصرف داروها میتواند سبب بیاشتها، فشارخون، کمخونی را برای آنها بهدنبال داشته باشد همچنین این داروها بر رشد کودک و رشد استخوانیاش هم تاثیرگذار است. از سوی دیگر در کودکان بزرگتر که تشخیص و درمان بهموقع و بههنگام نبوده است و به کلیهها آسیب فراوانی وارد میشود. حتی گاهی شاهد ازکارافتادن کلیه هستیم که بهدلیل فشار و کاهش کارکرد در مواردی دیالیز برای کودک تجویز میشود که دردهای ناشی از آن کودک را آزار میدهد و در نهایت سبب ازکارافتادگی کلیهها میشود.
پیشگیری را جدی بگیرید:
تاکید همواره اصلاح سبک زندگی و تغذیه است؛ اما متاسفانه در برخی موارد ابتلا فرد اجتنابناپذیر است بهدلیل مصرف داروها که برای بیماری خاصی مصرف میکند؛ اما به والدین توصیه میکنیم نوشیدن مایعات زیاد در طول روز نوشیده را به کودکانشان آموزش دهند.
پرسشهای رایج در خصوص سنگ کلیه کودکان:
- درخصوص ممنوعیت مصرف کلسیم در کودکانی که سنگ کلیه دارند باید اشاره کنیم که برخلاف تصور عموم مردم که مصرف کلسیم را محدود میکنند. این در حالی است که مصرف نکردن کلسیم میتواند سبب تشکیل سنگهای بهمراتب سخت شود.
- گروهی از والدین هم درخصوص کیفیت آب میپرسند، در پاسخ به گروه باید گفت، کمیت آب نوشیدن مهم است اینکه در طول روز کودک مایعات بهاندازه کافی مصرف کند و فعالیت مناسبی داشته باشد؛ زیرا تحرکنداشتن و داشتن فعالیت بدنی کم میتواند از عوامل زمینهساز سنگ کلیه باشد.
- تعداد پوشکهایی که کودک در طول روز خیس میکند و حجم ادرار دفع شده میتواند ازجمله علائم وجود سنگ باشد. به یاد داشته باشید کودکانی که کمتر از ٤پوشک خیس میکنند و حجم ادرارشان کم است در معرض ابتلا به سنگ کلیه هستند

سنگ کلیه” ذرات کوچک و سخت هستند که در یک یا هر دو کلیه تشکیل می شوند ،برای رهایی از این سنگ های کلیوی روش هایی وجود دارد که ما بهترین روش های درمان را برای شما آورده ایم.
سنگ کلیه در انواع مختلف رسوبات سختی هستند که درون کلیه ها از نمک های اسیدی ساخته و موجب بروز درد در ناحیه ی کمر و پهلو می شوندکه بسته به نوع سنگ درمان آن نیز متفاوت خواهد بود.سنگ کلیه به علل متفاوتی مثل سابقه ی خانوادگی و یا تغذیه ی نامناسب به وجود می آید که با توجه به نوع سنگ و شرایط بیمار درمان می شود. سنگهای کلیوی رسوبات سختی هستند که در درون کلیه های شما و از نمک های اسیدی و املاح ساخته می شوند.
علل ایجاد سنگ های کلیوی متعددند که در عادی ترین حالت، ادرار غلیظ شده امکان کریستالی شدن و چسبیدن مواد معدنی به یکدیگر را فراهم می سازد. حرکت و عبور سنگ کلیه غالباً با درد همراه است. به طور معمول درد از ناحیه پهلو و یا کمر دقیقاً در زیر دنده ها شروع می شود و به سمت تحتانی شکم و یا لگن حرکت می کند، زمانیکه سنگ وارد مجاری ادراری می شود شدت درد تغییر می یابد ، این مقدمه ای بود تا در ادامه بخش سلامت نمناک به بررسی علل ، علائم ، روش های تشخیص و درمان سنگ کلیه بپردازیم.
انواع سنگ های کلیوی عبارتند از:
سنگهای اسیداوریکی: این نوع سنگها در افرادی که دچار دهیدراتاسیون یا از دست دهی آب بدن شده اند ، ایجاد می گردند؛ مانند افراد استفاده کننده از رژیم های پرپروتئین و یا افراد مبتلا به نقرس . فاکتورهای ژنتیکی و نارسایی های مرتبط با بافتهای سازنده خون نیز در مستعد سازی فرد در ابتلا به سنگهای اسیداوریکی نقش دارند.
سنگهای سیستین: این نوع سنگها درصد کمی را به خود اختصاص می دهند و در افراد دچار نوعی نارسایی ارثی تشکیل می شوند. این نارسایی ارثی منجر به دفع مقادیر بالایی از برخی اسیدهای آمینه می شود (سیستینوریا).
سنگهای کلسیمی کلیه :بیشتر سنگ های کلیوی از نوع سنگ های کلسیمی هستند و معمولاً در فرم اگزالات کلسیم. برخی میوه ها و سبزیجات و نیز آجیل و شکلات حاوی سطوح بالایی از اگزالات هستند. کبد نیز اگزالات تولید می کند. فاکتورهای غذایی، مقادیر بالای ویتامین D، عمل جراحی بای پس روده و نارسایی های متابولیکی متعدد دیگر غلظت کلسیم و یا اگزالات در ادرار را افزایش می دهند . سنگ های کلسیمی در شکل فسفات کلسیمی نیز وجود دارند .
سنگهای ناشی از عفونت: برخی سنگ ها در پاسخ به عفونت شکل می گیرند مانند عفونت دستگاه ادراری. این نوع سنگها می توانند به سرعت ایجاد شده و بزرگ شوند .
علائم و نشانه های سنگ کلیه
سنگ کلیه زمانی منجر به ظهور علائم می شود که وارد میی شود. میی لوله ارتباط دهنده کلیه و مثانه است. در این زمان علائم و نشانه های زیر ظهور می کنند:
ادرار صورتی، قرمز یا قهوه ای رنگ
تهوع و استفراغ
درد شدید در ناحیه پهلو و کمر ،درست در پایین دنده ها
درد منتشرشونده به سمت تحتانی شکم و لگن
درد در هنگام دفع ادرار
احساس نیاز مداوم به دفع ادرار
تب و لرز در صورت وجود عفونت
آزمایشاتی برای تشخیص سنگ کلیه
چنانچه پزشک مشکوک به وجود سنگ کلیه شود، تست ها و فرایند هایی را به منظور تشخیص قطعی ترتیب می دهد که عبارتند از:
آزمایش خون:آزمایشات خون، افزایش کلسیم و یا اسید اوریک بالا را در خون شما آشکار می کنند .
آزمایش ادرار:در صورت ابتلا به سنگ کلیه، آزمایش ادار 24ساعته نشان دهنده مقادیر املاح زیادی در ادرار دفع شده خواهد بود .
آزمایش های تصویری: تست های تصویری هر نوع سنگی را در دستگاه ادراری شما نشان می دهند . تست های تصویری معمولاً شامل سی تی اسکن و در برخی مواد غیر معمول شامل اشعه Xمی باشند .
آنالیز سنگ های دفع شده:از شما خواسته می شود که در هنگام دفع ادرار از یک صافی استفاده کنید تا هر تعداد سنگ دفع شده ای را جمع آوری نمایید. از این طریق سنگها برای تست های آزمایشگاهی جمع آوری می شوند.
15 توصیه ها و نسخه های خانگی برای درمان سنگ کلیه
اجتناب از غذاهای خاص:
این مورد ،در بالاترین قسمت لیست ،از داروهای خانگی برای سنگ کلیه، قرار گرفته است.چه کار باید انجام داد؟مصرف شکلات ،آرد گندم و آجیل را کاهش دهید.
بهترین و ساده ترین درمان های خانگی برای دفع سنگ کلیه
نوشیدن آب ساده ترین روش دفع سنگ کلیه
آب زیاد بنوشید:
از بهترین و ساده ترین درمان های خانگی ،برای دفع سنگ کلیه، آشامیدن آب می باشد . در حالت ایده آل، ادرار شما باید:شفاف و زرد رنگ باشد، اگر بدنتان به خوبی هیدراته شده باشد ؛ به عنوان یک قاعده کلی، به میزان نصف وزن بدن خود ،در روز آب بنوشید. برای مثال:اگر شما 140 پوند وزن دارید، باید سعی کنید که 70 اوز در طول روز، آب بنوشید ؛ در هنگام کار و فعالیت بیشتر ،آب مصرفی در طول روز را نیز، افزایش دهید.
آب انار:
آب انار ،یکی دیگر از داروهای مهم ،در این لیست دفع سنگ کلیه است.8 تا 12 اونس از آب انار را دو بار در روز، مصرف کنید. هنگامی که سنگ کلیه افزایش پیدا میکند، مصرف آب انار را نیز دوبرابر کنید.مطالعات نشان داده است که، آب انار کمک می کند تا از تشکیل سنگ کلیه جلوگیری شود و باعث از بین بردن کلسیم، سدیم و اسید اوریک در ادرار می شود. که(علت اصلی در ایجاد سنگ کلیه هستند).
درمان سنگ کلیه در طب سنتی
چای برگ گزنه :
چای برگ گزنه می تواند، به طور قابل توجهی در لیست داروهای خانگی برای تسکین سنگ کلیه قرار گیرد ، یک دوم فنجان از برگ های چای برگ گزنه را، با دو فنجان آب مخلوط کنید سپس چند دقیقه صبر کنید ،تا به جوش آید و آن را صاف کنید و برگ های گزنه را خارج کنید. شما می توانید از این نوشیدنی 2 تا 3 بار در طول روز، بنوشید.
رژیم غذایی پر فیبر یکی از داروهای اصلی برای پیشگیری از سنگ کلیه
رژیم غذایی با فیبر بالا:
یک رژیم غذایی با فیبر بالا نیز ،به عنوان یکی از داروهای اصلی برای پیشگیری از سنگ کلیه توصیه میشود .عادت به خوردن غذاهایی که دارای فیبر زیاد هستند را ،به رژیم غذایی روزانه خود اضافه کنید همچنین، می توانید از مکمل آنها نیز استفاده کنید.
هندوانه:
یکی دیگر از خوشمزه ترین داروهای خانگی ما، برای سنگ های کلیه ،هندوانه است هنگامی که از سنگ کلیه رنج می برید، دو تا سه تکه از هندوانه را به رژیم غذایی روزانه خود اضافه کنید.در کل ،سعی کنید که هندوانه و خربزه را به رژیم غذایی روزانه خود، اضافه کنید ، همچنین ،از سالادهای میوه که حاوی هندوانه نیز هستند، زیاد استفاده کنید.
ویتامین A:
لیست ما از داروهای خانگی ؛برای دفع سنگ کلیه بدون ویتامین A کامل نیست ؛روزانه یک عدد هویج متوسط را در برنامه رژیم غذایی خود قرار دهید .همچنین برای تاثیر بیشتر آن ،یک عدد کرفس نیز اضافه کنید.سیب زمینی شیرین، کلم بروکلی ،کدو تنبل نیز از مواد غذایی حاوی ویتامین A هستند .
آبلیمو:
آبلیمو را نیز می توان به عنوان یکی دیگر از داروهای خانگی مناسب برای دفع سنگ کلیه در نظر گرفت ، یک قاشق غذاخوری از روغن زیتون را به آب لیمو ،اضافه کنیداین مخلوط را ،دو تا سه بار در روز بنوشید.همچنین می توانید، یک قاشق غذاخوری آبلیمو را به 8اوز آب گرم اضافه کنید و هر روز صبح ،ناشتا بنوشید و در طول روز، 20 تا 30 دقیقه قبل از هر وعده غذایی نیز، استفاده شود.
سرکه سیب:
اگر شما دنبال یکی از بهترین درمانهای خانگی، برای دفع سنگ کلیه می باشید، سرکه سیب بهترین آنهاست ، 2 قاشق غذاخوری سرکه سیب را در 8 اوز آب گرم اضافه کنید و عسل را نیز برای مزه دار کردن، به آن نیز بیفزایید ، این مخلوط را به دفعات در طول روز بنوشید.
ریحان:
ریحان، یکی دیگر از آیتم ها برای درمان دفع سنگ کلیه می باشد ، هر 4 یا 6 ساعت یک قاشق چای خوری ریحان را برای کمک به دفع سنگ بنوشید و یا اینکه ،2 تا 3 عدد برگ ریحان خام را روزانه،به دفعات بجوید.
اسانس روغن مرکبات :
اسانس مرکبات نیز ،به عنوان یکی از داروهای خانگی برای سنگ کلیه موثر است ، 2 تا 3 قطره از لیمو ،پرتقال یا گریپ فروت را به آب اضافه کنید و دو بار در روز بنوشید.
منیزیم:
یکی دیگر از داروهای خانگی برای دفع سنگ کلیه، منیزیم می باشد250 میلی گرم از مکمل منیزیم را ،دو بار در روز مصرف کنید و بهتر است که مواد غذایی غنی از منیزیم را نیز، به رژیم غذایی خود بیفزایید.
ریشه قاصدک :
برخلاف افکار مردم ،که آن را جز علفهای هرز می پندارند، یکی از مهمترین داروهای دفع سنگ کلیه می باشد ، یک فنجان آب را با یک قاشق غذاخوری ریشه قاصدک خرد شده، مخلوط کنید و اجازه دهید ،تا به مدت 5 دقیقه بماند و جوش بیاید ، سپس ،ریشه ها را خارج کنید و آن را بنوشید همچنین می توانید، برای مزه دار کردن ،مقدار کمی عسل نیز به آن اضافه کنید این نوشیدنی را به دفعات در طول روز بنوشید. همچنین می توانید ،روزانه 250 گرم از مکمل ریشه قاصدک ،استفاده کنید.
روغن گل بی مرگ یا گل خشک:
این روغن را میتوان به صورت موضعی ،به عنوان یکی دیگر از داروهای خانگی ممکن برای دفع سنگ کلیه استفاده کرد 2 تا 3 قطره از این روغن را به یک قاشق غذاخوری روغن نارگیل یا زیتون اضافه کنید و با استفاده از این روغن روی قسمت آسیب دیده، یعنی کلیه را ماساژ دهید ؛ برای مدت 45 تا 60 دقیقه از یک کمپرس آب گرم نیز استفاده کنید و این کار را به دفعات در طول روز تکرار کنید.
آب آلوورا:
این آخرین باری نیست که ما در لیست داروهای خانگی ،از این گیاه نام میبریم ؛ این گیاه، برای دفع سنگ های کلیه هم مفید می باشد شما میتوانید به صورت روزانه ،یک چهارم فنجان از آب آلوورا را به تنهایی یا مخلوط با آب گرم بنوشید.

افراد زیادی وجود دارند که به سنگ کلیه مبتلا هستند که از دیدگاه طب سنتی دلیل اصلی به وجود آمدن سنگ کلیه، بلغم محجر است.
مثل همیشه از خواب بیدار می شوید و همه چیز عادی به نظر می رسد تا اینکه احساس می کنید در کمرتان یک درد نسبتا خفیف ایجاد شده است و آن را چندان جدی نمی گیرید. مشغول آمده شدن برای رفتن به محل کارتان هستید که یک مرتبه درد کمرتان شدیدتر می شود، آن قدر شدید که حتی نمی توانید تکان بخورید اول تصور می کنید که این مشکل یک کمردرد ساده است و برای تسکین آن قرص می خورید ولی بعد از گذشت مدت زمانی طولانی، تغییر چندانی در شدت درد احساس نمی کنید برای همین به پزشک مراجعه می کنید و پس از انجام آزمایش های مختلف و سونوگرافی متوجه می شوید که به سنگ کلیه مبتلا هستید.
دکتر سعید صانعی» متخصص طب سنتی چند درمان خانگی را به افرادی که مبتلا به سنگ کلیه هستند، معرفی می کند.
سازندگان سنگ در بدن
افراد زیادی وجود دارند که به سنگ کلیه مبتلا هستند. دلایل زیادی برای به وجود آمدن سنگ کلیه وجود دارد ولی از دیدگاه طب سنتی دلیل اصلی به وجود آمدن سنگ کلیه، بلغم محجر (بلغمی که به حالت سنگ درآمده) است. یکی دیگر از دلایل سنگ کلیه از دیدگاه طب سنتی مزاج سرد کلیه هاست. زمانی که بلغم در کلیه هایی با مزاج سرد باقی می ماند، تبدیل به بلغم کریستالی (بلوری) می شود. کریستال ها به یکدیگر می چسبند و تولید سنگ می کنند.
برای تشخیص کریستال ها باید حتما آزمایش ادرار انجام شود. انجام آزمایش ادرار و تشخیص کریستال، می تواند به پیشگیری از سنگ کلیه کمک کند به شرط آنکه درمان سریعا انجام شود. سنگ کلیه می تواند بدون هیچ علائمی باشد و دلیل دردهای ناشی از آن، جا به جایی سنگ است. یکی دیگر از دلایل به وجود آورنده سنگ کلیه از دیدگاه طب سنتی به تغذیه مربوط می شود. استفاده از برخی مواد غذایی می تواند باعث به وجود آوردن سنگ کلیه شود.
برای مثال مصرف ماکارونی بدون سبوس و نان هایی که از آرد سفید درست می شوند و فاقد سبوس هستند، می تواند باعث به وجود آوردن سنگ کلیه شود. نان و ماکارونی بدون سبوس باعث رشد و زیادشدن میکروب های بد داخل روده می شود و سموم این میکروب ها تولید سنگ صفرا و کلیه می کند. علاوه بر ماکارونی و نان بدون سبوس، غذاهایی که طبع سرد دارند می توانند باعث ایجاد سنگ کلیه شوند.
برنامه غذایی افرادی که مستعد سنگ کلیه هستند باید زیرنظر متخصص طب سنتی باشد تا احتمال به وجود آمدن سنگ به حداقل برسد. مصرف لبنیات به ویژه شیر می تواند باعث ایجاد رسوب کلسیم در کلیه شود به همین دلیل باید این گروه از مواد غذایی را همراه با مصلح (ماده غذایی که باعث بهبود کیفیت یک ماده غذایی می شود) آن استفاده کرد تا باعث ایجاد سنگ کلیه نشود.
مصرف لبنیات همراه با مصلح
شیر و لبنیات باید حتما با مصلح مصرف شوند تا باعث رسوب کلسیم در کلیه ها نشوند. نوشیدن شیر به همراه دارچین می تواند برای این منظور مفید باشد. همچنین اضافه کردن عسل به شیر می تواند به هضم بهتر آن کمک کند و مانع از رسوب کلسیم در کلیه و سنگ کلیه شود.بسیاری از افراد مواد غذایی را در وعده صبحانه قرار می دهند که طبع سرد دارند و باید با مواد غذایی که طبع گرم دارند جایگزین شوند؛ بری مثال برای صبحانه باید ارده، شیر و عسل استفاده کرد یا اینکه ارده را همراه با شیره خرما و انگور استفاده کرد.
خوردن نان، پنیر و گردو در شب توصیه می شود چون جذب کلسیم در شب بیشتر است و در کلیه رسوب نمی کند. کشک یک ماده غذایی است که در آن مقدار زیادی کلسیم وجود دارد و به سلامت استخوان ها کمک می کند، اما از دیدگاه طب سنتی این ماده غذایی در صورتی که با مصلح مصرف نشود می تواند باعث ایجاد سنگ کلیه شود و کشک باید حتما با گردو خورده شود و اگر کشک به صورت مایع باشد باید داخل آن حتما نعناع و سیر داغ ریخت تا از رسوب در کلیه پیشگیری کنند.
برخی از افراد عادت دارند که همراه با ماهی ماست می خورند یا اینکه بعد از خوردن ماهی شیر می نوشند، انجام این کار در کوتاه مدت باعث می شود که مواد زائد و کلسیم در کلیه رسوب کند و باعث به وجود آمدن سنگ کلیه شود. علاوه بر تغذیه، یک سری عادت ها وجود دارند که می توانند باعث به وجود آمدن سنگ کلیه شوند؛ برای مثال نشستن بر زمین می تواند سنگ کلیه ایجاد کند.
خربزه ضدسنگ
برای درمان سنگ کلیه درمان های زیادی وجود دارد که متخصص طب سنتی با توجه به شرایط بیمار و نوع سنگ یکی از درمان ها را پیشنهاد می کند. یکی از درمان هایی که برای از بین بردن سنگ کلیه پیشنهاد می شود، استفاده از خربزه است. خربزه می تواند به عنوان یک دارو در درمان سنگ های کلیه موثر باشد و به بهبود عملکرد سیستم ادراری و کلیوی کمک کند.یکی از راه هایی که در طب سنتی برای درمان سنگ کلیه وجود دارد استفاده از تخم خربزه است. برای این منظور باید تخم خربزه را خشک کرد و بعد از بودادن آن را آسیاب کرد و خورد.
یکی دیگر از راه های استفاده از تخم خربزه این است که مقدار یک سیر (75 گرم) تخم خربزه را در یک پارچه توری مانند که می توان بالای آن را گره زد، ریخت و بعد آن را در یک و نیم تا 2 لیتر آب ریخت و جوشاند. جوشیدن این مخلوط تا زمانی که آب نصف شود باید ادامه داشته باشد، بعد از آن باید پارچه را از داخل آب درآورد و فشار داد تا شیره تخم خربزه از پارچه خارج شود. بعد از آن باید به این شیره یک قاشق غذاخوری پودر رازیانه اضافه شود. این ترکیب را باید در آش ریخت و می توان به آش، سیرک و والک (سبزی های کوهی) هم اضافه کرد.
خوردن یک قاچ (حدفاصل 2 خط روی خربزه یک قاچ محسوب می شود) خربزه با پوست، یکی دیگر از راه های از بین بردن سنگ کلیه است. افرادی که نمی توانند خربزه را با پوست بخورند می توانند آن را رنده کنند و بخورند. خربزه علاوه بر اینکه در درمان سنگ کلیه مفید است، می تواند به درمان مشکلات پروستات هم کمک کند.
افرادی که نارسایی کلیه دارند هم می توانند پس از م با متخصص طب سنتی از خربزه استفاده کنند، مصرف خربزه به مدت 3 روز پشت سر هم می تواند تا حدود زیادی به درمان سنگ کلیه کمک کند.
خربزه ای که برای درمان سنگ کلیه استفاده می شود باید ارگانیک باشد در غیر این صورت، مقدار زیادی سموم وارد بدن می شود که می تواند مشکلات زیادی را برای بدن به وجود بیاورد. علاوه بر خربزه می توان برای درمان سنگ کلیه از پرتقال هم کمک گرفت.
برای این منظور باید 3 روز پشت سر هم از پرتقال به عنوان غذا استفاده کرد و در این مدت فرد نباید هیچ نوع ماده غذایی دیگری را بخورد، البته پرتقالی که برای این منظور انتخاب می شود باید شیرین باشد تا معده را اذیت نکند.
پرتقال حاوی ماده ای به نام اگزالات» است و سنگ کلیه هم از کلسیم اگزالات» ساخته شده است و زمانی که اگزالات پرتقال در کنار کلسیم اگزالات» سنگ کلیه قرار می گیرد، باعث جداشدن کلسیم می شود و کلسیم جداشده از اگزالات از بدن خارج می شود.
طالبی یا روغن بادام؟!
یکی از راه های درمان سنگ کلیه خوردن طالبی است. افرادی که مبتلا به سنگ کلیه هستند باید به مدت 14 شب به جای شام فقط طالبی بخورند. طالبی را نباید در صبح زود مصرف کرد و حتما باید در وعده عصر یا شام از آن استفاده شود. علاوه بر طالبی برای درمان سنگ کلیه می توان از روغن بادام شیرین استفاده کرد. یکی لیوان آب ولرم را باید با یک استکان کوچک (20 سی سی) روغن بادام شیرین ترکیب کرد و آن را نوشید، البته باید از اصل بودن روغن بادام شیرین اطمینان پیدا کرد.
گیاهان سنگ شکن
برگ توت فرنگی می تواند به درمان سنگ کلیه کمک کند. افرادی که به سنگ کلیه مبتلا هستند می توانند 40 گرم از برگ توت فرنگی را با یک لیتر آب به مدت 3 تا 4 دقیقه بجوشانند. سپس، این محلول را هر 5 ساعت یک بار بنوشند. افرادی که به سنگ کلیه مبتلا هستند می توانند نصف استکان آب کرفس را با عرق بهارنارنج ترکیب کنند و قبل از هر غذا بنوشند.استفاده از دانه بوداده خرمالو یکی دیگر از درمان های سنگ کلیه است باید دانه خرمالوی بو داده شده را آسیاب کرد و یک قاشق چای خوری از پودر آن در یک لیوان آب جوش به مدت 20 دقیقه دم کرد. خوردن این نوشیدنی به مدت 3 روز برای رفع سنگ توصیه می شود.
رفع قولنج
قولنج کلیوی می تواند همراه با سنگ یا بدون سنگ باشد، این قولنج درد بسیار شدیدی را برای بیمار ایجاد می کند. برای رفع قولنج بدون تورم کلیوی، باید بعد از هر غذا 6عدد مغز فندق خام خورده شود. اگر قولنج همراه با سنگ باشد می تواند از گل ختمی، بابونه و پنیرک استفاده کرد. برای این منظور باید از هر گیاه به مقدار 100 گرم در 7 تا 8 لیتر آب ریخت و جوشاند، سپس باید این ترکیب را صاف کرد و در وان ریخت و در آن نشست. انجام این کار باعث خروج سنگ از حالب می شود و درد از بین می رود.
درمان سنگ های کوچک
برای تشخیص اندازه سنگ باید حتما سونوگرافی انجام داده و برای درمان سنگ کلیه باید از متخصص طب سنتی کمک گرفت. برخی از افراد از گیاهانی استفاده می کنند که مدر (ادرارآور) هستند، گیاهان مدر فقط برای درمان سنگ های کوچک کاربرد دارند و در صورت استفاده در مورد سنگ های بزرگ، این کار باعث جا به جایی سنگ می شوند و مشکلات بیشتری را به وجود می آورند.استفاد از برگ مو می تواند به درمان سنگ های کوچک کمک کند و باعث خارج شدن سنگ از طریق مثانه شود. نوشیدن ماءالشعیر یکی دیگر از راه هایی است که می تواند به دفع سنگ های کوچک کمک کند، البته ماءالشعیر بیشتر حالت مدر دارد.
برگ پنیرک
برگ پنیرک خاصیت نرم کننده دارد و در درمان گلودرد و سرفه کاربرد دارد. پنیرک را می توان برای از بین بردن سنگ کلیه هم استفاده کرد. افرادی که سنگ کلیه دارند، باید 100 گرم از برگ پنیرک را در یک و نیم لیتر آب بجوشانند و بعد از 2 تا 3 دقیقه جوشیدن، آن را صاف کنند و در یک لیوان بریزند. اضافه کردن یک قاشق غذاخوری روغن زیتون به این نوشیدنی توصیف می شود، پنیرک را باید قبل از هر غذا نوشید.
اگر سنگ کلیه باعث ایجاد درد شود و در کلیه یا حالب جا به جا شده باشد، باید 100 گرم برگ پنیرک را با 100 گرم گل بابونه ترکیب کرد و جوشاند، سپس به آن یک قاشق غذاخوری روغن زیتون اضافه کرد و قبل از غذا نوشید. این نوشیدنی سنگ را کاملا خرد می کند و سنگ بدون هیچ دردی از بدن خارج می شود.

کلیه سنگ ساز یک از عارضه های دردناک است به همین دلیل شناخت برخی موادغذایی که عامل تشکیل سنگ کلیه هستند، ضروری است.
بدون شک میدانید که کلیهها چه نقش مهمی در ادامه حیات بدن دارند. این اعضای کوچک لوبیایی شکل وظیفه دفع ضایعات را بر عهده دارند. در واقع همین دو عضو کوچک واقع در دو طرف ستون فقرات روزانه ۲۰۰ لیتر خون را تصفیه میکنند و دو چهارم ضایعات آماده برای دفع را از طریق ادرار از بدن خارج میسازند.آنچه واضح است، کلیههای سالم برای سمزدایی و دفع ضایعات بدن لازم و ضروریاند.بنابراین باید به هر ترتیبی شده حواسمان به سلامت آنها باشد. چون وجود هر نوع بیماری در این دو عضو حیاتی بدن را به زحمت میاندازد. باید بدانید که برخی از مواد غذایی که روزانه مصرف میکنیم در صورت افراط میتوانند باعث بروز سنگ کلیه شده و مانع از فعالیت درست کلیهها شوند. درادامه با موادغذایی سنگساز آشنا میشویدقبل از هر چیزی بگوییم که هر ماده غذایی مفید برای بدن لازم است. مشکل زمانی بروز میکند که دچار افراط شویم. مصرف به اندازه قهوه بدون شک برای بدن مفید خواهد بود اما زیادهروی در مصرف آن باعث بروز مشکلاتی میشود که کلیهها نیز در امان نخواهند ماند. باید بدانید که مصرف افراطی کافئین به صورت چای یا قهوه میتواند باعث تشکیل سنگ کلیه شود.بهخاطر اینکه کافئین زیاد باعث دفع زیاد کلسیم از طریق ادرار میشود. علاوه بر این کافئین زیاد میتواند باعث بروز نارسایی کلیوی شود.
اگر مراقب تناسب اندامتان هستید و محصولات غذایی به خصوص نوشیدنیهای رژیمی را در اولویت رژیم غذایی خود گذاشتهاید بیشتر حواستان را جمع کنید. اکثر افراد بهسمت مصرف محصولاتی با شیرینکنندههای مصنوعی میروند تا قند کمتری جذب کنند غافل از اینکه محصولات غذایی حاوی شیرینکنندههای مصنوعی سلامت کلیهها را به خطر میاندازد.
اگر عادت کردهاید که قهوهتان را با این شیرینکنندههای شیرین میکنید یا حتی برای طبع انواع شیرینیجات از این شیرینکنندهها استفاده میکنید بهتر است بدانید که نتایج پژوهشهای متعدد نشان میدهد مصرف زیاد و طولانیمدت شیرینکنندههای مصنوعی عملکرد کلیهها را با مشکل مواجه میکنند. بنابراین بهتر است بهجای این نوع ترکیبات مصنوعی از عسل که یک شیرینکننده طبیعی و مفید است برای شیرین کردن نوشیدنیهایی مانند چای، قهوه یا شیر و غیره استفاده کنید.استویا نیز یکی از آن شیرینکنندههای طبیعی سالم است.
مصرف محصولات لبنی برای جذب هر چه بیشتر کلسیم و افزایش استحکام استخوانها لازم و ضروری است. با این حال کلسیم زیاد برای افرادی که مستعد سنگ کلیه هستند مشکل ساز خواهد بود.
نوشیدنیهای گازدار مانند نوشابه، نوشیدنیهای انرژیزا و برخی از آبمیوهها خطر تشکیل سنگ کلیه را افزایش میدهند و احتمال بروز نارسایی کلیوی را نیز بیشتر میکنند. اگر با نوشیدن آب خالی مشکل دارید میتوانید داخل آن میوههای ریز یا یک برش لیموترش بیندازید و میل کنید.آب انار نیز یکی از آن نوشیدنیهای مفید است که میتوانید بهعنوان یک نوشیدنی سالم استفاده کنید.
جذب میزان کافی سدیم (نمک) برای سلامت بدن لازم و ضروری است. با این حال مصرف زیاد آن و همچنین مصرف غذاها و مواد غذایی شور باعث احتباس آب در بافتهای بدن میشود و کلیهها را به خطر میاندازد. احتباس آب یعنی اینکه مازاد سدیم از بدن دفع نشده و در بافتها تجمع کرده است.
اگر از سنگ کلیه رنج میبرید لازم است که مصرف مواد غذایی سرشار از پورین را کاهش دهید. ماهی ساردین حاوی میزان زیادی پورین است و مصرف زیاد آن به نفع شما نخواهد بود.
به گفته متخصصان سنگ کلیه بهدلیل تجمع زیاد اگزالات کلسیم تشکیل میشود. افرادی که میزان این ترکیب شیمیایی در ادرارشان زیاد است بیشتر در معرض تشکیل سنگ کلیه قرار دارند. به همین دلیل اگر خودتان را مستعد سنگ کلیه میدانید از مصرف افراطی سبزیجات برگ سبز تیره مانند اسفناج خودداری کنید.
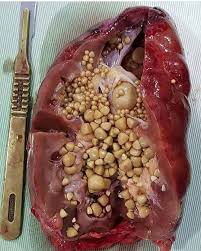
بیشتر سنگ های کلیوی از نوع سنگ های کلسیمی هستند و معمولاً در فرم اگزالات کلسیم. برخی میوه ها و سبزیجات و نیز آجیل و شکلات حاوی سطوح بالایی از اگزالات هستند. کبد نیز اگزالات تولید می کند.
وقتی کلیه ها سنگ ساز می شوندسنگ های کلیوی رسوبات سختی هستند که در درون کلیه های شما و از نمک های اسیدی و املاح ساخته می شوند. علل ایجاد سنگ های کلیوی متعددند. در مرسوم ترین حالت، ادرار غلیظ شده امکان کریستالی شدن و چسبیدن مواد معدنی به یکدیگر را فراهم می سازد. حرکت و عبور سنگ کلیه غالباً با درد همراه است. به طور معمول درد از ناحیه پهلو و یا کمر دقیقاً در زیر دنده ها شروع می شود و به سمت تحتانی شکم و یا لگن حرکت می کند. زمانیکه سنگ وارد مجاری ادراری می شود شدت درد تغییر می یابد.معمولاً سنگ های کلیوی منجر به آسیب جبران ناپذیر نمی شوند. صرف نظر از داروهای مسکن و نوشیدن مقادیر زیادی مایعات، درمان های دیگر غیر ضروری اند ولیکن به هرجهت درمان می تواند درپیشگیری از سنگ های مکرر در افراد مستعد کمک کننده باشد.
نشانه ها
یک سنگ کلیه زمانی منجر به ظهور علائم می شود که وارد میی شود. میی لوله ارتباط دهنده کلیه و مثانه است. در این زمان علائم و نشانه های زیر ظهور می کنند:
- درد شدید در ناحیه پهلو و کمر ،درست در پایین دنده ها
- درد منتشرشونده به سمت تحتانی شکم و لگن
- درد در هنگام دفع ادرار
- ادرار صورتی، قرمز یا قهوه ای رنگ
- تهوع و استفراغ
- احساس نیاز مداوم به دفع ادرار
- تب و لرز در صورت وجود عفونت
علت
معمولاً سنگ های کلیوی یک علت خاص ندارند. غالباً تعدادی از عوامل در ترکیب با هم شرایطی را ایجاد می کنند که فرد را مستعد ابتلاء به سنگ کلیه می سازند.سنگ کلیه زمانی ایجاد می شود که اجزای ادرار (شامل: مایع ادرار، املاح مختلف و اسیدها) از حالت تعادل خارج شده باشند. در چنین شرایطی ادرار شما حاوی مواد کریستالی بیشتری خواهد بود همچون کریستال های کلسیم، اگزالات و اسید اوریک و مایع موجود نیز قادر به رقیق سازی آنها نخواهد بود و به موازات تشکیل کریستال ها ادرار دچار کمبود موادی است که از چسبیدن کریستال ها به یکدیگر و تشکیل سنگ جلوگیری می کنند. در چنین شرایطی احتمال تشکیل سنگ های کلیوی ایجاد می شود.
انواع سنگ های کلیوی
بیشتر سنگ های کلیوی حاوی بیش از یک نوع کریستال هستند. انواع سنگ های کلیوی عبارتند از:
سنگهای کلسیمی: بیشتر سنگ های کلیوی از نوع سنگ های کلسیمی هستند و معمولاً در فرم اگزالات کلسیم. برخی میوه ها و سبزیجات و نیز آجیل و شکلات حاوی سطوح بالایی از اگزالات هستند. کبد نیز اگزالات تولید می کند. فاکتورهای غذایی، مقادیر بالای ویتامین D، عمل جراحی بای پس روده و نارسایی های متابولیکی متعدد دیگر غلظت کلسیم و یا اگزالات در ادرار را افزایش می دهند . سنگ های کلسیمی در شکل فسفات کلسیمی نیز وجود دارند .
سنگهای ناشی از عفونت: برخی سنگ ها در پاسخ به عفونت شکل می گیرند مانند عفونت دستگاه ادراری. این نوع سنگها می توانند به سرعت ایجاد شده و بزرگ شوند .
سنگهای اسیداوریکی: این نوع سنگها در افرادی که دچار دهیدراتاسیون یا از دست دهی آب بدن شده اند ، ایجاد می گردند؛ مانند افراد استفاده کننده از رژیم های پرپروتئین و یا افراد مبتلا به نقرس . فاکتورهای ژنتیکی و نارسایی های مرتبط با بافتهای سازنده خون نیز در مستعد سازی فرد در ابتلا به سنگهای اسیداوریکی نقش دارند.
سنگهای سیستین: این نوع سنگها درصد کمی را به خود اختصاص می دهند و در افراد دچار نوعی نارسایی ارثی تشکیل می شوند. این نارسایی ارثی منجر به دفع مقادیر بالایی از برخی اسیدهای آمینه می شود (سیستینوریا).
انواع دیگر: برخی انواع نادر سنگ های کلیوی نیز می توانند ایجاد گردند.
دانستن نوع سنگ های کلیوی به تشخیص علت های ایجاد کننده سنگ کمک خواهد کرد و در تعیین راهکارهای کلیدی به منظور کاهش ریسک تولید سنگ های بیشتر در آینده مفید خواهد بود.
فاکتورهای خطر
فاکتورهای افزایش دهنده خطر تشکیل سنگهای کلیوی عبارتند از:
تاریخچه خانوادگی و یا سابقه شخصی ابتلا به سنگ کلیه: چنانچه فردی از اعضای خانواده تان سنگ کلیه داشته باشد ، شما نیز در معرض ابتلا به آن قرار دارید. همچنین چنانچه خودتان قبلاً سنگ کلیه داشته اید مجددا در معرض خطر تشکیل سنگی دیگر قرار دارید.
افزایش سن: اگرچه سنگ کلیه در هر سنی می تواند تشکیل شود ولیکن در سنین بالای 40 سال معمول تر هستند.
مرد بودن: احتمال تشکیل سنگهای کلیوی در مردان بیشتر است.
دهیدراتاسیون: ننوشیدن مقادیر کافی آب روزانه ریسک ابتلا به سنگ کلیه را افزایش می دهد. افرادی که در مناطق با آب و هوای گرم زندگی می کنند و یا تعریق زیادی دارند بایستی بیش از دیگران آب بنوشند.
برخی برنامه های غذایی خاص: رژیم های غذایی پرپروتئین، سدیم بالا و یا قند بالا ریسک ابتلا به برخی سنگهای کلیوی را افزایش می دهند.
چاقی: نمایه توده بدن(BMI) بالا، دورکمر بالا، و اضافه وزن با ریسک افزایش یافته تشکیل سنگهای کلیوی مرتبط هستند.
جراحی و بیماری های گوارشی: جراحی بای پس معده، بیماری روده تحریک پذیر و یا اسهال مزمن منجر به تغییراتی در فرایندهای گوارشی شده و جذب کلسیم را تحت تاثیر قرار داده و سطوح مواد تشکیل دهنده سنگ را در شما افزایش می دهند.
دیگر شرایط پزشکی: دیگر بیماری ها و شرایطی که ریسک سنگ های کلیوی را افزایش می دهند عبارتند از اسیدوز توبولار کلیوی، سیستینوریا، هیپرپاراتیروئیدیسم و برخی عفونت های دستگاه ادراری.
آمادگی برای ویزیت پزشک
معمولاً افراد ابتدا به پزشک خانوادگی و یا پزشک بیماری های عمومی مراجعه می کنند. سنگ های کوچک توسط پزشک خانواده قابل درمان هستند ولیکن چنانچه سنگ بزرگ بوده و یا با درد شدید و مشکلات کلیوی وخیم همراه باشد، پزشک بیمار را به یک متخصص بیماری های دستگاه ادراری (اورولوژیست) ارجاع خواهد داد.
از آنجائیکه جلسه ویزیت زمان کوتاهی داشته و مسائل متعددی نیز برای پوشش دهی وجود دارند، ایده خوبی است که از قبل آمادگی های لازم برای این جلسه را تدارک دیده باشید. در این قسمت اطلاعاتی را به منظور کمک به آماده شدن برای جلسه ویزیت بیان می داریم.
اقداماتی که از عهده شما ساخته است:
از محدودیت های پیش از ویزیت مطلع شوید: زمانیکه قرار جلسه ویزیت را ترتیب می دهید سئوال کنید آیا لازم است پیش از جلسه محدودیتی داشته باشید مثلاً ناشتا باشید و یا برنامه غذایی خود را محدود کنید .
علائم خود را یادداشت نمایید: از جمله هر نوع علائم و یا نشانه ای که حتی به نظرتان با علت تشکیل جلسه ملاقات غیر مرتبط است.
اطلاعات شخصی و کلیدی خود را یادداشت نمایید: از جمله استرس های اصلی و یا تغییرات اخیر در زندگی تان.
لیستی از تمامی داروهای دریافتی خود تهیه کنید: از جمله هر نوع ویتامین و یا مکملی که مصرف می کنید.
در صورت امکان یکی از دوستان و یا اعضای خانواده تان را با خود به عنوان همراه ببرید: گاهی اوقات به خاطر سپردن تمامی اطلاعات مطرح شده در طول جلسه ویزیت کار راحتی نیست و لذا اگر کسی همراه شما باشد می تواند در به خاطر آوردن مطالب فراموش شده شما را یاری رساند.
سوالات خود را برای پرسیدن از پزشک یادداشت نمایید.
زمان جلسه ویزیت با پزشک محدود است بنابراین آماده کردن لیست سوالات به شما کمک می کند نهایت استفاده را از زمان جلسه ببرید. سوالات را به ترتیب اهمیت لیست کنید تا در صورت تمام شدن وقت، جواب مهمترین آنها را گرفته باشید.
برخی سوالات کلیدی در رابطه با بیماری سنگ کلیه عبارتند از:
- آیا مبتلا به سنگ کلیه هستم؟
- سایز سنگ کلیه من چقدر است؟
- سنگ کلیه من در چه قسمتی از دستگاه ادرای ام واقع شده است؟
- سنگ کلیه ام از چه نوعی است؟
- آیا به منظور درمان به دارو درمانی نیز نیاز است؟
- آیا به جراحی و یا فرایند دیگری برای درمان سنگ کلیه ام نیاز است؟
- احتمال ابتلا به یک سنگ کلیه دیگر چقدر است؟
- چگونه می توانم از ابتلا به سنگ کلیه در آینده پیشگیری کنم؟
- من دچار برخی بیماری های دیگر نیز هستم. چگونه می توانم به بهترین حالت تمام بیماری هایم را تواماً کنترل کنم؟
- چه محدودیت هایی را باید دنبال کنم؟
- آیا ضرورتی دارد که به یک متخصص مراجعه کنم؟ هزینه آن چقدر خواهد بود و آیا تحت پوشش بیمه قرار دارد؟
- آیا درمانی جایگزین برای داروهای تجویز شده وجود دارد؟
- آیا بروشور، پمفلت و یا جزوه مکتوبی در رابطه با بیماری من در دسترس دارید که بتوانم با خود به منزل برده و مطالعه کنم؟ چه وب سایتی را برای مشاهده پیشنهاد می کنید؟
- آیا نیاز به پیگیری و تداوم مراجعه به پزشک خواهم داشت؟ چه عاملی تعیین کننده خواهد بود؟
در کنار سوالاتی که آماده کردید، چنانچه مطلبی را به خوبی متوجه نشدید و سوالی به ذهنتان رسید در مورد پرسیدن آن تردید نکنید.
چه زمانی به پزشک مراجعه کنیم؟
در صورت مشاهده علائم و یا نشانه های شدید و نگران کننده، به پزشک معالجتان مراجعه نمایید.
در صورت تجربه حالات زیر سریعاً به اورژانس مراکز مراقبت پزشکی مراجعه نمایید:
- درد بسیار شدیدی که حتی اجازه آرام نشستن را به شما نمی دهد
- درد همراه با تهوع و استفراغ
- درد همراه با تب و لرز
آزمایش های تشخیصی
چنانچه پزشک مشکوک به وجود سنگ کلیوی شود، تست ها و فرایند هایی را به منظور تشخیص قطعی ترتیب می دهد که عبارتند از:
آزمایش خون: آزمایشات خون، افزایش کلسیم و یا اسید اوریک بالا را در خون شما آشکار می کنند . آزمایش خون به پزشک این امکان را می دهد تا احتمال دیگر بیماری های را بررسی کرده و سلامت کلیه های شما را ارزیابی کند .
آزمایش ادرار: در صورت ابتلا به سنگ کلیه، آزمایش ادار 24ساعته نشان دهنده مقادیر املاح زیادی در ادرار دفع شده خواهد بود .
آزمایش های تصویری: تست های تصویری هر نوع سنگی را در دستگاه ادراری شما نشان می دهند . تست های تصویری معمولاً شامل سی تی اسکن و در برخی مواد غیر معمول شامل اشعه Xمی باشند .
آنالیز سنگ های دفع شده: از شما خواسته می شود که در هنگام دفع ادرار از یک صافی استفاده کنید تا هر تعداد سنگ دفع شده ای را جمع آوری نمایید. از این طریق سنگها برای تست های آزمایشگاهی جمع آوری می شوند. آنالیزهای آزمایشگاهی ساختار و نوع سنگهای کلیوی را آشکار می سازند. پزشک از این دسته اطلاعات به منظور تعیین علت تشکیل سنگ استفاده می کند و نیز برنامه ای برای پیشگیری از تشکیل سنگ های کلیوی در آینده تنظیم خواهد کرد.
درمان سنگ کلیوی بسته به نوع و علت تشکیل آن متفاوت است.
درمان سنگ های کوچکی که با علائم خفیفی همراه هستند:
بسیاری از سنگ های کلیوی به درمان های تهاجمی نیاز ندارند. شما از طریق روش های زیر قادر خواهید بود یک سنگ کوچک را از دستگاه ادراری عبور داده و دفع کنید:
نوشیدن آب: نوشیدن 1/9 تا 2/8 لیتر آب در روز به شستشوی سیستم ادراری کمک می کند.
مسکن ها: عبور یک سنگ کوچک با درد و ناراحتی همراه خواهد بود. پزشک در جهت تسکین دردهای متوسط، مسکن تجویز خواهد کرد به عنوان نمونه ایبوپروفن (ادویل، موترین و غیره)، استامینوفن (تیلنول و غیره) و یا ناپروکسن.
درمان سنگ های بزرگ و انواعی که منتهی به علائم و نشانه های شدید تر می شوند:
آن دسته از سنگ های کلیوی که با درمان های ساده و سنتی قابل درمان نیستند –یعنی بزرگتر از آن هستند که بتوانند به خودی خود دفع شوند و همچنین منجر به خون ریزی، آسیب کلیه و عفونت پیش رونده دستگاه ادراری شده اند - به درمان های تهاجمی نیاز دارند.
این نوع درمان ها و فرایند ها عبارتند از:
استفاده از امواج صوتی: در این فرایند سنگ شکنی از امواج صوتی به منظور تولید ارتعاشات قوی به نام امواج شوکی استفاده می کنند که سنگ را به تکه های بسیار ریزی خرد می کند که این خرده ها از طریق ادرار دفع می شوند. این فرایند صدای بلندی تولید می کند و با درد متوسطی نیز همراه است بنابراین برای راحتی بیشتر یا تحت بیهوشی خفیفی قرار می گیرید و یا از مسکن ها استفاده می کنند. نوع فرایند بسته به تجهیزات مورد استفاده متفاوت است.
سنگ شکنی از طریق امواج شوکی: ممکن است منجر به خونریزی از طریق ادرار، کبود شدگی در ناحیه کمر یا شکم و خون ریزی در اطراف کلیه و یا ارگان های مجاور شود. عبور خرده های سنگ از دستگاه ادراری نیز می تواند با درد و ناراحتی همراه باشد.
جراحی به منظور حذف سنگ های بزرگ: به منظور درآوردن سنگهای بزرگ، کلیه را باز می کنند در واقع از طریق جراحی برش کوچکی در ناحیه کمر بیمار ایجاد می کنند. زمانی از این نوع جراحی استفاده می شود که درمان از طریق امواج شوکی ناموفق بوده و یا سنگ موجود بسیار بزرگ باشد.
استفاده از یورتروسکوپ در حذف سنگ: در برخی موارد به منظور درمان سنگ کلیه از یورتروسکوپ استفاده می شود که وسیله ای برای مشاهده درون دستگاه ادراری است. بدین شکل که لوله مجهز به دوربین آندوسکوپ را از طریق مثانه به سمت حالب عبور می دهند و نهایتاً آن را به سمت سنگ حرکت می دهند. زمانیکه محل سنگ تعیین شد از طریق ابزار خاصی آن را به تکه های ریزی می شکنند تا از طریق ادرار دفع گردد.
جراحی غده پاراتیروئید: برخی از سنگ های کلسیمی به دلیل فعالیت بیش از حد غده پاراتیروئید ایجاد می شوند. غدد پاراتیروئید در 4 گوشه غده تیروئید شما واقع هستند. زمانیکه این غدد بیش از حد هورمون پاراتیروئید ترشح کنند، سطوح کلسیم بدن افزایش می یابد و منتج به دفع مقادیر بالایی کلسیم از ادرار می گردد. یک تومور خوش خیم در یکی از 4 غده پاراتیروئید می تواند منجر به ایجاد چنین شرایطی شود. معمولاً جراحان این نوع تومور ها و یا غدد پاراتیروئید را از طریق جراحی خارج می سازند.
درمان های سنتی:
درمان های سنتی (مانند ماساژ، داروهای گیاهی و.) نمی توانند سنگ کلیه را درمان کنند ولیکن زمانیکه در ترکیب با توصیه های پزشک مورد استفاده قرار گیرند در کاهش ریسک ابتلا به سنگهای کلیوی کمک کننده خواهند بود.
برخی منابع درمان های سنتی به شرح زیر را پیشنهاد کرده اند:
چای: نوشیدن روزانه یک فنجان چای سبز یا سیاه ریسک ابتلا به سنگ کلیه را کاهش می دهد . در یک مطالعه نی که بیشترین میزان چای سیاه را می نوشیدند ریسک سنگهای کلیوی در آنها کمتر بود . این مطالعه از دقت بالایی برخوردار نبود و تنها ن را مورد بررسی قرار داده بود بنابراین مدارک و دلایل محکمی دال بر اثربخشی چای در کاهش ابتلا به سنگ کلیه در اختیارمان قرار نمی دهد . به هرجهت چای حاوی مقادیر بالایی اگزالات می باشد بنابراین چنانچه ادرار شما حاوی مقادیر بالایی اگزالات باشد پزشکتان شما را از نوشیدن چای منع خواهد کرد.
آب لیمو و آب پرتقال: از لحاظ تئوری، نوشیدن آب لیمو یا آب پرتقال می تواند ریسک سنگهای کلیوی را کاهش دهد. سطوح اسید سیتریک موجود در آب لیمو و آب پرتقال می تواند سطوح کلسیم موجود در ادرار را کاهش داده و منتهی به تشکیل کمتر سنگهای کلسیمی شود. ولیکن هیچ مطالعه ای این فرضیه را ثابت نکرده است. چنانچه از نوشیدن آب طعم دار شده با لیمو و یا آب پرتقال لذت می برید، خواهید دید که با مصرف این مواد ریسک تشکیل سنگهای کلسیمی را در کلیه خود کاهش می دهید. به هرجهت شواهد کافی برای پیشنهاد کردن این فرضیه به همه افراد وجود ندارند.
تغییر شیوه زندگی
در صورت اجرای راهکارهای زیر خطر تشکیل سنگ کلیه را کاهش می دهید:
نوشیدن آب کافی در طول روز: آب زیادی در طول روز بنوشید. معمولاً پزشکان به افراد با سابقه سنگ کلیه مصرف آب زیاد و دفع 2/5 لیتر ادرار در روز را توصیه می کنند. پزشک از شما می خواهد که میزان برون دهی ادرار خود را اندازه گرفته تا مطمئن شوید مقدار کافی آب در روز دریافت می کنید. افرادی که در آب و هوای گرم و خشک زندگی می کنند و نیز آن دسته از افرادی که به طور مکرر ورزش می کنند، به آب دریافتی بیشتری نیاز دارند تا بتوانند مقدار ادرار کافی در طی روز داشته باشند.
استفاده از غذاهای غنی از اگزالات را محدود کنید: چنانچه بدن شما مستعد تشکیل سنگ های اگزالاتی باشد، پزشکتان اجتناب از غذاهای غنی از اگزالات را توصیه خواهد نمود. این مواد غذایی عبارتند از ریواس، چغندر، بامیه، سیب زمینی شیرین، چای، شکلات، محصولات سویا.
انتخاب رژیم غذایی کم نمک و محدود از نظر پروتئین حیوانی: مقدار نمک دریافتی خود را کاهش داده و غذاهایی با منابع پروتئین غیر حیوانی انتخاب کنید مانند آجیل و دانه های روغنی و یا حبوبات. از این طریق احتمال تشکیل سنگ کلیوی را کاهش می دهید.
به دریافت مواد غذایی غنی از کلسیم ادامه دهید ولیکن از دریافت مکمل کلسیم اجتناب کنید: کلسیم موجود در مواد غذایی اثری بر ریسک ابتلا به سنگهای کلیوی ندارد . به خوردن مواد غذایی غنی از کلسیم ادامه دهید مگراینکه پزشکتان توصیه ای غیر از این داشته باشد . پیش از دریافت مکمل کلسیم با پزشک خود م کنید چراکه دریافت مکمل کلسیم با ریسک افزایش یافته سنگهای کلیوی مرتبط است . البته چنین ریسکی با دریافت مکمل همراه غذا کاهش می یابد .
عفونت ادراری درمان نشده، خطر ابتلا به عفونت کلیه در دوران بارداری را افزایش میدهد، عفونت کلیه ممکن است به زایمان زودرس بیانجامد.
اغلب افراد لفظ عفونت ادراری را به جای لفظ عفونت مثانه که نوعی عفونت باکتریایی است و در مثانه ایجاد التهاب میکند و با علائمی نظیر احساس نیاز به دفع مکرر ادرار و سوزش ادراری همراه است، بکار میبرند.
عفونت مثانه (سیستیت) در بین خانمهای 20 تا 50 سال نسبتاً شایع است، گفت: علائم عفونت مثانه در خانمها متفاوت است و با علایمی مانند درد، ناراحتی و سوزش هنگام دفع ادرار و یا درد هنگام مقاربت جنسی بروز میکند.
ناراحتی لگن یا درد قسمت تحتانی شکم که اغلب در قسمت فوقانی استخوان لگن نمایان می شود، افزایش دفعات دفع ادرار و احساس فشار و نیاز به ادرار کردن به طور مکرر حتی زمانی که میزان ادرار در مثانه بسیار کم است، ادرار بدبو و کدر، همچنین وجود خون در ادرار ( که در جواب آزمایش ادرار دیده می شود) از علایم سیستیت است.
با اشاره به اینکه عفونت مثانه از مشکلات شایع دوران بارداری نیز است، به علت اینکه احساس نیاز به دفع ادرار در دوران بارداری عارضهای شایع است، ممکن است تشخیص قطعی سیستیت به خصوص در مواردی که علائم خفیف است، مشکل باشد. بنابراین در مواردی که علائم و ناراحتی ادراری و سوزش ادرار وجود دارد باید با مراجعه سریع به پزشک و با انجام آزمایش ادرار تشخیص قطعی داده شود.
عفونت ادراری درمان نشده، خطر ابتلا به عفونت کلیه در دوران بارداری را افزایش می دهد، بنابراین بسیار مهم است که درمان به تاخیر نیفتد.
علائم انتشار عفونت به کلیهها با تب شدید که اغلب همراه با لرز و تعریق است نمایان می شود، درد در قسمت تحتانی پشت یا پهلو درست زیر دندهها که ممکن است یک طرفه یا دو طرفه باشد و ممکن است درد شکمی ناشی از آن با تهوع و استفراغ ایجاد می شود.
همچنین با تاکید بر اینکه علائم سیستیت نیز ممکن است در عفونت کلیه دیده شود، عفونت کلیه یکی از خطرناکترین عوارض دوران بارداری است و ممکن است به زایمان زودرس یا سایر اختلالات بیانجامد. بنابراین باید در صورت بروز علایم بیماری هر جه سریعتر به پزشک مراجعه شود تا اقدامات درمانی لازم انجام گیرد.
ن بارداری که دچار سیستیت می شوند یا در اولین معاینه دوران بارداری باکتری در ادرارشان دیده شده، باید با تجویز پزشک به مدت 7 تا 10 روز آنتی بیوتیک خوراکی دریافت کنند. (بسیاری از آنتی بیوتیک ها را میتوان با اطمینان در دوران بارداری مصرف کرد). اگر علائم سیستیت وجود داشته باشد، احتمالاً با مصرف آنتی بیوتیک در مدت چند روز این علائم برطرف می شود. ولی به هر حال ادامه یک دوره درمان به طور کامل بسیار ضروری است تا دستگاه ادراری از وجود باکتری پاک شود.
پس از درمان باید آزمایش ادرار را تکرار کنید تا مشخص شود که عفونت برطرف شده است. انجام کشتهای مکرر ادرار با فواصل معین در تمام دوره بارداری اامی است تا از عدم بازگشت عفونت اطمینان حاصل شود.در 40 درصد خانمهای باردار که دچار عفونت ادراری میشوند عفونت تکرار میشود. به منظور پیشگیری از عود عفونت، در صورت تکرار عفونت مثانه، ممکن است آنتی بیوتیک به طور دائم و با یک دوز پائین تا زمان زایمان تجویز شود.
در صورت بروز عفونت کلیه در دوران بارداری باید ن باردار در بیمارستان بستری شده و آنتی بیوتیک وریدی دریافت کنند و از نظر علائم زایمان زودرس تحت نظر باشد. پس از درمان باید مرتباً آزمایش ادرار را تکرار کرده و برای باقی مانده دوران بارداری تحت درمان با آنتی بیوتیک قرار گیرند، زیرا همواره در معرض خطر عود عفونت کلیه قرار دارند.

درمان سنگ کلیه در دوران بارداری
تحمل سنگ کلیه میتواند بسیار دردناک باشد، مخصوصاً وقتی که بیمار باردار باشد. اگرچه بارداری احتمال ابتلا به سنگ کلیه را افزایش نمیدهد، ولی تشخیص پزشکی آن را پیچیده کرده و نمیتوان از روشهای معمول درمان بعلت وجود احتمال صدمه دیدن جنین استفاده کرد. هرچند بیشتر سنگهای کلیه شاید بدون نیاز به هیچگونه درمان از مجرای ادراری عبور کنند، ولی برخی از آنها میتوانند درد شدیدی ایجاد نمایند. در چنین مواردی، درمان پزشکی توصیه میشود. سنگهای کلیه در سه ماهه سوم بارداری ممکن است درد زایمان را به مادر القاء کند و به همین خاطر همیشه ترجیح پزشکان آن است که هروقت بیمار متوجه علائم سنگ کلیه شد به دنبال مراقبتهای پزشکی باشد.
بهترین راه درمان سنگ کلیه در دوران بارداری
اکثر سنگهای کلیه را میتوان بدون جراحی درمان کرد. نود درصد سنگهای کلیه، بدون نیاز به درمان، در عرض سه الی شش هفته خود به خود از مجاری ادراری عبور میکنند. در این شرایط تنها درمان مورد نیاز تجویز داروی مسکّن است. هرچند، درد میتواند به قدری شدت یابد که نیاز به بستری شدن در بیمارستان و تزریق داروی مسکّنهای درد بسیار قوی داشته باشد. همیشه با مشاهده علائم سنگ کلیه، اگر درد شدیدی داشتید فوراً به دنبال مراقبتهای پزشکی باشید. سنگهای کوچک در کلیه معمولاً مشکلی ایجاد نمیکنند پس در بیشتر اوقات نیازی به برداشتن آنها نیست. اگر سنگ به خودی خود عبور نکند و جریان ادرار را مسدود نماید یا باعث خونریزی یا عفونت شود، در این صورت ممکن است نیاز باشد تا پزشک سنگ را از کلیه خارج نماید. تکنیکهای نوین جراحی زمان بستری شدن در بیمارستان را تا 48 ساعت کاهش داده است. شاک ویو تراپی و جراحی باز برای ن باردار به کار گرفته نمیشود زیرا ممکن است به جنین آسیب برساند. پزشکی که در زمینه درمان سنگ کلیه تخصص داشته باشد بهترین شخص برای م گرفتن درباره درمان سنگ کلیه است.
چهار نوع اصلی سنگ کلیه عبارتند از:
سنگهایی که از کلسیم بلااستفاده استخوانها و عضلات در ترکیب با اگزالات یا فسفات تشکیل میشوند - این نوع سنگ رایجترین نوع سنگ کلیه است.
سنگهای حاوی منیزیم و آمونیاک مواد زائد: این نوع سنگها، سنگهای استروویت میگویند و پس از عفونتهای ادراری این سنگها تشکیل میشوند.
سنگهای اسید اوره: این سنگها غالباً بخاطر مصرف مقادیر بسیار زیاد غذاهای پروتئیندار ایجاد میشوند.
سنگهای سیستئینی: این سنگها نادر و ارثی هستند.
علل سنگ کلیه در بارداری
اگرچه باردار بودن به این معنا نیست که شخص بیشتر از سایرین در معرض سنگ کلیه است، ولی علل خاصی وجود دارد که میتوانند سنگ کلیه و بارداری را به هم متصل کنند. برخی از علل رایج سنگ کلیه در دوران بارداری عبارتند از:
عدم مصرف مایعات به مقدار کافی
دلایل شایع برای سنگ کلیه عدم مصرف آب به مقدار کافی است. فقدان مایعات در بدن باعث افزایش غلظت مواد معدنی همچون فسفر و کلسیم در ادرار شده که میتواند منجر به تشکیل سنگ کلیه شود. در دوران بارداری، بدن به آب بیشتری از حد معمول نیاز دارد. نوشیدن مقدار آب کمتر از مقدار کافی میتواند منجر به سنگ کلیه شود.
زمینه ژنتیکی
آرایش ژنتیکی بدن بیمار میتواند احتمال ابتلا به سنگ کلیه را در او افزایش دهد. اگر شما از خانوادهای هستید که موارد ابتلا به هیپرکلسیوری در آن خانواده زیاد است، ممکن است شما نیز مستعد ابتلا به سنگ کلیه در دوران بارداری باشید، هیپرکلسیوری عارضهای است که در آن در ادرار شخص مقادیر زیادی از کلسیم وجود دارد.
تحریک روده
اگر به حساسیت معدی رودهای مبتلا هستید بیشتر از سایرین مستعد هیپرکلسیوری خواهید بود یا ممکن است بیشتر از سایرین در معرض سنگ کلیه قرار داشته باشید. دلیل این مسئله احتمال افزایش تعداد یونهای کلسیم انباشته شده در کلیه بخاطر التهاب مزمن رودههاست، که تبدیل به کریستال میشوند.
مصرف بالای کلسیم
به ن باردار توصیه میشود تا کلسیم بیشتری مصرف کنند. این کار شاید باعث شود تا فشار بیشتری بر کلیهها وارد آید و باعث تشکیل کریستال در کلیهها شود. همچنین از آنجایی که بدن شما مقدار زیادی کلسیم جذب میکند تا به رشد نوزاد کمک نماید، احتمال ابتلای کلیههایتان به سنگ کلیه افزایش مییابد.
تصفیه بیشتر
بخاطر افزایش فعالیت تصفیهای کلیه، مقدار اسید اوره که دفع میشود نیز افزایش مییابد، که منجر به تشکیل سنگهای اسید اوره خواهد شد.
گشاد شدن رحم
مجاری ادراری فوقانی ممکن است در حین بارداری حجیم شوند که این مسئله میتواند منجر به تخلیه ناکافی ادرار شده و احتمال تشکیل سنگ کلیه را افزایش دهد.
عفونتهای مجاری ادراری
برخی از تغییرات بخصوص فیزیولوژیکی و عفونتهای دائمی مجاری ادراری نیز ممکن است حاکی از سنگ کلیه باشد.
علائم بالینی سنگ کلیه
علائم و نشانههای سنگ کلیه در دوران بارداری تفاوتی با علائم بالینی آن در سایرین ندارد. با این حال، هیچ علامت بالینی مشخصی وجود ندارد که نشان دهنده سنگ کلیه و یا بروز هرگونه عوارض بارداری ناشی از آن باشد. برخی از علائم بالینی رایج سنگ کلیه در دوران بارداری عبارتند از:
درد
درد شدید یکی از اولین و علائم و شایعترین علامت بالینی سنگ کلیه است. ناحیه درد جایی است که سنگ قرار دارد. اگر سنگ در کلیه باشد، درد در ناحیه کمر زیر قفسه سینه احساس میشود. وقتی که سنگ به سمت حالب حرکت کند، درد در پهلوی بدن حس میشود. وقتی که سنگ بیشتر در حالب پیشروی کند، ممکن است درد در ناحیه تناسلی یا حتی در رانها شود. فارغ از این مسئله، ممکن است در ناحیه زیر شکم نیز درد داشته باشید.
درد در حین ادرار کردن
اگر سنگ به پایین حرکت کرده و در انتهای حالب گیر کند، احتمالاً درد شدیدی در هنگام ادرار کردن خواهید داشت.
وجود خون در ادرار (هماچوری)
از آنجایی که سنگ در کلیه خود به خود حرکت میکند، ممکن است به بافتها و سلولهای موجود در کلیه آسیب برساند. این مسئله باعث وجود خون در ادرار (هماچوری) خواهد شد.
به غیر از این علائم، ممکن است تهوع، استفراغ، تب و لرز (که نشاندهنده عفونت است) وجود داشته باشد یا حتی ممکن است اندکی نفخ در شکم حس شود.
نحوه تشخیص سنگ کلیه در حین بارداری
آزمایش خون و ادرار برای تشخیص سنگ کلیه در حین بارداری انجام میشود. در آزمایش ادرار میتوان وجود خون، کریستال کلسیم یا اسید اوره را در ادرار تشخیص دهد. کشت ادرار نیز میتواند وجود ارگانیسمهای مسبب عفونت را تشخیص داده و تعیین شود که به چه آنتی بادیهایی حساس هستند.
آزمایش سونوگرافی کلیوی نیز ممکن است تجویز شود زیرا این آزمایش را میتوان بدون ایجاد درد یا قرار دادن جنین در معرض پرتو انجام داد. هرچند، نقطه ضعف استفاده از سونوگرافی کلیوی آن است که نمیتواند برخی از انواع خاص سنگ کلیه را تشخیص دهد و ممکن است نتواند علت ورم کلیه را تشخیص دهد (بخاطر بارداری یا انسداد ناشی از سنگ کلیه).
عکس رادیولوژی و سی تی اسکن تجویز نمیشود تا از بروز هرگونه آسیب به جنین پیشگیری شود. اگرچه تست MRI به خاطر عدم استفاده از پرتو یا مواد مضر جزء آزمایشهای بیخطر در نظر گرفته میشود، ولی از آن برای تشخیص سنگ کلیه در سه ماهه اول بارداری توصیه نمیشود.
نحوه خلاص شدن از سنگ کلیه در دوران بارداری
اگر هریک از علائم بالینی سنگ کلیه را در بدن خود دیدید توصیه میشود تا با یک اورولوژیست درباره گزینههای درمانی خود م کنید. در ادامه چند روش که برای خلاص شدن از سنگ کلیه در دوران بارداری مورد استفاده قرار میگیرد آورده شده است. روشهای درمانی بر اساس ماهیت سنگ کلیه شخص و سه ماههای که وی در آن قرار دارد تجویز میشود.
روشهای محتاطانه و درمانهای طبیعی ارجحترین درمان برای سنگ کلیه هستند. برخی از این درمانها عبارتند از:
مصرف آب: نوشیدن روزانه حداقل 8 لیوان آب میتواند به رقیق کردن مواد معدنی و نمکهای ارگانیک موجود در ادرار کمک کند. این کار همچنین به دفع شدن سنگهای کوچک از کلیه کمک میکند.
میوهها: مصرف میوههایی همچون هندوانه، بلوبری، هلو و غیره که آب زیادی دارند نیز میتواند مثمر ثمر باشد.
پرهیز از مصرف آبمیوههای صنعتی: آبمیوههای بسته بندی شده غنی از مواد معدنی و نمکهای ارگانیکی هستند که میتواند باعث تشدید این عارضه شود.
لیمو:لیمو یکی از مواد خوراکی معروف برای شکستن سنگهای سایز متوسط است و همچنین حالب را باز میکند که به عبور سنگ بدون درد زیاد کمک میکند.
درمان پزشکی
پزشک استامینوفنی همچون تیلنول را برای تسکین درد ناشی از سنگ کلیه تجویز مینماید. هرچند، در صورتی که دارو نتواند درد را تسکین دهد یا اگر نشانهای از زایمان زودرس وجود داشته باشد، ممکن است به مداخله جراحی نیاز پیدا کنید.
درمان جراحی سنگ کلیه
اگر درمانهای طبیعی و محتاطانه جواب نداد، ممکن است برای خلاص شدن از سنگ کلیه در این شرایط نیاز به مداخله جراحی داشته باشید.
سنگهایی که مجاری ادراری را مسدود کردهاند میتوانند باعث پیلونفریت یا التهاب ناشی از عفونت باکتریال شوند.
اگر تنها یک یک کله دارید
نارسائی شدید کلیوی
درد شدید
خطر زایمان زودرس بخاطر درد کلیه
روش های جراحی برای برداشتن سنگ کلیه ن باردار عبارت اند از:
اورتروسکوپی
از این عمل برای تشخیص و همچنین درمان سریع سنگها استفاده میشود. یک لوله کوچک به اورتروسکوپ به داخل کلیه وارد میشود که از حالب، مجرای پیشاب و مثانه عبور میکند. در این عمل از لیزر برای شکستن سنگ استفاده میگردد. این عمل تنها برای سنگهای کوچک از 1 سانتیمتر مناسب است.
جایگذاری لوله یا استنت
در این عمل از یک لوله تو خالی استفاده میشود که آن را از حالب عبور میدهند تا ادرار و سنگ کلیه را تخلیه نماید. این عمل کم تهاجمی است و نیاز به استفاده از بیهوشی ندارد.
سنگ کلیه در دوران بارداری نسبتاً شایع هستند و در اکثر موارد میتوان آن را با روشهای درمانی محتاطانه همچون نوشیدن مقدار زیادی آن، استفاده از درمانهای طبیعی و غیره درمان کرد. با این وجود، در صورتی که درد شدید بود باید برای تسکین درد به سراغ گزینههای درمانی پزشکی یا جراحی بروید. همیشه به خاطر داشته باشید که بالافاصله بعد از مشاهده علائم سنگ کلیه به پزشک مراجعه کنید تا روش درمانی مناسب برای شما پیاده شود و همچنین از بروز عوارض جلوگیری گردد.
پس از عبور سنگ کلیه
پزشک ممکن است آزمایش ادرار 24 ساعته را برای شما تجویز کند. نتایج بدست آمده از آزمایش ادرار 24 ساعته به پزشک شما کمک میکند تا روشهایی را برای پیشگیری از تشکیل سنگهای بیشتر طراحی نماید. پزشک دستورالعملهای خاصی را برایتان تجویز خواهد کرد.
در صورت بروز هر یک از موارد زیر با پزشک خود تماس بگیرید:
وجود تب
وجود مشکل در ادرار کردن
دیدن خون در ادرار
داشتن درد شدید
داشتن هرگونه سوال یا نگرانی درباره وضعیت یا مراقبتهای خود.
پیشگیری از تشکیل دوباره سنگ کلیه
اگر قبلاً به سنگ کلیه مبتلا شدهاید، چند نکته برایتان ذکر میکنیم تا به شما در پیشگیری از ساخته شدن دوباره سنگ کلیه کمک کند، از جمله:
م با پزشک درباره علت سنگ قبلی.
درخواست از پزشک برای بررسی داروهایی که مصرف میکنید و میتوانند علت تشکیل سنگ باشند. عدم قطع داروها بدون م با پزشک
دریافت کردن درمان سریع و مناسب برای عفونتهای ادراری.
اجتناب از کم شدن آب بدن. نوشیدن مایعات به مقدار کافی تا حجم ادرار را در حدود دو لیتر در روز یا بیشتر نگاه دارد. این کار با کاهش غلظت مواد شیمیایی سنگ ساز در ادرار شخص میتواند احتمال تشکیل مجدد سنگ کلیه را به نصف برساند.
اجتناب از نوشیدن چای یا قهوه به مقدار زیاد. آبمیوهها ممکن است خطر تشکیل برخی سنگها را کاهش دهند، مخصوصاً پرتقال، گریپ فروت و زغال اخته. از پزشک خود سوالاتتان را بپرسید.
کاهش مصرف نمک ریسک تشکیل سنگهای از جنس کلسیم را کاهش میدهد. در حین پخت و پز به غذا نمک نزنید و نمک پاش را نیز سر سفره نگذارید. از غذاهای کم نمک یا بدون نمک استفاده کنید.
خودداری از مصرف بیش از یک لیتر در هفته از نوشیدنیهایی که حاوی فسفریک اسید هستند، از این ماده در نوشیدنیهای گازدار همچون نوشابه و آبجو استفاده میشود.
همیشه پیش از ایجاد تغییر در رژیم غذاییتان با پزشک خود صحبت کنید.
مصرف آب معدنی مشکلی ندارد - آب معدنی نمیتواند باعث سنگ کلیه شود زیرا تنها حاوی مقدار بسیار کمی از عناصر معدنی است.

عفونت ادراری یا عفونت مثانه نوعی عفونت باکتریایی است که در مثانه ایجاد التهاب می کند و اغلب با علایمی نظیر احساس نیاز به دفع مکرر ادرار و سوزش ادراری همراه است. باکتری ها می توانند مثانه را آلوده کرده و عفونت ایجاد کنند و یا بدون آنکه علامتی ایجاد کنند در آنجا تکثیر یابند.
عفونت مثانه و کلیه چیست؟
عفونت مثانه به دو نوع عمده مطرح می شود: خانم هایی که علایمی دارند و خانم هایی که نشانه ای از عفونت ندارند، نوع پنهان (بدون علامت) آن شایع است که حدودا در 6 درصد از ن باردار رخ می دهد. نوع دیگر که به آن سیستیت (التهاب مثانه) گفته می شود یا علایمی همراه است.
علایم التهاب مثانه
احساس مداوم نیاز به دفع ادرار
احساس ناراحتی در بالای استخوان شرمگاهی (جایی که مثانه قرار دارد)
تکرر ادرار بیشتر
احساس درد همراه با دفع ادرار
عفونت کلیه
عفونت مثانه در صورت عدم درمان می تواند به عفونت کلیه منجر شود که به آن پیلونفریت نیز می گویند. عفونت کلیه همان علایمی را دارد که برای سیستیت توضیح داده شد مضاف بر تب بالا و درد پهلو (احساس درد بر یک یا هر دو کلیه). درد پهلو برای کسی که سنگ کلیه دارد نیز می تواند بروز کند. عفونت کلیه موجب بروز درد مداوم می شود در حالی که سنگ های کلیوی درد شدیدتر ولی متناوب ایجاد می کند. همچنین سنگ های کلیوی اغلب با مقدار کمی خون در ادرار همراه است.
درمان عفونت مثانه و کلیه
در صورت بروز هر نوع عفونت مثانه پزشک آن را با آنتی بیوتیک درمان می کند. در صورتی که پزشک پیلونفریت را برای شما تشخیص دهد ممکن است نیاز باشد برای چند روز در بیمارستان بستری شوید تا بتوانید آنتی بیوتیک داخل وریدی دریافت کنید. از آنجا که عفونت های کلیوی در دوران بارداری احتمال عود مجدد دارد ممکن است پزشک مایل باشد تا باقیمانده دوران بارداری یک آنتی بیوتیک روزانه نیز برای تان تجویز کند.

حاملگی با مشکلات سلامتی همراه است ولی نمی توان از کنار همه این مشکلات رد شد، زیرا تعدادی از آنها مانند عفونت کلیه به توجه فوری ، نیاز دارند. تغییرات ایجاد شده در ساختمان مجاری ادراری در طول بارداری موجب کاهش جریان ادرار می شود، که موجب عفونت باکتریایی در قسمت پایینی مجاری ادراری می شود و کم کم به سمت مثانه و سپس به یک یا هر دو کلیه نیز گسترده می شود.عفونت کلیه در دوران بارداری
چه چیزی باعث عفونت کلیه در دوران بارداری می گردد؟ علت چیست؟
عفونت کلیه که به عنوان التهاب لگنچه و کلیه نیز شناخته می شود، زمانی به وجود می آید که عفونت وارد قسمت بالایی مجاری ادراری می شود این مشکل منجر به التهاب بافت کلیه و لگن خاصره می شود. عفونت اغلب به دلیل باکتری اشریشیا کلی ایجاد می شود که از مجرای ادرار می گذرد و وارد مثانه و کلیه می شود، باکتری دیگری که می تواند باعث عفونت مجاری ادراری شود، کلبسیلا پنومونیه است. عفونت به دلیل تغییر در مجاری ادراری ،مانند بزرگ شدن کلیه یا فشرده شدن میی و مثانه، به وجود می آید.
بزرگ شدن کلیه:
غلظت بالای هورمون پروژسترون که در طول دوران بارداری ترشح می شود، باعث تاخیر در مجاری ادراری و کاهش جریان ادرار می شود و باعث انباشت آن در مثانه می گردد ، این مشکل ،باعث بزرگ شدن کلیه می شود و به باکتری ها زمان می دهد تا تکثیر شوند و عفونت ایجاد کنند.
به هم فشردگی میی و مثانه:
رحم در حال رشد به میی و مثانه فشار وارد می کند و جریان ادرار را سخت می کند همچنین ، عفونت در بدن خانم ها خیلی راحت تر از بدن آقایان منتشر می شود، زیرا مجاری ادراری آنها کوتاه تر است و به دهانه مقعد نزدیک می باشد این باعث می شود که باکتری از مدفوع موجود در مقعد ،به مجاری ادراری منتقل شود.
علائم عفونت کلیه در دوران بارداری چه هستند؟
همانطور که در ادامه این بخش از سلامت نمناک گفته شده است عفونت کلیه به دو دسته عفونت لگنچه حاد و نیمه حاد تقسیم می شود، که هر کدام علایم متفاوتی دارند.
عفونت لگنچه حاد علائم ناگهانی نشان می دهد:
سردرد
کاهش اشتها
دردهای شکمی شدید در بانوانی که بیشتر از 16 هفته از باداریشان گذشته است.
تب همراه با افزایش ناگهانی دمای بدن.
ادرار غلیظ همراه با چرک.
استفراغ.
حساسیت کلیه متاثر.
عفونت کلیه در بارداری
عفونت لگنچه نیمه حاد:
در این حالت علائم کم کم بروز می کنند.
درد قسمت پایینی کمر.
احساس ناخوشی.
درد شکمی ملایم.
تغییر نامنظم دمای بدن.
استفراغ.
عفونت لگنچه نیمه حاد می تواند سخت تشخیص داده شود، زیرا علائم کند هستند و ممکن است مانند ناراحتی های دیگری که در طول بارداری به وجود می آید ، در نظر گرفته شود چه حاد باشد و چه نیمه حاد، عفونت کلیه نمی تواند نادیده گرفته شود زیرا نتایجی در بر دارد.
مشکلات و عوارض عفونت کلیه در دوران بارداری:
اگر عفونت کلیه در دوران بارداری درمان نشود، می تواند منجر به مشکلاتی شود، مانند :
زخم کلیه :
که می تواند در آینده منجر به افزایش فشار خون و از بین رفتن کلیه شود.
مسمومیت خونی از عوارض عفونت کلیه در بارداری :
کلیه اضافات خون را تصفیه می کند و خون تصفیه شده را دوباره در بدن استفاده می کند. ولی ، عفونت کلیه به باکتری اجازه می دهد وارد رگ های خونی شود و باعث مسمومیت خونی می گردد.
زایمان زودرس و سقط جنین از عوارض عفونت کلیه در بارداری :
عفونت کلیه باعث افزایش باکتری در کیسه و مایع آمینوییک شود این مشکل می تواند باعث پارگی کیسه و زایمان زودرس شود. زایمان زودرس منجر به دنیا آمدن کودک با وزن پایین می شود. عفونت لگنچه همراه با تب بالا نوعی شدید از عفونت کلیه است که می تواند باعث سقط جنین شود ؛ اگر علائمی مانند درد شدید در کمر یا پهلو ، استفراغ و تب دارید ، سریعا با پزشک تماس بگیرید، زیرا این علائم می توانند نشان دهنده عفونت کلیه باشند.
تشخیص عفونت کلیه در دوران بارداری:
پزشک چند سوال از شما می پرسد و پرونده شما را چک می کند، تا از تاریخچه سلامتی شما مطلع شود روند یک تشخیص معمولی می تواند شامل این کارها باشد:
بررسی فیزیکی برای تشخیص عفونت کلیه:
برای این منظور پزشک به آرامی اطراف کلیه را فشار می دهد ،تا حساسیت کلیه و میزان درد در آن ناحیه را متوجه شود.
تست های آزمایشگاهی برای تشخیص عفونت کلیه در بارداری:
تست ادرار برای تشخیص چرک، خون، باکتری، گلبول های سفید و قرمز در ادرار. یک کشت ادرار تمیز می تواند به تشخیص نوع باکتری که منجر به عفونت کلیه شده است ، کمک کند.ممکن است تست خون نیز انجام شود، تا میزان عفونت مشخص شود. اسکن شکمی نیز انجام می شود تا بزرگی کلیه یا هر گونه انسداد در مجاری ادراری چک شود.
تشخیض عفونت کلیه با عکس برداری از لگنچه و کلیه :
عکس ایکس _ری کلیه است. در این نوع عکس برداری یک ماده رنگی داخل ورید تزریق می شود ، ماده رنگی در حال عبور از مجاری ادراری هر گونه انسداد یا چیز غیر معمول را نشان می دهد و آن ها را به ایکس_ری انتقال می دهد. ممکن است تکه برداری پیشنهاد داده شود تا وسعت عفونت کلیه مشخص گردد. سونوگرافی نیز معمولا انجام می شود تا گرفتگی های مجاری ادرای چک شوند اگر عفونت کلیه تشخیص داده شود ، باید در بیمارستان بستری شوید. طول مدت بستری به شدت عفونت و زمان لازم برای درمان بستگی دارد.
چگونه از عفونت کلیه در دوران بارداری جلوگیری کنید؟
مراحل زیر به شما کمک می کنند تا ریسک ابتلا به عفونت کلیه در دوران بارداری را کاهش دهید:
روزانه 8 لیوان آب بنوشید.
زیرا جریان خون را در مجاری ادراری افزایش می دهد.
جریان خون ناکافی باعث کاهش تولید ادرار می شود که منجر به عفونت باکتریایی می گردد.
رنگ ادرار زرد روشن نشان دهنده آب رسانی کافی است.
ناحیه تناسلی خود را تمیز نگه دارید، تا مانع از عفونت باکتریایی شوید.
بعد از دفع مدفوع، ناحیه را به خوبی تمیز کنید تا از انتقال باکتری از روده به مجاری ادراری جلوگیری کنید.
از استفاده از هر گونه صابون یا اسپری که باعث تحریک پوست می شود ، خودداری کنید. این می تواند باعث نفوذ باکتری های مضر شود.
از نوشیدن کافئین و الکل در طول دوران عفونت خودداری کنید.
بهداشت عمومی و رژیم غذایی سالم می تواند در جلوگیری از ابتلا به عفونت کمک کننده باشد. و همچنین می تواند به شما در مسیر بهبودی کمک کند.
غذاهای مشخصی به عنوان جنگنده با عفونت در بدن شناخته شده اند.
روش های خانگی برای درمان عفونت کلیه :
ممکن است بخواهید از این مواد غذایی استفاده کنید تا روند بهبود خود را تسریع کنید.
1- مصرف آب کران بری حالت اسیدی ادرار را افزایش می دهد که رشد باکتری را کنترل می کند و از عفونت کلیه جلوگیری می کند.
2- ماست منبع خوبی از آنتی اکسیدان است. علاوه بر این، باکتری های موجود در ماست مانع از حمله باکتری های خارجی موجود در سلول های مخاطی مجاری ادرار می شود.
3- غذاهای سرشار از ویتامین C مانند مرکبات، بروکلی، فلفل، سیب زمینی، گوجه ، کیوی و توت فرنگی مصرف کنید.
4- آب جعفری یک تمیز کننده طبیعی است که جریان ادرار را بهبود می بخشد ؛ آب جعفری به از بین بردن سموم و میکرو ارگانیسم های موجود در کلیه کمک می کند.
5- ریشه گل ختمی خاصیت ادرار آور دارد که جریان ادرار را افزایش می دهد. علاوه بر این، با میکروارگانیسم های ناخواسته می جنگد و آنتی اکسیدان آن از رادیکال های آزاد که به مجاری ادراری آسیب می زنند ، جلوگیری می کند.
6- سرکه سیب به دلیل خاصیت ضد آنتی باکتریاییش شناخته شده است و میزان pH بدن را متعادل می کند ؛ سرکه سیب مانع از عفونت باکتریایی در مجاری ادرار می شود ، سرکه سیب و عسل نیز مفید است.
7- سیر ،یک ماده ادرار آور طبیعی است که سموم و میکروارگانیسم ها را از بدن حذف می کند.
8- اکیناسه خاصیت ضد التهابی و آنتی باکتریایی دارد ؛ اکیناسه برای درمان تورم مجاری ادراری مفید است و شما را از دردِ زمان ادرار کردن رها می کند.
9- تخم کرفس خاصیت آنتی باکتریایی و ضد قارچی دارد . و باعث افزایش جریان ادرار و درنتیجه کاهش سموم می شود.
10- عفونت کلیه با دارو و مراقبت کاملا درمان پذیر است. به محض اینکه متوجه علائم عفونت کلیه شدید با پزشک تماس بگیرید و در مورد مشکلاتتان با او صحبت کنید.
حتما داروها را طبق تجویز پزشک مصرف کنید و بهداشت شخصی را رعایت کنید ، همچنین هنگام استفاده از دستشویی عمومی مراقب باشید.

در دوران بارداری همه اعضای بدن باید درست کار کنند تا جنین به سلامت رشد کند و به دنیا بیاید. برای همین هم هست که پزشکان متخصص ن و زایمان به نی که قصد بارداری دارند توصیه می کنند حتما از قبل همه آزمایشهای مربوط به سلامتی را انجام بدهند و بعد برای بارداری اقدام کنند.اما بعضی بارداریها هم هستند که بدون برنامهریزی قبلی اتفاق میافتد و البته ممکن است در بدترین زمان وضعیت سلامتی زن باردار باشد. مشکلات کلیوی و درد کلیه میتواند زن باردار را در وضعیت بد سلامتی قرار بدهد. متخصصان معتقدند بارداری با مشکلات کلیوی یکی از سختترین انواع حاملگی است.
عفونت کلیه در دوران بارداری
دکتر ناصر شخص سلیم معتقد است یک زن باردار بدون مشکلات کلیوی قبلی در این دوران ممکن است با سه خطر؛ عفونت کلیه، مسمومیت حاملگی و سنگ کلیه روبرو شود. دکتر شخص سلیم درباره عفونت ادراری که باعث عفونت کلیهها هم می شود به نی نی سایت می گوید: عفونت ادراری در ن موضوع عجیبی نیست و ممکن است حتی تا چهار بار در سال هم اتفاق بیفتد. این بیماری در نی که باردار نیستند به راحتی درمان می شود اما در ن باردار ممکن است باعث عفونت کلیه شود. عفونت کلیه میتواند سلامت جنین را به خطر بیندازد و باعث سقط جنین شود.» این متخصص درباره علایم عفونت کلیه در ن باردار می گوید:درد کلیه،تکرر ادرار، وجود خون در ادرار، احساس سوزش تب از علایم عفونت کلیه است. عفونت کلیه برای یک زن باردار خیلی خطرناک است و ممکن است با عوارض بدی هم همراه باشد. به همین دلیل زن باردار وقتی حتی یکی از علایم که گفته شد را احساس کرد حتما باید به پزشک متخصص کلیه مراجعه کند و با م پزشک متخصص ن این بیماری را درمان کنند.»
مسمومیت حاملگی یا پره اکلامپسی
دومین مشکل کلیوی که میتواند سلامت ن باردار و جنین را تهدید کند مسمومیت حاملگی یا پره اکلامپسی است. پره اکلامپسی یک اختلال خطرناک در فشار خون، کارکرد کلیه و دستگاه عصبی مرکزی است. پره اکلامسی، سندرمی است که بر اثر نقص در جاگذاری تخمک در جداره رحم بروز میکند. این مساله باعث فشار به کلیهها و در نتیجه باعث بالا رفتن فشار خون و دفع پروتئین از طریق ادرار میشود. وقتی پرفشاری خون و دفع پروتئین ازحد استاندار بالاتر برود، سلامت مادر باردار به خطر می افتد .درد کلیه، تاری دید، ورم و افزایش ناگهانی وزن، سردردهای شدید، درد بالا و جلوی شکم، درد قسمت بالا و سمت راست شکم روی کبد، فشارخون بالای 14 از مهمترین علائم و نشانههای ابتلای زن باردار به مسمومیت حاملگی است. دکتر شخص سلیم درباره مسمومیت بارداری به نی نی سایت می گوید: وقتی فشار خون زن باردار بالا میرود، کلیهها پروتئین دفع میکند و اگر این موضوع خیلی سریع بررسی و درمان نشود میتواند جان مادر را به خطر بیندازد.اگر زن بارداری علایم مسمومیت را که تشخیصش هم خیلی راحت نیست، داشت حتما باید به پزشک متخصص مراجعه کند.» پرهاکلامپسی حتما باید درمان شود . به گفته متخصصان پره اکلامپسی شدید میتواند روی سلامت شما و جنین تأثیر منفی بگذارد. سکتۀ مغزی، درست عمل نکردن کلیه و کبد، مشکلات انعقادی خون، تجمع مایعات در ریه و تشنج از عوارض پره اکلامپسی در ن باردار است. همچنین ممکن است نوزاد، زودرس یا کوچکتر از حد طبیعی یا حتی مرده به دنیا بیاید.
سنگه کلیه در بارداری
تغذیه ن باردار در پیشگیری از سنگ کلیه نقش مهمی دارد. متخصصان توصیه می کنند ن باردار برای کاهش ایجاد سنگ کلیه باید نمک را از غذایشان حذف کنند. بیشتر سنگهای کلیه کلسیمی هستند. با کاهش مصرف نمک دفع کلسیم از ادرار هم کم می شود. مصرف زیاد نمک یا سدیم باعث افزایش دفع کلیوی کلسیم میشود که تشکیل سنگ را بدتر میکند. نوشیدن آب قبل از خواب هم می تواند از به وجود آمدن سنگ کلیه جلوگیری کند. اما اگر با تمام این توصیه ها زن بارداری دچار سنگ کلیه شود چه اقداماتی باید انجام بدهد؟ دکتر شخص سلیم در این باره به نی نی سایت می گوید:محل قرارگرفتن و اندازه سنگ خیلی مهم است.ما سعی می کنیم تا جایی که می شود به سنگها دست نزنیم تا حاملگی تمام شود. اما بعضی از سنگها باعث عفونت می شوند که حتما باید درمان شوند. در این موارد پزشک متخصص کلیه با م پزشک متخصص ن و زایمان با عمل جراحی بدون بیهوشی سنگ را از کلیه خارج می کنند.» مهمترین نشانههای وجود سنگ کلیه عبارتند از درد پهلو و درد کلیه وپخش شدن درد به طرف پایین و کشاله ران و دستگاه تناسلی، احساس تهوع، سوزش ادرار و ادرار خونی است که ن باردار باید آن را جدی بگیرند و سریع به پزشک مراجعه کنند. اولین اقدام تشخیصی سنگ کلیه انجام سونوگرافی است. با سونوگرافی میتوان سنگ داخل کلیه را مشاهده کرد. اما درصورت قرارگرفتن سنگ در حالب ممکن است نتوان با این روش محل دقیق سنگ را مشخص کرد.
سنگ حالب و بارداری
وقتی سنگ کلیه در لوله حالب گیر میافتد به صورت دردهای شدید خودش را نشان میدهد که با دردهای زایمان اشتباه میشود. دکتر شخص سلیم می گوید: رحم ن باردار وقتی بزرگ می شود روی کلیهها فشار وارد می کند. یکی از شایعترین دلیل انسداد حالب حرکت سنگ از کلیه و گیرافتادن آن در لوله حالب است. حرکت سنگ به طرف حالب با درد شدیدی همراه است. گیر کردن سنگ در حالب با این نشانهها همراه است؛ درد شدید ناگهانی که به صورت موجی میآید. تهوع، استفراغ، رنگ پریدگی، خون در ادرار، تغییر رنگ ادرار از نشانههای گیر افتادن سنگ در لوله حالب است. برای تشخیص دقیقتر باید از سی تی اسکن استفاده و سونوگرافی کمک گرفت. برای ن باردار از سی تی اسکن نمیتوانیم استفاده کنیم چون اشعههای آن برای جنین خطرناک است و تنها راه ما استفاده از سونوگرافی است. سنگ حالب اگر خود به خود دفع شود که اتفاق خوبی است اما اگر دفع نشد باید از طریق آندوسکوپی به درمان آن کمک کنیم.»

دو داروی جدید برای درمان سرطان کلیه
کارشناسان کنگره سرطان اروپا معتقدند شناسایی دو روش درمانی جدید برای سرطان پیشرفته کلیه میتواند روند درمان این بیماری را متحول کند.
به گفته کارشناسان، دو داروی جدید میتوانند شیوه موثری برای درمان نوع پیشرفته سرطان کلیه که به سختی درمان میشود و نیز کمکی برای افزایش طول عمر مبتلایان به آن باشند.یکی از این داروها، به اصطلاح ترمزهای سیستم ایمنی را برداشته و داروی دیگر سیگنالهای رشد را در تومور سرطانی متوقف میکند. سرطان کلیه هشتمین سرطان شایع در انگلیس است که با گسترش تومور به بخشهای دیگر بدن از هر 10 نفر تنها یک مورد پنج سال پس از تشخیص بیماری زنده میماند.
در اولین آزمایش از داروی ایمنی درمانی نیوولوماب» استفاده شد. این دارو مانع از آن شد که سرطان، سیستم ایمنی را متوقف سازد و در درمان سرطانهای پوست و ریه موثر بوده است. در این آزمایش که روی 821 بیمار انجام گرفت، مشاهده شد که میانگین افزایش طول عمر بیماران از حدود 19 ماه در روش استاندارد به 25 ماه در این روش بیشتر شده است.در آزمایش دوم داروی کابوزانتینیب» روی 658 بیمار مورد بررسی قرار گرفت که با دو برابر کردن طول عمر مبتلایان، این مدت را از حدود سه ماه به هفت ماه افزایش داد. در حقیقت بیمارانی که داروی کابوزانتینیب دریافت میکنند نسبت به روش استاندارد طول عمر بیشتری خواهند داشت.
به گزارش شبکه خبری بی بی سی، دکتر آلان وورسلی» از مرکز تحقیقات سرطان انگلیس گفت: سرطان پیشرفته کلیه سخت درمان میشود که نتایج به دست آمده از آزمایش روی این دو دارو نشان میدهد داروهای فوق موثرتر بوده و با عوارض جانبی کمتری همراه هستند.
دکتر عبدا… فضل علیزاده با اشاره به اینکه بیشتر تومورهای کلیه در مراحل پیشرفته تشخیص داده می شوند، خاطر نشان ساخت: در چنین مواردی درمان های رایج چندان مثمر ثمر نیست، ولی در چند سال اخیر و با گشوده شدن افق های جدید در درمان این بیماری، امید بیشتر در بیماران مبتلا به سرطان کلیه برای افزایش کیفیت زندگی ایجاد شده است.
سرطان کلیه در مردان شایع تر از ن بوده و هنوز دلیل مشخصی برای ابتلا به آن شناسایی نشده است. وی از کاربرد قرص های مسکن فناستین” که در سابق کاربرد بیشتری داشت به عنوان یکی از عوامل زمینه ساز ابتلا به سرطان کلیه نام برد. رییس کنگره سرطان های کلیه گفت: سرطان کلیه با علایم خاص همچون درد و احساس توده در پهلو و در برخی مواقع به صورت مشاهده خون در ادرار بروز می یابد و ضروری است افراد به محض مشاهده این علایم حتما به پزشک مراجعه کنند. سمینار یک روزه سرطان کلیه از سوی انجمن سرطان ایران و با حمایت شرکت دارویی فایزر 31 تیر ماه امسال در هتل پارسیان اوین برگزار می شود. دکتر فضل علی زاده یادآور شد: بررسی گستردگی و شیوع سرطانهای کلیه در کشور، نحوه برخورد با بیماران مبتلا به سرطان کلیه و آخرین دستاوردهای علمی در تشخیص، جراحی، رادیوتراپی و درمانهای دارویی (شیمی درمانی، ایمونوتراپی و …) در این سمینار مورد بحث و بررسی قرار خواهد گرفت.

غدد فوق کلیه یا آدرنال ارگان های کوچکی بر روی کلیه ها هستند که شامل یک بخش قشرى یا بیرونى و یک بخش مرکزى هستند. بخش قشرى یا بیرونى هورمون تولید می کنند.
سه هورمون اصلی غدد آدرنال یا فوق کلیه شامل موارد زیر است:
آلدسترون: وظیفه این هورمون کنترل آب و نمک می باشد.
کورتیزول: این هورمون باعث کنترل مصرف قند و چربی بدن برای تبدیل شدن به انرژی می شود. و همچنین باعث کنترل استرس می شود.
هورمونهاى جنسى: این هورمونها هم در مردان و هم در ن تولید می شود و و وظیفه تکامل جنسى را بهعهده دارند.
اختلالات غدد فوقکلیوى عمدتا مربوط به تولید اضافى یا کم این هورمونها ویا ایجاد تومور در این ارگانها است.
اختلالات غدد فوقکلیوى:
تولید اضافى هورمون غدد فوقکلیوى که شامل هایپر آلدوسترونیسم اولیه و سندرم کوشینگ می باشد.
تولید کم هورمون غدد فوقکلیوى که شامل بیماری آدیسون، کریز آدرنال یا بحران آدرنال، هایپرپلازی مادرزادی آدرنال می باشد.
ایجاد تومور در غدد فوقکلیوى که شامل فئوکروموسیتوما و سرطان غده فوق کلیه می باشد.
۱) هایپرآلدسترونیسم اولیه چیست؟
آلدسترون یکی از هورمون هایی است که توسط غدد آدرنال یا فوق کلیه تولید می شود غدد آدرنال ارگان های کوچکی بر روی کلیه ها هستند و این غدد هورمون های زیادی را تولید می کنند. سه هورمون اصلی غدد آدرنال یا فوق کلیه شامل موارد زیر است:
آلدسترون: وظیفه این هورمون کنترل آب و نمک می باشد.
کورتیزول: این هورمون باعث کنترل مصرف قند و چربی بدن برای تبدیل شدن به انرژی می شود. و همچنین باعث کنترل استرس می شود.
آندروژن: آندروژن یا هورمون مردانه که هم در مردان و هم در ن تولید می شود.
آلدسترون وظیفه ی کنترل فشار خون را با واسطه ی تنظیم آب و الکترولیت هایی مثل سدیم و پتاسیم خون بر عهده دارد. در هایپرآلدسترونیسم اولیه، غده ی آدرنال، تولید بیش از حد آلدسترون دارد و همین موضوع منجر به افزایش سطح سدیم خون و کاهش سطح پتاسیم خون می شود.
۲) علل هایپرآلدسترونیسم اولیه چیست؟
هایپرپلازی دو طرفه آدرنال و تومور غده ی آدرنال از دو علت شایع هایپر آلدوسترونیسم اولیه هستند و علل کمتر شایع آن شامل : کارسینوما آدنوکورتیکال یک طرفه / هاپیرپلازی یک طرفه ی آدرنال و هایپر آلدوسترونیسم خانوادگی
۳)علایم هایپرآلدسترونیسم چیست؟
علایم آن، افزایش فشار خون، افت پتاسیم خون، ضخیم شدن عضله قلب و ضعف عضلانی می باشد.
۴) درمان هایپرآلدسترونیسم چیست؟
درمان هایپر آلدوسترونیسم اولیه بستگی به علت بوجود آمدن این بیماری دارد. در صورت وجود توده ای که باعث افزایش سطح آلدوسترون شده باشد درمان جراحی است در غیر این صورت درمان با داروهای مهارکننده آلدوسترون یا سایر داروهای ضدفشار خون است.
۱) سندرم کوشینگ چیست؟
سندرم کوشینگ بیماری است که با مشکلات متفاوتی خود را نشان می دهد مانند افزایش وزن، ضعف عضلانی، نازک شدن پوست و افزایش فشار خون.سندرم کوشینگ وقتی رخ می دهد که یک فرد مقدار زیادی از هورمون کورتیزول در بدن داشته باشد. کورتیزول در مقدار نرمال به بدن کمک می کند که طبیعی کار کند ولی در مقادیر زیاد باعث بیماری می شود. کورتیزول در غدد فوق کلیه ساخته می شود غدد آدرنال ارگان های کوچکی بر روی کلیه ها هستند. غدد آدرنال طبیعی وقتی از غده هیپوفیز دستور تولید کورتیزول را دریافت کرد شروع به ساخت کورتیزول می کنند. غده هیپوفیز یک ارگان کوچک است که در قسمت زیرین مغز قرار گرفته است و دستور تولید کورتیزول را می دهد.
۲) علل ایجاد سندرم کوشینگ چیست؟
علل ایجاد سندرم کوشینگ شامل :
مصرف داروهای استروئیدهایی که شبیه کورتیزول هستند. بعضی از افراد از این داروها جهت درمان بیماریهای مانند آسم و آرتریت روماتوئید استفاده می کنند. بعضی از افراد هم از این داروها سوء استفاده می کنند.
وجود بافت غیرطبیعی در غده هیپوفیز یا قسمتی از بدن که دستور تولید مقادیر زیاد کورتیزول را صادر می کند.
وجود مشکلی در غدد آدرنال که منجر به تولید مقدار زیادی کورتیزول می شود.
۳) علایم بیماری کوشینگ چیست؟
افزایش وزن
چاقی مرکزی
نازک شدن پوست
کبود شدن آسان پوست
وجود خطوط ارغوانی در شکم و اندام ها
اختلال قاعدگی در ن
افزایش مو در صورت در ن
آکنه و پوست چرب
ضعف عضلانی
پوکی استخوان و شکستن آسان استخوان ها
افزایش قند خون
افزایش فشار خون
تغییر در خلق فرد مانند افسردگی، عصبانی بودن، نگران بودن
مبتلا شدن آسان به عفونتها
ه شدن خون در سیاهرگها در پاها
۴) آیا روش آزمایشگاهی برای تشخیص سندرم کوشینگ وجود دارد؟
بله، روش های مختلفی وجود دارد. پزشک سطح کورتیزول را در خون، ادرار، بزاق چک می کند. اگر سطح کورتیزول بالا باشد. پزشک اقدامات تشخیص بیشتری مانند انجام MRI و یا CT اسکن از هیپوفیز، آدرنال یا سایر قسمتهای بدن انجام خواهد داد.
۵) درمان سندرم کوشینگ چگونه است؟
درمان سندرم کوشینگ بستگی به علت آن دارد. اگر ایجاد علایم به خاطر مصرف داروهای استروئیدی شبیه کورتیزول است باید مقدار مصرف داروها کاهش یابد. اگر سندرم کوشینگ به علت مصرف دارهای استروئیدی نباشد. درمان شامل:
جراحی و برداشتن قسمت غیرطبیعی که باعث تولید مقدار زیادی کورتیزول می شود.
رادیوتراپی که باعث کشته شدن سلولهای غیرطبیعی می شود.
مصرف داروها زیر نظر پزشک که می توانند تولید کورتیزول از آدرنال ها را مهار کنند.
۱) بیماری آدیسون چیست ؟
بیماری آدیسون وقتی رخ می دهد که غده آدرنال به خوبی کار نکنند. غدد آدرنال ارگان های کوچکی هستند که در قسمت فوقانی هر کلیه قرار گرفته اند به طور نرمال، غدد آدرنال موادی ترشح می کنند که به آن هورمون های آدرنال می گویند. سه هورمون اصلی غدد آدرنال یا فوق کلیه شامل موارد زیر است:
آلدسترون : وظیفه این هورمون کنترل آب و نمک و کمک به داشتن فشار خون نرمال می باشد.
کورتیزول : این هورمون باعث کنترل مصرف قند و چربی بدن برای تبدیل شدن به انرژی می شود. و همچنین باعث کنترل استرس می شود به داشتن فشار خون نرمال کمک می کند.
آندروژن : آندروژن یا هورمون مردانه که هم در مردان و هم در ن تولید می شود.
در بیماری آدیسون، غدد آدرنال به خوبی کار نمی کنند و به اندازه کافی هورمون نمی سازد و باعث ایجاد علایم می شود.
۲) علایم بیماری آدیسون چیست؟
علایم بیماری آدیسون شامل :
احساس خستگی و ضعف
کاهش وزن و از دست رفتن اشتها
تیره شدن پوست
تهوع و استفراغ و دل درد
احساس سبک شدن سر یا سیاهی رفتن چشم ها هنگام برخاستن و ایستادن
درد عضله و مفصل
ولع خوردن غذاهای شور
از دست رفتن موهای ناحیه زیر بغل و شرمگاهی در ن
تب و ضعف عضلانی
گیجی و شوک
۳) آیا روش آزمایشگاهی برای تشخیص بیماری آدیسون وجود دارد؟
بله ، روشهای مختلفی وجود دارد. پزشک با چک سطح کورتیزول خون شما می تواند وجود بیماری آدیسون را بررسی کند. در بیماری آدیسون، غدد آدرنال نمی توانند به اندازه کافی کورتیزول ترشح کنند.
۴) بیماری آدیسون چگونه درمان می شود؟
بیماری آدیسون با مصرف داروهای هورمونی که دیگر بدن قادر به ساخت آنها نیست درمان می شود. بیماران باید هر روز تا آخر عمر این داروها را استفاده کنند.
این مسئله حائز اهمیت است که اگر بیمار در حین مصرف دارو مشکل یا علائم جدیدی پیدا کرد با پزشک خود م کند.
۵) اگر فرد مبتلا به آدیسون بیمار شود یا تصمیم به جراحی داشته باشد چه کار باید انجام دهد؟
در این حالت حتماً باید با پزشک خود م کند مثلاً اگر فرد مبتلا به آدیسون تهوع، استفراغ دارد و نمی تواند داروهایش را بخورد حتماً باید با پزشک خود م کند. در موقع انجام جراحی یا هنگام بیماری بدن به مقدار بیشتری از هورمون های آدرنال نیاز دارد. پزشک به شما خواهد گفت که چقدر و تا چه زمانی باید داروهای خود را افزایش دهید.
۶) آیا خانم مبتلا به آدیسون می تواند باردار شود؟
اگر خانمی قصد بارداری دارد باید قبل ازآن با پزشک خود م کند اکثر ن مبتلا به آدیسون می توانند باردار شوند. ولی در تمام مدت بارداری باید تحت نظر پزشک باشند. پزشک ممکن است مقدار داروها را در طی بارداری تغییر دهد.
۷) بحران آدرنال یا کریز آدرنال چیست؟
کریز آدرنال یک مشکل تهدید کننده حیات است. وقتی در یک فرد مبتلا به آدیسون علایم بیماری شدید شود و بدن تحت فشار باشد مثل مبتلا شدن به بیماری عفونی یا هنگام ضربه و تروما به فرد، بحران آدرنال یا کریز آدرنال رخ می دهد و علایم آن شامل تب، درد ، گیجی ، افت فشار و شوک می باشد. و نیاز به درمان اورژانسی دارد.
۸) زندگی یک فرد مبتلا به آدیسون چگونه خواهد بود؟
اکثر بیماران مبتلا به آدیسون زندگی نرمال خواهند داشت ولی توجه به نکات زیر ضروری است.
به نکات آموزشی که پزشک در مورد داروها و نحوه مصرف می گوید دقت کند.
داروهای مصرفی را همیشه با خود همراه داشته باشد بالخص اگر در منطقه ای هستند که از بیمارستان دور است.
در مورد علایم بحران یا کریز آدرنال اطلاعات کافی داشته باشد.
همیشه با خود کارت اطلاعات پزشکی را که اسم بیماری و درمان حالت کریز آدرنال در آن هست را با خود داشته باشد.
۱) کریز آدرنال چیست؟
کریز یا بحران آدرنال یکی از مشکلات جدی در پزشکی می باشد که در صورت عدم درمان منجر به مرگ فرد می شود. غدد آدرنال به صورت دوطرفه در بالای کلیه ها قرار گرفته اند این دو غده، هورمون های زیادی را تولید می کنند که برای عملکرد صحیح بدن ضروری هستند. دو نوع از این هورمون ها اهمیت ویژه ای دارند.
الف) هورمون کورتیزول، این هورمون باعث کنترل چگونگی استفاده ی بدن از قند می شود و علاوه بر آن باعث تنظیم پاسخ های بدن نسبت به استرس ها می شود.
ب ) آلدسترون، این هورمون منجر به کنترل سطح مایع و نمک های بدن می شود.
کریز آدرنال هنگامی رخ می دهد که غدد آدرنال قادر به تولید کافی کورتیزول یا کورتیزول و آلدسترون در مواجهه با استرس نمی باشد. اگر این دو هورمون به میزان کافی در بدن وجود نداشته باشد منجر به شوک می شود چرا که کاهش این دو هورمون منجر به افت فشار تا محدوده خطرناک می شود و سرانجام باعث بیهوشی فرد می گردد.
۲) علایم کریز یا بحران آدرنال چیست؟
تهوع و استفراغ
درد شکم
احساس ضعف
تب
گیجی
غش کردن
افت فشار خون
۳)علل کریز یا بحران آدرنال چیست؟
کریز آدرنال معمولاً در افرادی ایجاد می شود که یک بیماری زمینه ای دارند که منجر به تحت تاثیر قرار دادن عملکرد غدد آدرنال شده است و غده آدرنال نمی تواند به اندازه کافی هورمون ترشح کند و نارسا است افراد مبتلا به نارسایی آدرنال در شرایط استرس مانند جراحی، بیمار شدن، تصادف و استرس های روحی اگر هورمون به اندازه کافی دریافت نکنند وارد کریز آدرنال می شوند.
کریز آدرنال می تواند همچنین در افرادی رخ بدهد که به طور طولانی مدت، دوز بالایی از استروئیدها (کورتون) را مصرف کرده و ناگهانی قطع می کنند.
۴) آیا آزمایشی نیازهست؟
بله ، در صورتی که به کریز آدرنال شک شود باید سطح هورمون ها و قند خون و الکترولیت های بدن چک شود.
۵) کریز یا بحران آدرنال چگونه درمان می شود؟
درمان می بایستی در مراکز بیمارستانی انجام شود و برای شروع درمان نیاز به گرفتن رگ خوب می باشد تا از طریق آن دو چیز مهم برای بدن جبران شود:
جبران آب و الکترولیت (نمک) از دست رفته
جایگزینی هورمون های آدرنال
بعد از اینکه علایم حیاتی و حال عمومی بیمار مناسب شد می بایست علت کریز آدرنال معلوم شود و بیمار از نظر احتمال وجود عفونت و یا سایر علل که باعث کریز آدرنال شود بررسی شود.
۶) آیا کریز یا بحران آدرنال قابل پیشگیری است؟
بله، در صورتی که مشکلی در عملکرد آدرنال وجود داشته باشد با تجویز هورمون های جایگزینی می توان از بروز کریز آدرنال جلوگیری کرد.بیماران می بایست به صورت روزانه این هورمون ها را دریافت کنند و این نکته بسیار حائز اهمیت است که اگر تغییری در علایم بیمار ایجاد شود حتماً به پزشک خود اطلاع دهد.همچنین می بایست از پزشک خود بخواهید که علائم اورژانسی را توضیح دهد و در صورت ابتلای شما به این علائم، باید سریعاً داروهای خود را مصرف کرده و سپس با ۱۱۵ تماس بگیرید.بیمار مبتلا به نارسایی آدرنال، باید همیشه کارت اطلاعات پزشکی را که اسم بیماری و درمان حالت کریز آدرنال در آن هست را با خود داشته باشد.
بیمار مبتلا به نارسایی آدرنال، هیچگاه نباید بدون هماهنگی با پزشک خود، داروهای مصرفی را قطع یا تغییر مقدار دهد. در صورت واقع شدن در شرایط استرس، بیماری، تصادف عفونت و غیره با راهنمایی پزشک خود، نیاز به میزان بیشتری دارد تا بتواند شرایط استرس زا را تحمل کند.
۱) هایپرپلازی مادرزادی آدرنال چیست؟
هایپرپلازی مادرزادی آدرنال یا CAH( Congenital Adrenal Hyperplasia ) یک بیماری ژنتیکی می باشد که منجر به اختلال در عملکرد غدد آدرنال یا فوق کلیه می شود (غدد آدرنال وظیفه تولید هورمون های زیادی را دارند).
بیماری هایپرپلازی مادرزادی آدرنال چندین فرم مختلف دارد که در این متن به شایع ترین نوع آن یعنی نوع کلاسیک پرداخته می شود. در CAH، سه هورمون اصلی غدد آدرنال یا فوق کلیه تحت تاثیر قرار می گیرند.
آلدسترون : وظیفه این هورمون کنترل آب و نمک می باشد و بیماران مبتلا به CAH فرم کلاسیک میزان آلدسترون در خونشان کاهش می یابد.
کورتیزول : این هورمون باعث کنترل مصرف قند و چربی بدن برای تبدیل شدن به انرژی می شود. و همچنین باعث کنترل استرس می شود. که در CAH این هورمون هم کم می شود.
آندروژن : آندروژن یا هورمون مردانه که یکی از مهمترین زیر گروه آنان، تستوسترون می باشد. در افراد CAH میزان ، تستوسترون افزایش می یابد (تستوسترون هم در مردان و هم در ن تولید می شود.)
۲) علایم CAH چیست؟
علایم CAH به دو فاکتور وابسته است : ۱- شدت بیماری ۲- جنس فرد مبتلا
نوزادان با CAH شدید به اندازه ی کافی آلدسترون یا کورتیزول ندارند و همین موضوع منجر به ایجاد کریز آدرنال در نوزاد می شود که منجر به بدحال شدن او می شود. نوزاد مبتلا به کریز آدرنال فشار خون و سطح قند خون پایین دارد.
نوزادان دختر با CAH مشکلات دیگری دارند. دستگاه تناسلی آنان شبیه پسران می شود. و این به خاطر تولید بیش از حد هورمون های مردانه در بدن آنان است.
در نوزادان پسر مبتلا به CAH اگر درمان نشوند می تواند منجر به بلوغ زودرس شود و می تواند در هر دو جنس منجر به کوتاهی قد شود چون توقف رشد در آنان زود صورت می گیرد.
۳) درمان CAH چگونه است؟
درمان اصلی CAH شامل جایگزینی هورمون هایی می باشد که در CAH کم تولید می شود.
استروئید، که جایگزینی برای هورمون کورتیزول می باشد.
فلووروکورتیزون، جایگزینی برای هورمون آلدسترون می باشد که باعث حفظ فشار خون نرمال وتعادل آب و نمک می شود. نکته ی حائز اهمیت بر تجویز این داروها، مقدار آنان می باشد که باعث رشد نرمال در بچه و بلوغ به هنگام شود.
برخی از کودکان با CAH نیاز به دریافت قرص های نمک یا خوردن نمک بیشتری دارند که به مرور زمان و با بزرگتر شدن آنان براساس نظر پزشک می توان آنان را حذف کرد.
۴) در مورد شکل غیرعادی دستگاه تناسلی نوزاد دختر چه کاری می توان کرد؟
یکی از راهکارهای ارائه شده برای ایجاد دستگاه تناسلی دخترانه در نوزادان دختر مبتلا به CAH که ظاهر دستگاه تناسلی شان بیشتر شبیه پسران است، جراحی است اما جراحی همیشه نیاز نمی باشد. اگر دختران دستگاه تناسلی غیرنرمال دارند می بایست با تیم متخصص در درمان CAH صحبت کنید. آنان راه حل های موجود را به شما خواهند گفت مثل جراحی کردن. اگر تمایلی به جراحی نباشد می توان سایر درمان ها را زیرنظر متخصصین دنبال کرد. اما به یاد داشته باشید که دختر شما از نظر ژنتیکی و اندام های داخل بدنی اش سالم است و شبیه سایر دختران سالم می باشد و مثل سایر دخترها می تواند بعد از بلوغ باردار شود.
۵) آیا احتمال وضوع مشکلاتی جدی برای مبتلایان به CAH هست؟
بله، این افراد احتمال دارد دچار کریز آدرنال شوند که جز اورژانس ها محسوب می شود و احتمال وقوع آن در موارد زیر بیشتر است.
وقتی کودک بیمار است خصوصاً تهوع و استفراغ یا تب و عفونت داشته باشد.
اگر داروهایش را قطع کند
اگر هرگونه عمل جراحی داشته باشد.
در مورد اقداماتی که در این سه موقعیت برای کودکتان باید انجام دهید پزشک توضیح کافی را می دهد اما به یاد داشته باشید در مواردی مثل تهوع، استفراغ، تب و عفونت و. لازم است دوز بالاتری از دارو به بیمار داده شود. و گاهی لازم می شود که کودک را سریعاً به اورژانس رساند و انجام این اقدامات می تواند در جلوگیری از ایجاد کریز آدرنال موثر باشد.
کریز آدرنال یک اورژانس محسوب می شود و علایم آن ناگهانی است و شامل تهوع و استفراغ، کاهش اشتها، درد شکم، تب، گیجی، ضعف وغش کردن می باشد.
۱) فئوکروموسیتوما چیست ؟
فئوکروموسیتوما یک تومور نادر است. که عموماً در داخل غده آدرنال ایجاد می شوند. غدد آدرنال ارگان های کوچکی بر روی کلیه ها هستند. این بیماری منجر می شود که هورمون آدرنالین بیش از حد تولید شود که این افزایش در سطح هورمون آدرنالین، علایمی را مثل افزایش فشار خون، افزایش ضربان قلب،تعریق و سردرد به همراه دارد. برخی از مردم به مجموعه ی این علایم اصطلاحاً spell یا حمله می گویند.فئوکروموسیتوما معمولاً در بزرگسالان رخ می دهد اما در کودکان هم وجود دارد. افراد با برخی بیماری ها مثل ون هیپل لیندا و یا نئوپلاست های متعدد غددی احتمال بیشتری برای ابتلاء به فئوکروموسیتوما دارند.
فئوکروموسیتوما یک رویداد جدی است و می تواند باعث آسیب قلب و حتی مرگ شود.
۲) علایم فئوکروموسیتوما چیست؟
علایم در افراد مختلف و حتی در بزرگسالان و کودکان با یکدیگر متفاوت است. اما علایم شایع، شامل موارد زیر است :
سردرد (طولانی یا کوتاه مدت، شدید یا خفیف)
تعریق
افزایش ضربان قلب
افزایش فشار خون
لرزش
رنگ پریدگی
کوتاهی نفس ها
برخی از مبتلایان علامتی ندارند و بعضی از آنان در حین انجام اعمال جراحی با افزایش شدید فشار خون متوجه احتمال وجود فئوکروموسیتوما می شوند.
اکثر بیماران مبتلا به فئوکروموسیتوما فشار خون های خیلی بالایی دارند که می تواند خطرناک باشد. فشار خون در این افراد با تغییر موقعیت و یا سایر علل می تواند بالا یا پایین برود.
۳) چه آزمایشاتی برای تشخیص فئوکروموسیتوما لازم است؟
سطح هورمون در آزمایش خون و ادرار اندازه گیری می شود.
قبل از انجام آزمایشات، بیمار می بایست به پرستار یا پزشک خود در مورد کل داروهایی که تاکنون خودش مصرف کرده یا پزشک تجویز کرده است توضیح بدهد و قبل از انجام آزمایشات امکان دارد نیاز به قطع آنان (داروها)باشد چون برخی از داروها می توانند نتایج آزمایشات را تحت تاثیر قرار بدهند. اگر آزمایش خون و ادرار شواهدی از احتمال وجود فئوکروموسیتوما داشت در قدم بعدی می بایست از غدد آدرنال CT یا MRI گرفته شود. و اگر در آنان شواهدی به نفع فئوکروموسیتوما نبود می توان از سایرروش های عکس برداری استفاده کرد.
۴) فئوکروموسیتوما چگونه درمان می شود؟
فئوکروموسیتوما می بایست جراحی شود و از دو هفته قبل از جراحی پزشک داروهایی تجویز می کند که فشار خون و ضربان قلب بیمار را تحت کنترل خود قرار بدهد و این کار منجر به جلوگیری از مشکلات احتمالی حین عمل می شود.
فئوکروموسیتوما معمولاً رفتار سرطانی ندارد اما در هر صورت می بایست جراح تا جای ممکن آن را خارج کند و همچنین می توان برای درمان موارد بدخیم از اشعه درمانی، شیمی درمانی و استفاه کرد. اکثر مبتلایان به فئوکروموسیتوما بعد عمل جراحی بهبودی می یابند اما احتمال عود آن هم وجود دارد. به همین علت پیگیری بیمار بعد از عمل جراحی حائز اهمیت می باشد.
۵) اگر فرد مبتلا به فئوکروموسیتوما باردار باشد چه اتفاقی رخ می دهد؟
اگر فرد باردار باشد می بایست توسط پزشک تحت نظر باشد و داروهایش را برای کنترل علایم مصرف کند و اگر سن بارداری اش زیر۲۴ هفته باشد می تواند کاندید عمل جراحی برای خارج کردن فئوکروموسیتوما بشود.
و اگر سن بارداری اش بعد از ۲۴ هفته باشد و جنین در حدی باشد که بتواند در محیط خارج رحم زنده بماند. براساس صلاحدید پزشک بیمار می تواند به طور همزمان تحت سزارین و خارج کردن فئوکروموسیتوما قرار بگیرد.
اگر فرد باردار به فئوکروموسیتوما مبتلا است انجام سزارین بر زایمان طبیعی ارجح است.
کارسینوم آدرنال (سرطان غده فوق کلیه)
۱) سرطان غده فوق کلیه چیست؟
سرطان غده فوق کلیه وقتی رخ می دهد که سلولهای نرمال غدد فوق کلیه به سلولهای غیرطبیعی تغییر یابند و رشد آنها کنترل شده نباشد. غدد فوق کلیه در قسمت فوقانی کلیه ها قرار گرفته اند و هورمون های متفاوتی تولید می کنند.
۲) علایم سرطان غده فوق کلیه چیست؟
گاهی سرطان های غده فوق کلیه هورمون تولید می کند و باعث علایمی مانند افزایش وزن، ضعف عضلانی، افزایش فشار خون و افزایش قند خون می شوند. در ن می تواند باعث ایجاد رشد مو به فرم مردانه و اختلال قاعدگی شود. بعضی از علایم سرطان غده فوق کلیه ارتباطی با تولید هورمون ندارد مانند درد پهلوها، کاهش وزن و از دست دادن اشتها. البته بعضی از افراد مبتلا به سرطان غده فوق کلیه ممکن است علامت نداشته باشند و به صورت تصادفی در سونوگرافی یا سایر روش های تصویربرداری از شکم کشف شوند.
۳) راه تشخیص سرطان غده فوق کلیه چیست؟
سطح هورمون ها در خون و ادرار اندازه گیری می شود و یک روش تصویربرداری مثل CT اسکن یا MRI از شکم انجام می شود که باعث تشخیص می شود.
۴) سرطان غده فوق کلیه چگونه درمان می شود؟
اکثر بیماران مبتلا به سرطان غده فوق کلیه جراحی می شوند و غده مبتلا خارج می شود. بعد از جراحی ممکن است اقدامات دیگری مانند شیمی درمانی (کموتراپی) و یا رادیوتراپی انجام شود. در شیمی درمانی از داروهایی استفاده می شود که سلولهای سرطانی را می کشد یا مانع رشد آنها می شود. داروی شیمی درمانی که اغلب در سرطان غده فوق کلیه استفاده می شود. میتوتان است.
۵) بعد از شروع درمان، چه اقداماتی لازم است؟
فرد مبتلا باید از نظر عود احتمالی بیماری تحت نظر باشد و به صورت دوره ای تحت معاینه، آزمایش و تست های تصویربرداری قرار گیرد. در صورت بوجود آمدن دوباره علایم، بیمار حتماً باید با پزشک معالج م کند.

سرطان کلیه تومور ویلمز سرطان نادر کلیه است که در درجه اول کودکان را تحت تاثیر قرار می دهد. این تومور با نام فیبروبلاستوما نیز شناخته می شود که یکی از رایج ترین سرطان های کلیه در کودکان است.تومور ویلمز اغلب کودکان 3 تا 4 سال را تحت تاثیر قرار می دهد و کمتر کودکان 5 سال به بالا را درگیر می کند. این توموراغلب یکی از کلیه ها را درگیر می کند اما گاهی ممکن است در یک زمان هردو را تحت تاثیر قرار دهد.
پیشگیری و درمان قطعی از سرطان ویلمز با پیشرفت علم
در طول سال ها ،تشخیص و درمان تومور ویلمز تا حد زیادی پیشرفت داشته است و شیوه های درمان برای کودکان مبتلا به این بیماری بهبود یافته است. با درمان مناسب آینده ی کودکان مبتلا به تومور ویلمز بسیار خوب است.
تومور ویلمز
تومور کلیه در کودکانتومور ویلمز یکی از رایج ترین سرطان ها در کودکان است که اول کلیه ها را درگیر می کند.از 10 سرطان کلیه در کودکان 9 عدد آن مربوط به تومور ویلمز است.بیشتر تومورهای ویلمز یک طرفه هستند ،این بدان معناست که تنها روی یکی از کلیه ها اثر می گذارند. اغلب تنها یک تومور است اما در 5 تا 10% کودکان بیش از یک تومور در کلیه یافت می شود.حدود 5 % کودکان دارای تومور دو طرفه هستند.(تومور در هر دو کلیه شان وجود دارد)قبل از اینکه متوجه شوند توموری وجود دارد، تومور شروع به بزرگ شدن میکند.متوسط تومور ویلمز تازه یافت شده بزرگتر از کلیه است که بدلیل شروع فعالیت آن در کلیه است.اکثرا تومور ویلمز قبل از اینکه در دیگر اندام ها گسترش (متاستاز)پیدا کند، تشخیص داده می شود.اگر پزشکی با معاینه بدنی و ویژگی های ظاهری عقیده داشته باشد که کودکی به سرطانی مانند ویلمز مبتلا است،نمی توان از این موضوع اطمینان حاصل کرد تا زمانیکه قسمتی از تومور به عنوان نمونه در آزمایشگاه بررسی شود.
انواع تومور ویلمز
تومورهای ویلمز بر اساس اینکه در زیر میکروسکوپ چه شکلی هستند (از لحاظ بافت شناسی) به دو گروه اصلی تقسیم بندی می شوند.
بافت شناسی مطلوب
اگر چه سلول های سرطان در این تومورها به نظر کاملا طبیعی نمی رسند اما آناپلاسیا (در پاراگراف بعدی بخوانید) نیز در آن ها مشاهده نمی شود. از 10 مورد تومور ویلمز بیشتر از 9 عدد آن از نظر بافت شناسی مطلوب هستند. شانس درمان کودکان مبتلا به این تومور بالا می باشد.
بافت شناسی نامطلوب(تومور ویلمز آناپلاستیک)
در این تومورها ، شکل سلول های سرطانی متفاوت است و هسته (قسمت مرکزی که شامل DNA است) سلول ها تمایل دارند که بسیار بزرگ و غیر طبیعی باشند،که به این حالت آناپلاسیا گفته می شود. هر چقدر آناپلاسیا بیشتر باشد، تومور سخت تر درمان می شود.
علت ها
علت بوجود آمدن تومور ویلمز مشخص نیست اما در مواردی نادر وراثت نقش دارد.سرطان زمانی شروع می شود که خطا در DNA سلول ها ایجاد گردد.این خطاها به سلول ها اجازه ی رشد و تقسیم غیر قابل کنترل می دهد و تا زمانیکه سلول های دیگر بمیرند این روند ادامه پیدا می کند.تجمع سلول ها توموررا تشکیل می دهد.در تومور ویلمز این اتفاق ها در سلول های کلیه رخ می دهد. در موارد نادر ، خطاها در DNA که منجر به تومور ویلمز می شود از والد به فرزند منتقل می گردد اما در اکثر موارد سرطان ارتباطی با رابطه ی والدین و فرزندان ندارد.
علائم
علائم تومور کلیه در کودکان
علائم و نشانه های تومور ویلمز بسیار زیاد است و برخی کودکان هیچ نشانه ی واضح ظاهری را نشان نمی دهند. اکثر کودکان مبتلا به تومور ویلمز یک یا بیشتر علائم و نشانه های زیر را تجربه کرده اند:
توده شکمی که می توانید آن را احساس کنید
تورم شکم
درد شکم
و دیگر علائم ونشانه ها شامل:
تب
وجود خون در ادرار
حالت تهوع یا استفراغ یا هر دو
یبوست
اشتها نداشتن
تنگی نفس
فشارخون بالا
چه موقع به پزشک مراجعه کنید
اگر متوجه هرکدام از علائم ونشانه های نگران کننده شدید به پزشک مراجعه کنید. با اینکه تومور ویلمز نادر است و احتمال اینکه به دلایل دیگری این علائم بوجود آمده باشد،هست اما برای رفع نگرانی ها ، بسیار اهمیت دارد که با مشاهده علائم علت بررسی شود.
عوامل خطرناک
عواملی که ممکن است خطر ایجاد تومور ویلمز افزایش یابد شامل:
نژاد آفریقایی-آمریکایی.در ایالات متحده کودکان دارای نژاد آفریقایی-آمریکایی کمی بیشتر از نژادهای دیگر کودکان خطر ابتلا به تومور ویلمز را دارند و کودکان دارای نژاد آسیایی-آمریکایی کمتر ازنژادهای دیگر کودکان در معرض خطر ابتلا به این بیماری هستند.
سابقه خانوادگی تومور ویلمز.اگر فردی در خانواده تان مبتلا به تومور ویلمز بوده است ، احتمال خطر این بیماری در فرزند شما افزایش می یابد.
در کودکانی که در هنگام تولد دارای ناهنجاری های خاص یا سندروم ها هستند غالبا تومور ویلمز رخ می دهد،مانند:
فقدان مادرزادی عنبیه چشم(آنیریدیا).در این نقص عنبیه و یا همان قسمت رنگی چشم تقریبا به طور جزئی هست ویا کاملا وجود ندارد.
افزایش رشد در یک طرف بدن(همی هیپرتروفی).در این نقص یک طرف از بدن یا قسمتی از آن بطور قابل توجهی بزرگتر از طرف دیگر است.
تومور ویلمز می تواند بعنوان بخشی از سندروم های نادر رخ دهد که شامل:
سندروم واگر. این سندروم شامل تومور ویلمز، فقدان مادرزادی عنبیه چشم ، اختلالات سیستم تناسلی واختلالات سیستم ادراری و ناتوانی های ذهنی می باشد.
سندروم دنیس دراش. این سندروم شامل تومور ویلمز ، بیماری کلیه و دوجنسی کاذب در جنس مذکرمی باشد ، به این معنا که اگر پسری که متولد شود با داشتن بیضه ویژگی های ن را دارد.
سندروم بک ویت وایدمن.کودکان مبتلا به این سندروم از لحاظ جثه بزرگتر از سنشان هستند(ماکروزومیا)، اندام های شکمی خود را از قسمت بند ناف به بیرون هل می دهند(فتق ناف)، دارای زبانی بزرگ(ماکروکلوشیا) هستند،اندام های داخلی بزرگ و اختلالات گوش دارند.هم چنین می توان نوعی از سرطان کبد به نام هپاتوبلاستوما را بعنوان خطری برای ایجاد تومور ویلمز نام برد.
پیشگیری
تومور ویلمز با هیچ راهکاری قابل پیشگیری نیست. اگر کودکتان فاکتورهای خطر ابتلا به بیماری ویلمز مانند سندروم های شناخته شده را دارد ممکن است پزشک اولتراسوند دوره ای کلیه را برای بررسی ناهنجاری های کلیه تجویز کند.اگرچه انجام آزمایش از فعالیت تومور ویلمز جلوگیری نمی کند اما به تشخیص بیماری در مراحل اولیه کمک می کند.
چگونه تومور ویلمز تشخیص داده می شود؟
زمانیکه دختر یا پسر بچه ای به دلیل داشتن علائم بیماری به پزشک مراجعه می کنند ، تومور ویلمز پیدا می شود . پزشک به دلیل معاینات بدنی ونتایج آزمایش ممکن است به داشتن تومور ویلمز مشکوک شود اما تشخیص اصلی تنها زمانی اتفاق می افتد که قسمتی از بافت تومور بعنوان نمونه زیر میکروسکوپ بررسی شود.
سابقه پزشکی ومعاینه بدنی
اگر کودک شما دارای علائم ونشانه های بیماری که گمان می رود تومور کلیه است را دارد ، پزشک برای اطلاعات بیشتر در مورد علائم بیماری و اینکه از چه زمانی در فرد اتفاق افتاده است ، سابقه پزشکی فرد را می خواهد. همچنین ممکن است پزشک درمورد سابقه خانوادگی سرطان یا نقص مادرزادی بخصوص در دستگاه تناسلی یا سیستم ادراری بپرسد. پزشک کودک را برای یافتن اینکه آیا علائم مربوط به تومور کلیه می باشد ویا علائم دیگر مشکلات وبیماری ها است ، معاینه کند. تمرکز بر روی شکم وافزایش فشار خون می باشد زیرا که از علائم ممکن تومور کلیه هستند. همچنین نمونه های خون و ادرار ممکن است جمع آوری ومورد آزمایش قرار بگیرند.(در زیر تست های آزمایشگاهی را ببینید.)
آزمایشات تصویر برداری
اگر پزشک بر این عقیده باشد که کودک احتمالا مبتلا به تومور کلیه است ، کودک باید یک یا تعداد بیشتری از آزمایشات تصویربرداری که درادامه بیان میشود را انجام دهد.این آزمایشات با استفاده از امواج صوتی، اشعه ایکس، میدان مغناطیسی یا مواد رادیواکتیو انجام می شود تا عکس هایی از داخل بدن بدست آید.آزمایشات تصویر برداری به دلایل زیر انجام می شوند:
برای یافتن اینکه آیا توموری وجود دارد و اگر تومور وجود داشته باشد،احتمالا تومور ویلمز است یا خیر
برای دانستن اینکه تا چه حد تومور در کلیه و دیگر قسمت های بدن گسترش یافته است
برای کمک به جراحی و پرتو درمانی
برای مشاهده اینکه درمان جواب داده است یا خیر
اولتراسوند(سونوگرافی)
زمانیکه پزشک به داشتن تومور ویلمز یا دیگر تومورها در ناحیه شکمی مشکوک می شود،اولتراسوند اغلب اولین آزمایش تصویر برداری است که انجام می شود.آزمایش بسیار ساده ای است که از اشعه استفاده نمی شود و پزشک تصویر خوبی از کلیه ها و دیگر اندام های ناحیه شکم مشاهده می کند.هم چنین برای زمانیکه تومور در حال رشد به رگ های اصلی خارج از کلیه می باشد ، مفید است.این عکس برداری در صورت نیاز ، برای برنامه ریزی جراحی می تواند کمک کننده باشد.
اسکن توموگرافی کامپیوتری(سی تی ، سی تی ای ) یا همان سی تی اسکن
سی تی اسکن از اشعه ایکس برای ایجاد تصاویری دقیق از مقطع عرضی قسمتی از بدن کودک از جمله کلیه ها استفاده می کند. سی تی اسکن یکی از مفید ترین آزمایشات برای مشاهده تومور کلیه ای است. هم چنین برای بررسی اینکه آیا سرطان در رگ های مجاور گسترش یافته و یا در اندام های دور از کلیه مانند شش ها پخش شده است یا خیر، مورد استفاده است.زمانیکه اسکن انجام می گیرد کودک باید روی سطحی دراز بکشد و برای وضوح تصویر به کودکان کوچکتر ممکن است دارویی داده شود تا آرام بمانند و یا در طول آزمایش بخوابند.
اسکن تصویر برداری رزونانس مغناطیسی (ام آر آی)
اسکن ام آر آی برای زمانی است که پزشک جزئیات بسیار دقیقی از کلیه ونواحی اطراف آن را می خواهد.برای مثال، اگر تومورکلیه بزرگ سیاهرگ زیرین در شکم را درگیر کند، ام آر آی انجام می شود.هم چنین اگر پزشک نگران این موضوع باشد که سرطان گسترش یافته و مغز ونخاع را درگیر کرده ، ام آرآی انجام می گردد.زمانیکه کودک به صورت درازکش وارد تونل باریک برای انجام ام آر آی می شود ممکن است حالت اضطراب و ناراحتی به او دست بدهد .در این آزمایش نیاز است چندین دقیقه فرد در حالت دراز کش بماند. برای آرام ماندن کودکان کوچکتر به آن ها دارو می دهند تا در طول آزمایش بی قراری نکنند و یا بخوابند.
اشعه ایکس قفسه سینه
اشعه ایکس قفسه سینه ممکن است بدنبال گسترش تومور ویلمز در ریه ها ، هم چنین مشاهده شش ها و مقایسه آن با دیگر تصویربرداری های اشعه ایکس که ممکن است در آینده انجام شود،صورت بگیرد.اگر کسی سی تی اسکن از قفسه سینه گرفته باشد ممکن است نیازی به انجام این آزمایش نداشته باشد.
اسکن استخوان
اسکن استخوان گسترش سرطان در استخوان ها را نشان می دهد. پزشکان معمولا این آزمایش را سفارش نمی کنند مگر اینکه فکر کنند که کودک به تومور ویلمز مبتلا شده وتومور گسترش یافته است.
تست های آزمایشگاهی
اگر پزشک به مشکل کلیه ها مشکوک باشد برای کودک تست های آزمایشگاهی را تجویز می کند تا نمونه های ادرار و خون کودک بررسی شود.هم چنین این تست ها بعد از ابتلا به تومور ویلمز نیز انجام می شود.نمونه ادرار برای بررسی مشکلات کلیوی و موادی به نام کاته کولامین ها آزمایش می شود و اینکه اطمینان حاصل شود که کودک به نوع دیگری از تومور بنام نوروبلاستوما مبتلا نباشد.نورو بلاستوم اغلب بر روی غدد فوق کلیوی که بالای هردو کلیه وجود دارد ، شروع به فعالیت می کند.
بافت برداری/ عمل جراحی کلیه
اکثر مواقع پزشکان با دیدن آزمایش های تصویر برداری اطلاعات کافی در مورد تومور ویلمز را بدست می آورند و بنابراین اگر نیاز به عمل جراحی باشد ، انجام می دهند اما تشخیص حقیقی تومور ویلمز زمانی است که قسمتی از تومور در زیر میکروسکوپ بررسی شود زیرا از روی شکل واضح سلول های توموری می توان در زیر میکروسکوپ براحتی تشخیص داد.هم چنین پزشکان به بررسی بافت های تومور از لحاظ مطلوب یا نا مطلوب بودن آن ها می پردازند تا بتوانند ویژگی هی تومور ویلمز را به درستی شرح دهند. در اکثر موارد نمونه در طول جراحی برداشته می شود(قسمت بخش جراحی را ببینید). گاهی اوقات اگر پزشکان نسبت به تشخیص قاطع نباشند یا به کاملا برداشته شدن تومور شک داشته باشند، نمونه ای از تومور در طول بافت برداری به روش های جداگانه قبل از عمل جراحی گرفته و بررسی می شود.
اطلاعات کلی در مورد درمان تومور ویلمز
به طور کلی ، از 10 کودک 9 نفر آن ها درمان می شوند. پیشرفت بسیاری در درمان بیماری تومور ویلمز صورت گرفته است. بسیاری از این پیشرفت ها در ایالات متحده به دلیل داشتن کار گروه تحقیقات تومور ویلمز بوده است ( که اکنون قسمتی از گروه انکولوژی کودکان است) ، که آزمایشات بالینی برای درمان های جدید بر روی کودکان مبتلا به این تومورانجام می دهند.امروزه اکثر کودکان مبتلا به سرطان با آزمایشات بالینی که پزشکان معتقدند بهترین روش درمانی است ، درمان می شوند.هدف از این مطالعات یافتن روش هایی است برای درمان هرچه ممکن کودکان درحالیکه عوارض جانبی ناشی از درمان را کاهش دهد.
به دلیل نادر بودن بیماری تومور ویلمز پزشکان اندکی در مراکز درمانی سرطان کودکان هستند که اطلاعات و تجارب کافی در مورد درمان این بیماری داشته باشند.کودکان مبتلا به تومور با رویکرد تیمی تعدادی از متخصصان اطفال درمان شدند.تیم پزشکان تومور ویلمز شامل:
جراح و اورولوژیست اطفال (پزشکی که مشکلات سیستم ادراری کودکان و مشکلات مربوط به آلت تناسلی پسران را درمان می کند ، اورولوژیست گویند)
انکولوژیست اطفال (پزشکی که با شیمی درمانی و استفاده از داروها سرطان کودکان را درمان می کند )
انکولوژی رادیولوژی اطفال (پزشکی که با استفاده از پرتو درمانی سرطان کودکان را درمان می کند )
بسیاری از متخصصان دیگر نیز برای درمان کودکان هستند که شامل پزشکان دیگر حوزه ها ، دستیاران پزشک ، پرستاران باتجربه زیاد ، پرستاران ، روانشناسان ، مددکاران اجتماعی ، متخصصان توان بخشی و افراد متخصص حوزه سلامت را می توان نامبرد. داشتن فرزند مبتلا به سرطان و قرار گرفتن درمراحل درمان به معنی آن است که با بسیاری از متخصصان ملاقات داشته باشید ودرمورد بخش هایی از سیستم پزشکی که احتمالا قبلا در معرض آن نبوده اید، بیاموزید. بعد از اینکه مبتلا بودن فرزندتان به تومور تایید شد ومراحل بافت شناسی صورت گرفت تیم درمان سرطان با شما درمورد چگونگی درمان گفتگو می کنند. مهم است که همه مراحل وعوارض احتمالی را با پزشک فرزندتان مرور کنید تا بتوانید تصمیمی آگاهانه بگیرید. اگر زمان اجازه می دهد بسیار مفید خواهد بود که نظراتتان را برای مرتبه دوم با متخصصان درمیان گذاشته واگر سوالی درمورد برنامه پیشنهاد شده دارید بپرسید.این اتفاق به شما این امکان را می دهد که اطلاعات بیششتری بدست آورید ودرمورد برنامه درمان فرزندتان اطمینان حاصل کنید.تومور ویلمز سرطان نادر کلیه است که در درجه اول کودکان را تحت تاثیر قرار می دهد. این تومور با نام فیبروبلاستوما نیز شناخته می شود که یکی از رایج ترین سرطان های کلیه در کودکان است.تومور ویلمز اغلب کودکان 3 تا 4 سال را تحت تاثیر قرار می دهد و کمتر کودکان 5 سال به بالا را درگیر می کند. این توموراغلب یکی از کلیه ها را درگیر می کند اما گاهی ممکن است در یک زمان هردو را تحت تاثیر قرار دهد.
پیشگیری و درمان قطعی از سرطان ویلمز با پیشرفت علم
در طول سال ها ،تشخیص و درمان تومور ویلمز تا حد زیادی پیشرفت داشته است و شیوه های درمان برای کودکان مبتلا به این بیماری بهبود یافته است. با درمان مناسب آینده ی کودکان مبتلا به تومور ویلمز بسیار خوب است.
تومور کلیه در کودکانتومور ویلمز یکی از رایج ترین سرطان ها در کودکان است که اول کلیه ها را درگیر می کند.از 10 سرطان کلیه در کودکان 9 عدد آن مربوط به تومور ویلمز است.بیشتر تومورهای ویلمز یک طرفه هستند ،این بدان معناست که تنها روی یکی از کلیه ها اثر می گذارند. اغلب تنها یک تومور است اما در 5 تا 10% کودکان بیش از یک تومور در کلیه یافت می شود.حدود 5 % کودکان دارای تومور دو طرفه هستند.(تومور در هر دو کلیه شان وجود دارد)
قبل از اینکه متوجه شوند توموری وجود دارد، تومور شروع به بزرگ شدن میکند.متوسط تومور ویلمز تازه یافت شده بزرگتر از کلیه است که بدلیل شروع فعالیت آن در کلیه است.اکثرا تومور ویلمز قبل از اینکه در دیگر اندام ها گسترش (متاستاز)پیدا کند، تشخیص داده می شود.
اگر پزشکی با معاینه بدنی و ویژگی های ظاهری عقیده داشته باشد که کودکی به سرطانی مانند ویلمز مبتلا است،نمی توان از این موضوع اطمینان حاصل کرد تا زمانیکه قسمتی از تومور به عنوان نمونه در آزمایشگاه بررسی شود.
انواع تومور ویلمز
تومورهای ویلمز بر اساس اینکه در زیر میکروسکوپ چه شکلی هستند (از لحاظ بافت شناسی) به دو گروه اصلی تقسیم بندی می شوند.
بافت شناسی مطلوب
اگر چه سلول های سرطان در این تومورها به نظر کاملا طبیعی نمی رسند اما آناپلاسیا (در پاراگراف بعدی بخوانید) نیز در آن ها مشاهده نمی شود. از 10 مورد تومور ویلمز بیشتر از 9 عدد آن از نظر بافت شناسی مطلوب هستند. شانس درمان کودکان مبتلا به این تومور بالا می باشد.
بافت شناسی نامطلوب(تومور ویلمز آناپلاستیک)
در این تومورها ، شکل سلول های سرطانی متفاوت است و هسته (قسمت مرکزی که شامل DNA است) سلول ها تمایل دارند که بسیار بزرگ و غیر طبیعی باشند،که به این حالت آناپلاسیا گفته می شود. هر چقدر آناپلاسیا بیشتر باشد، تومور سخت تر درمان می شود.
علت ها
علت بوجود آمدن تومور ویلمز مشخص نیست اما در مواردی نادر وراثت نقش دارد.سرطان زمانی شروع می شود که خطا در DNA سلول ها ایجاد گردد.این خطاها به سلول ها اجازه ی رشد و تقسیم غیر قابل کنترل می دهد و تا زمانیکه سلول های دیگر بمیرند این روند ادامه پیدا می کند.تجمع سلول ها توموررا تشکیل می دهد.در تومور ویلمز این اتفاق ها در سلول های کلیه رخ می دهد. در موارد نادر ، خطاها در DNA که منجر به تومور ویلمز می شود از والد به فرزند منتقل می گردد اما در اکثر موارد سرطان ارتباطی با رابطه ی والدین و فرزندان ندارد.
علائم تومور کلیه در کودکان
علائم و نشانه های تومور ویلمز بسیار زیاد است و برخی کودکان هیچ نشانه ی واضح ظاهری را نشان نمی دهند. اکثر کودکان مبتلا به تومور ویلمز یک یا بیشتر علائم و نشانه های زیر را تجربه کرده اند:
توده شکمی که می توانید آن را احساس کنید
تورم شکم
درد شکم
و دیگر علائم ونشانه ها شامل:
تب
وجود خون در ادرار
حالت تهوع یا استفراغ یا هر دو
یبوست
اشتها نداشتن
تنگی نفس
فشارخون بالا
چه موقع به پزشک مراجعه کنید
اگر متوجه هرکدام از علائم ونشانه های نگران کننده شدید به پزشک مراجعه کنید. با اینکه تومور ویلمز نادر است و احتمال اینکه به دلایل دیگری این علائم بوجود آمده باشد،هست اما برای رفع نگرانی ها ، بسیار اهمیت دارد که با مشاهده علائم علت بررسی شود.
عواملی که ممکن است خطر ایجاد تومور ویلمز افزایش یابد شامل:
نژاد آفریقایی-آمریکایی.در ایالات متحده کودکان دارای نژاد آفریقایی-آمریکایی کمی بیشتر از نژادهای دیگر کودکان خطر ابتلا به تومور ویلمز را دارند و کودکان دارای نژاد آسیایی-آمریکایی کمتر ازنژادهای دیگر کودکان در معرض خطر ابتلا به این بیماری هستند.
سابقه خانوادگی تومور ویلمز.اگر فردی در خانواده تان مبتلا به تومور ویلمز بوده است ، احتمال خطر این بیماری در فرزند شما افزایش می یابد.
در کودکانی که در هنگام تولد دارای ناهنجاری های خاص یا سندروم ها هستند غالبا تومور ویلمز رخ می دهد،مانند:
فقدان مادرزادی عنبیه چشم(آنیریدیا).در این نقص عنبیه و یا همان قسمت رنگی چشم تقریبا به طور جزئی هست ویا کاملا وجود ندارد.
افزایش رشد در یک طرف بدن(همی هیپرتروفی).در این نقص یک طرف از بدن یا قسمتی از آن بطور قابل توجهی بزرگتر از طرف دیگر است.
تومور ویلمز می تواند بعنوان بخشی از سندروم های نادر رخ دهد که شامل:
سندروم واگر. این سندروم شامل تومور ویلمز، فقدان مادرزادی عنبیه چشم ، اختلالات سیستم تناسلی واختلالات سیستم ادراری و ناتوانی های ذهنی می باشد.
سندروم دنیس دراش. این سندروم شامل تومور ویلمز ، بیماری کلیه و دوجنسی کاذب در جنس مذکرمی باشد ، به این معنا که اگر پسری که متولد شود با داشتن بیضه ویژگی های ن را دارد.
سندروم بک ویت وایدمن.کودکان مبتلا به این سندروم از لحاظ جثه بزرگتر از سنشان هستند(ماکروزومیا)، اندام های شکمی خود را از قسمت بند ناف به بیرون هل می دهند(فتق ناف)، دارای زبانی بزرگ(ماکروکلوشیا) هستند،اندام های داخلی بزرگ و اختلالات گوش دارند.هم چنین می توان نوعی از سرطان کبد به نام هپاتوبلاستوما را بعنوان خطری برای ایجاد تومور ویلمز نام برد.
پیشگیری
تومور ویلمز با هیچ راهکاری قابل پیشگیری نیست. اگر کودکتان فاکتورهای خطر ابتلا به بیماری ویلمز مانند سندروم های شناخته شده را دارد ممکن است پزشک اولتراسوند دوره ای کلیه را برای بررسی ناهنجاری های کلیه تجویز کند.اگرچه انجام آزمایش از فعالیت تومور ویلمز جلوگیری نمی کند اما به تشخیص بیماری در مراحل اولیه کمک می کند.
اطلاعات کلی در مورد درمان تومور ویلمز
به طور کلی ، از 10 کودک 9 نفر آن ها درمان می شوند. پیشرفت بسیاری در درمان بیماری تومور ویلمز صورت گرفته است. بسیاری از این پیشرفت ها در ایالات متحده به دلیل داشتن کار گروه تحقیقات تومور ویلمز بوده است ( که اکنون قسمتی از گروه انکولوژی کودکان است) ، که آزمایشات بالینی برای درمان های جدید بر روی کودکان مبتلا به این تومورانجام می دهند.امروزه اکثر کودکان مبتلا به سرطان با آزمایشات بالینی که پزشکان معتقدند بهترین روش درمانی است ، درمان می شوند.هدف از این مطالعات یافتن روش هایی است برای درمان هرچه ممکن کودکان درحالیکه عوارض جانبی ناشی از درمان را کاهش دهد.
به دلیل نادر بودن بیماری تومور ویلمز پزشکان اندکی در مراکز درمانی سرطان کودکان هستند که اطلاعات و تجارب کافی در مورد درمان این بیماری داشته باشند.کودکان مبتلا به تومور با رویکرد تیمی تعدادی از متخصصان اطفال درمان شدند.تیم پزشکان تومور ویلمز شامل:
جراح و اورولوژیست اطفال (پزشکی که مشکلات سیستم ادراری کودکان و مشکلات مربوط به آلت تناسلی پسران را درمان می کند ، اورولوژیست گویند)
انکولوژیست اطفال (پزشکی که با شیمی درمانی و استفاده از داروها سرطان کودکان را درمان می کند )
انکولوژی رادیولوژی اطفال (پزشکی که با استفاده از پرتو درمانی سرطان کودکان را درمان می کند )
بسیاری از متخصصان دیگر نیز برای درمان کودکان هستند که شامل پزشکان دیگر حوزه ها ، دستیاران پزشک ، پرستاران باتجربه زیاد ، پرستاران ، روانشناسان ، مددکاران اجتماعی ، متخصصان توان بخشی و افراد متخصص حوزه سلامت را می توان نامبرد. داشتن فرزند مبتلا به سرطان و قرار گرفتن درمراحل درمان به معنی آن است که با بسیاری از متخصصان ملاقات داشته باشید ودرمورد بخش هایی از سیستم پزشکی که احتمالا قبلا در معرض آن نبوده اید، بیاموزید. بعد از اینکه مبتلا بودن فرزندتان به تومور تایید شد ومراحل بافت شناسی صورت گرفت تیم درمان سرطان با شما درمورد چگونگی درمان گفتگو می کنند. مهم است که همه مراحل وعوارض احتمالی را با پزشک فرزندتان مرور کنید تا بتوانید تصمیمی آگاهانه بگیرید. اگر زمان اجازه می دهد بسیار مفید خواهد بود که نظراتتان را برای مرتبه دوم با متخصصان درمیان گذاشته واگر سوالی درمورد برنامه پیشنهاد شده دارید بپرسید.این اتفاق به شما این امکان را می دهد که اطلاعات بیششتری بدست آورید ودرمورد برنامه درمان فرزندتان اطمینان حاصل کنید.
انواع اصلی درمان تومور ویلمز:
جراحی
شیمی درمانی
پرتو درمانی
اکثر کودکان بیش از یک نوع درمان دارند.

کارسینوم کلیه عبارت است از یک نوع سرطان کلیه. این نوع سرطان معمولاً در افراد بالای 40 سال و در مردان بیشتر از ن رخ میدهد.
علایم شایع کارسینوم کلیه
وجود یک توده سفت در شکم بزرگ شده
کاهش وزن و اشتها
تب خفیف و مداوم
استفراغ
درد خفیف شکمی
قرمز یا تیره شدن ادرار در اثر خونریزی از تومور اگر تومور آن اندازه بزرگ شود که باعث نارسایی کلیه شود، علایم زیر ایجاد می شود:
خستگی و ضعف فزاینده
سردرد
تنفس بدبو
تهوع ، استفراغ یا اسهال
تنگی نفس
درد قفسه صدری
خارش پوست
عوامل تشدید کننده بیماری
ناهنجاری های مادرزادی متعدد
سیگار کشیدن
پیشگیری از مبتلا شدن به کارسینوم کلیه
در حال حاضر نمی توان از آن پیشگیری نمود. اگر خانمی در سنین باروری هستید و سابقه خانوادگی تومورهای کلیوی را دارید، پیش از حامله شدن برای مشاوره ژنتیک مراجعه کنید.
اگر تومورهای کلیوی نسل اندر نسل در خانواده شما وجود داشته است ، با پزشک خود در رابطه با آزمایشات مربوط م کنید. حتی اگر احساس سلامتی می کنید و بیماری در شما وجود نداشته باشد، مرتباً برای معاینه منظم مراجعه نمایید.
عواقب مورد انتظار کارسینوم کلیه
اگر تومور قبل از این که به سایر نقاط بدن گسترش یابد شناسایی شود، معمولاً با جراحی قابل معالجه است .
عوارض احتمالی
گسترش به سایر اعضای بدن ، خصوصاً کبد، ریه ها، مغز و استخوان ها، پیش از شناسایی تومور اولیه در کلیه
نرم شدن استخوان ها (پوکی استخوان )
افزایش استعداد ابتلا به عفونت های مجاری ادرار
آزمایشات تشخیصی ممکن است عبارت باشند از آزمایش خون و ادرار برای ارزیابی کار کلیه و برای تشخیص وجود خون در ادرار. همچنین ممکن است توصیه به انجام سی تی اسکن ، سونوگرافی ، آم .آر.آی ، و نوگرافی شود.
درمان شامل در آوردن کلیه (یا در آوردن قسمتی از آن در بعضی از بیماران ) و در آوردن گره های لنفاوی منطقه ای است . امکان دارد پس از جراحی ، اقداماتی چون اشعه درمانی ، شیمی درمانی و ایمنی درمانی انجام گیرند.
داروها
امکان دارد داروهای ضد سرطان تجویز شوند (شیمی درمانی ). هم اکنون درمان های جدیدی تحت مطالعه قرار دارند و ممکن است نتایج درمانی را بهبود بخشند.
فعالیت در زمان ابتلا به این بیماری
پس از جراحی ، برای از سرگیری فعالیت در زمان ابتلا به این بیماری های عادی خون طبق توصیه های پزشکتان عمل نمایید.
در طی روز زمان های استراحت کوتاه مدت را در نظر بگیرید. در خارج از این زمان ها، تا حدی که قدرتتان اجازه می دهد فعال باشید.
رژیم غذایی
رژیم غذایی کم پروتئین داشته باشید. به علت محدودیت های غذایی ، امکان دارد مصرف مکمل های ویتامینی و معدنی متعدد ضرورت داشته باشد.
دریافت مایعات را به روزانه چندین لیوان آب افزایش دهید.
درچه شرایطی باید به پزشک مراجعه نمود؟
اگر یکی از موارد زیر به هنگام درمان رخ دهند: ـ تب 3/38 درجه سانتیگراد یا بالاتر ـ ادرار کاهش یابد.
اگر دچار علایم جدید و غیر قابل توجیه شده اید. داروهای ضد سرطان مورد استفاد در درمان ممکن است عوارض جانی به همراه داشته باشند.

کلیهها یک جفت از اندام بدن انسان هستند که در دو سوی ستون فقرات و در قسمت پایین شکم قرار دارند. بالای هر کلیه یک غده آدرنال (Adrenal Gland) چسبیده است. تودهای از بافت چربی و یک لایه بیرونی از بافت فیبری (فاسیای ژروتا) (Gerotas Fascia)، کلیهها و غدههای آدرنال را در بر میگیرد.
کلیهها بخشی از مجاری ادرار هستند. آنها با جداسازی مواد زائد و آب اضافی از خون، ادرار تولید میکنند. ادرار در فضایی خالی (لگنچه کلیه) در وسط هر کلیه جمع میشود، و سپس از طریق لولهای به نام حالب (Ureter) به مثانه میریزد، و از طریق لوله دیگری به نام پیشابراه (Urethra) از بدن دفع میشود.کلیهها همچنین مادهای تولید میکنند که به کنترل فشار خون و تولید گلبولهای قرمز خون کمک میکند.سرطان در سلولها، یعنی عامل اصلی تولید بافتها، شروع میشود. بافتها هم اعضاء و اندام بدن را میسازند.
بهطور طبیعی، سلولها رشد کرده و هنگامیکه بدن به سلولهای جدید نیاز دارد، تقسیم شده و سلول جدید تولید میکنند. وقتی سلولها پیر میشوند، میمیرند و سلولهای جدید جای آنها را میگیرند.گاهی این فرآیند منظم، اشتباه پیش میرود. سلولهای جدید زمانیکه بدن به آنها نیاز ندارد تشکیل میشوند و سلولهای پیر هم در زمانیکه باید بمیرند، از بین نمیروند. این سلولهای اضافه، تشکیل تودهای از بافت را میدهند که به رشد زائد و یا تومور معروف است. البته تمام تومورها سرطان نیستند.
تومورها خوشخیم (غیرسرطانی) و یا بدخیم (سرطانی) هستند.
تومورهای خوشخیم سرطانی نیستند.
تومورهای خوشخیم بهندرت زندگی انسان را تهدید میکنند.
معمولاً، تومورهای خوشخیم میتوانند برداشته شوند و بهندرت دوباره رشد میکنند.
سلولهای تومورهای خوشخیم به بافتهای اطراف خود و یا دیگر قسمتهای بدن گسترش نمییابند.
تومورهای بدخیم، سرطانی هستند.
تومورهای بدخیم عموماً جدیتر بوده و ممکن است زندگی بیمار را تهدید کنند.
تومورهای بدخیم را معمولاً میتوانند بردارند، اما آنها احتمالاً دوباره رشد میکنند.
سلولهای تومورهای بدخیم به بافتها و اندام اطراف هجوم برده و به آنها آسیب میرسانند. همچنین، سلولهای سرطانی میتوانند از تومور بدخیم جدا شده و وارد جریان خون و یا دستگاه لنفاوی شوند. به همین طریق است که سلولهای سرطانی از سرطان اولیه (تومور اولیه) جدا شده و گسترش مییابد و تومورهای جدیدی در سایر اندام تولید میکند. گسترش سرطان متاستاز نامیده میشود. انواع مختلف سرطان، تمایل به گسترش به قسمتهای مختلف بدن دارند.
انواع مختلفی از سرطان وجود دارد که احتمال دارد در کلیهها آغاز شود. این مقاله دربارۀ سرطان سلول کلیوی (Renal Cell Cancer) است که رایجترین نوع سرطانکلیه در بزرگسالان به شمار میآید. این نوع سرطان آدنوکارسینوم (Adenocarcinoma) کلیوی و یا هایپرنفروم (Hypernephromaa) هم نامیده میشود. نوع دیگری ازسرطان به نام کارسینوم سلول ترانزیشنال (Transitional Cell Carcinoma) هم وجود دارد که برکلیهها اثر میگذارد. این نوع سرطان شبیه به سرطان مثانه بوده و اغلب مانند سرطان مثانه درمان می شود. تومور ویلم (Wilm’s Tumor) رایجترین نوع سرطان کلیه در میان کودکان است. این سرطان با سرطان کلیه در بزرگسالان فرق دارد و به درمان متفاوتی هم نیاز دارد.
وقتی که سرطان کلیه به بیرون از کلیه گسترش مییابد، سلولهای سرطانی اغلب در غدد لنفاوی اطراف یافت میشوند. سرطان کلیه همچنین گاهی به ریهها، استخوانها و یا کبد نفوذ میکند. و نیز ممکن است از یک کلیه به کلیۀ دیگر گسترش پیدا کند.
زمانیکه سرطان از مکان اولیه خود به دیگر نقاط بدن گسترش مییابد (متاستاز)، تومور جدید دارای همان سلولهای غیرطبیعی بوده و همان نام تومور اولیه را خواهد داشت. برای مثال، اگر سرطان کلیه به ریهها سرایت کند، سلولهای سرطانی در ریهها در واقع سلولهای سرطان کلیه هستند. این بیماری سرطان کلیه متاستاتیک است و نه سرطان ریه و به شکل سرطان کلیه، و نه سرطان ریه، درمان میشود. پزشکان تومور جدید را بیماری متاستاتیک و یا بیماری دوردست مینامند.
چه کسی در معرض خطر است؟
سرطان کلیه بیشتر در افراد بالای ۴۰ سال اتفاق میافتد اما هیچکس علت دقیق این بیماری را نمیداند. پزشکان بهندرت میتوانند توضیح دهند که چرا یک فرد بهسرطان کلیه مبتلا میشود و دیگری نمیشود. بههرحال، کاملاً روشن است که سرطان کلیه مسری» نیست، یعنی هیچکس از شخص دیگری به این بیماری مبتلا نمیشود.
تحقیق نشان داده که کسانی که دارای عوامل خطرزای ابتلا به بیماری هستند بیشتر در معرض ابتلا به بیماری سرطان کلیه قرار دارند. عامل خطرزا به هر چیزی اطلاق میشود که احتمال ابتلای فرد را به آن بیماری افزایش میدهد.
مطالعات، عوامل خطرزای زیر در مورد ابتلا به بیماری سرطان کلیه را مشخص کردهاست:
استعمال دخانیات: سیگار کشیدن عامل خطرزای اصلی بهحساب میآید. سیگاریها دو برابر بیشتر از غیرسیگاریها در معرض ابتلا به این بیماری هستند. مصرف سیگار برگ نیز میتواند خطر ابتلا به این بیماری را افزایش میدهد.
چاقی مفرط: کسانی که دچار چاقی مفرط هستند بیشتر در معرض ابتلا به این بیماری قرار دارند.
فشار خون بالا: فشارخون بالا خطر ابتلا به سرطان کلیه را افزایش میدهد.
دیالیز طولانیمدت: دیالیز نوعی درمان در کسانی است که کلیههای آنها خوب کار نمیکند. دیالیز مواد زائد را از خون جدا میسازد. دیالیز شدن طی مدت چندین سال باعث افزایش خطر ابتلا به سرطان کلیه میشود.
سندروم ون هیپل- لینداو (VHL یا Von Hippel-Lindau) : بیماری بسیار نادری است که در برخی خانوادهها بروز میکند. این بیماری در اثر تغییراتی در ژن (وی.اچ.ال) VHL بهوجود میآید. یک ژن غیرطبیعی (وی.اچ.ال) VHL خطر ابتلا به سرطان کلیه را افزایش میدهد، و گاهی باعث افزایش کیست و یا تومورهایی در چشمها، مغز و دیگر اعضای بدن میشود. اعضای خانواده، آنهایی که دچار این سندروم هستند لازم است جهت بررسی ژن غیرطبیعی (وی.اچ.ال) VHL تحت آزمایش قرار بگیرند. پزشکان ممکن است برای کسانی که دارای ژن غیرطبیعی (وی.اچ.ال) VHL هستند، قبل از اینکه علائم بروز کند شیوههایی را جهت بهبود، تشخیص سرطان کلیه و دیگر بیماریها پیشنهاد کنند.
شغل: برخی افراد بیشتر در معرض خطر ابتلا به سرطان کلیه هستند، زیرا آنها در معرض تماس با برخی مواد شیمیایی خاص و یا عناصری در محل کار خود قرار میگیرند. کارگرانی که در کورههای زغالسنگ در صنعت فولاد و آهن کار میکنند در خطر ابتلا به این بیماری قرار دارند. کارگرانی هم که درمعرض پنبه نسوز و کادمیوم (Cadmium) قرار دارند نیز در خطر هستند.بیشتر کسانی که دارای عوامل خطرزای ابتلا به این بیماری هستند، دچار سرطان کلیه نمیشوند. از طرف دیگر، بیشتر آنهایی که دچار این بیماری میشوند هیچگونه علائم خطر شناختهشدهای جهت ابتلا به سرطان در آنها یافت نمیشود. آنهایی که فکر میکنند که ممکن است در معرض خطر ابتلا به این بیماری باشند، بایستی این نگرانی خود را با پزشکشان در میان بگذارند. پزشک ممکن است بتواند شیوههایی را برای کاهش خطر ابتلا به بیماری پیشنهاد داده و برنامه مناسبی را برای معاینه عمومی طراحی کند.
علائم بیماری
وجود خون در ادرار (که ادرار را کمی مایل به قرمز تا قرمز پررنگ میکند.)
احساس درد در پهلو که از بین نیز نمیرود.
تودهای در پهلو و یا شکم.
کاهش وزن.
تب.
احساس خستگی زیاد و یا احساس ضعف عمومی بدن.
اکثر اوقات، این علائم به معنی سرطان نیستند. یک عفونت، کیست، و یا دیگر مشکلات هم میتوانند باعث بروز همین علائم شوند. شخصی که دچار هر یک از این علائم است باید برای تشخیص هرگونه مشکل و درمان هرچه سریعتر آن، به پزشک مراجعه کند.
تشخیص بیماری
اگر بیمار علائمی دارد که نشاندهنده سرطان کلیه است، پزشک ممکن است یک یا چند مورد از روشهای زیر را جهت تشخیص بیماری او بهکار برد:
معاینه فیزیکی: پزشک علائم عمومی سلامت فردی، تب و یا فشار خون بالا را بررسی میکند. وی همچنین شکم و پهلوها را جهت بررسی احتمالی تومور لمس میکند.
آزمایش ادرار: ادرار جهت بررسی خون و دیگر علائم بیماری بررسی میشود.
آزمایش خون: آزمایشگاه، نمونهای از خون را جهت بررسی نحوه عملکرد کلیهها بررسی میکند، و در صورت وم میزان مواد مختلفی از قبیل کراتینین را مورد سنجش قرار میدهد. سطح بالای کراتینین معرف خوب کار نکردن کلیهها است.
(IVP- Intravenous Pyelogram) : پزشک مادۀ رنگی را به بازوی فرد تزریق میکند. رنگ در کل بدن حرکت کرده و در کلیهها جمع میشود. مادۀ رنگی باعث میشود کلیهها در اشعۀ ایکس بهتر نشان داده شوند. سپس همانطور که رنگ در کلیهها حرکت کرده و به لوله حالب (Ureter) و مثانه میرود، یک سری اشعه ایکس آن را تعقیب میکند. اشعۀ ایکس تومور کلیه و یا هر مشکل دیگری را نشان خواهد داد.
سی.تی.اسکن (CAT Scan): دستگاه اشعۀ ایکس که به کامپیوتر متصل است یکسری عکس دقیق از کلیهها میگیرد. ممکن است به بیمار ماده رنگی تزریق شود که کلیهها واضحتر در عکس نشان داده شوند. اِی.سی.تی.اسکن (ACTT) میتواند تومور کلیه را نشان دهد.
سونوگرافی (Ultrasound): دستگاه سونوگرافی از امواج صوتی که قابل شنیدن برای افراد نیست استفاده میکند. امواج پس از برخورد به کلیهها منعکس میشوند و یک کامپیوتر با استفاده از پژواک صدا، عکسی به نام سونوگرام تولید میکند، که تومور و یا کیست در عکس ظاهر خواهد شد.
بیوپسی (نمونهبرداری): در پارهای موارد، پزشک نمونهبرداری انجام میدهد. نمونهبرداری به برداشتن بافت جهت بررسی سرطان اطلاق میشود. پزشک جهت برداشتن مقدار کمی از بافت، سوزن باریکی را از طریق پوست وارد کلیه میکند، و برای هدایت سوزن از سونوگرافی و یا اشعه ایکس استفاده میکند. آسیبشناس هم با استفاده از میکروسکوپ سلولهای سرطانی در بافت را بررسی میکند.
جراحی: در بسیاری از موارد، براساس نتایج سیتیاسکن، سونوگرافی، و اشعۀ ایکس، پزشک اطلاعات کافی را جهت توصیه به جراحی برای برداشتن قسمتی و یا همه کلیه بهدست میآورد. آسیبشناس هم با بررسی بافت در زیر میکروسکوپ تشخیص نهایی خود را اعلام خواهد کرد.
مرحلهبندی
برای طرح بهترین درمان، پزشک باید مرحله (درجه شدت) بیماری را بداند. مرحله بیماری به اندازه تومور، و اینکه سرطان گسترش یافته یا نه و به چه قسمتهایی از بدن رسوخ کرده است، بستگی دارد.
مرحلهبندی شامل مواردی از قبیل آزمایشهای عکسبرداری از قبیل سونوگرافی و یا سی.تی.اسکن میشود. پزشک همچنین ممکن است از ام.آر.آی. (MRI) نیز استفاده کند. برای چنین آزمایشی، یک آهنربای قوی که به کامپیوتر متصل است عکسهای دقیقی از اعضای بدن و رگهای خونی برمیدارد.
پزشکان سرطان کلیه را براساس مراحل زیر درجهبندی میکنند:
مرحله یک (۱): مرحله اولیه سرطان کلیه است. تومور به اندازه ۷ سانتیمتر و حداکثر به اندارۀ یک توپ تنیس است. سلولهای سرطانی تنها در کلیه یافت میشوند.
مرحله دو (۲): این مرحله هم، مرحله اولیه سرطان کلیه بهحساب میآید، اما تومور بزرگتر از ۷ سانتیمتر است. سلولهای سرطانی فقط در کلیه یافت میشوند.
مرحله سه (۳): شامل یکی از موارد زیر است:
تومور فراتر از کلیهها نرفته، اما سلولهای سرطانی دردستگاه لنفاوی و در یکی ازغدد لنفاوی اطراف گسترش یافته، و یا
تومور به غده آدرنال و یا لایههای چربی و بافتهای فیبری (لیفی) که کلیهها را احاطه کردهاند هجوم برده، اما سلولهای سرطانی فراتر از بافت فیبریوس نرفتهاند. سلولهای سرطانی ممکن است در یکی از غدد لنفاوی اطراف یافت شوند؛ و یا
سلولهای سرطانی از کلیه به رگهای خونی بزرگ اطراف رسوخ کردهاند. سلولهای سرطانی ممکن است در یکی از غدد لنفاوی اطراف هم یافت شوند.
• مرحله چهار (۴): شامل یکی از موارد زیر است:
تومور از بافت فیبریوس (لیفی) که کلیهها را دربرمیگیرد فراتر رفته، و یا
سلولهای سرطانی در بیشتر از یک غدۀ لنفاوی یافت میشوند، ویا
سرطان به دیگر قسمتهای بدن از قبیل ریهها نفوذ کرده است.
سرطان عاده سرطانی است که بعد از درمان عود میکند (برمیگردد). سرطان ممکن است به کلیه و یا قسمت دیگری از بدن برگردد.
درمان
بیماران مبتلا به سرطان کلیه، اغلب میخواهند که نقش فعالی در تصمیمگیری برای مراقبتهای پزشکی خود داشته باشند. آنها میخواهند تا آنجا که امکان دارد دربارۀ بیماری خود و درمان آن آگاهی پیدا کنند. بههرحال، شوک و فشارهای عصبی (استرس) بعد از تشخیص ملانوم، فکر کردن دربارۀ تمامی چیزهایی را که بیمار میخواهد از پزشک بپرسد، مشکل میکند. تهیه فهرستی از سؤالها قبل از ملاقات با پزشک مفید است. بیمار برای بهخاطر سپردن گفتههای پزشک میتواند یادداشت بردارد و یا از پزشک اجازه بگیرد که از ضبط صوت استفاده کند. بعضیها نیز از یکی از اعضای خانواده و یا دوست خود میخواهند تا وی را در هنگام گفتوگو با پزشک – جهت شرکت در بحث و یادداشتبرداری یا فقط گوشدادن – همراهی کند.
در مواردی، پزشک، بیمار را به متخصص دیگری ارجاع میدهد و یا خود بیمار تقاضای ارجاع به متخصصین دیگر را میکند. متخصصانی که سرطان کلیه را درمان میکنند عبارتند از پزشکانی که در درمان سیستم ادراری تخصص دارند (اورولوژیست) و پزشکانی که در سرطان تخصص دارند.
گرفتن نظر دوم
بیمار مبتلا به سرطان کلیه ممکن است قبل از شروع درمان بخواهد نظر دومی هم راجع به تشخیص و برنامه درمانی خود بگیرد. برخی شرکتهای بیمه، نظر دوم را اامی میدانند و بعضی دیگر از شرکتهای بیمه هم در صورتیکه بیمار و یا پزشک تقاضای نظر دوم کنند، آن را تحت پوشش قرار میدهند.
شیوههای متعددی جهت پیدا کردن پزشکی برای گرفتن نظر دوم وجود دارد:
پزشک معالج ممکن است بیمار را به یک و یا چند متخصص دیگر ارجاع دهد. در مراکز سرطان، متخصصان متعددی اغلب بهعنوان یک گروه با هم کار میکنند.
آماده شدن برای درمان
درمان، اساساً بستگی به مرحله بیماری و سلامت عمومی بیمار و سن او دارد. پزشک میتواند گزینههای درمان و نتایج احتمالی آن را توضیح دهد. همچنین پزشک و بیمار میتوانند با کمک هم برنامه درمانی خاصی را طراحی کنند که مطابق با نیازهای بیمار باشد.
بیماران قبل از شروع درمان میتوانند این سؤالات را از پزشک بپرسند:
بیماری من در چه مرحلهای است؟ آیا سرطان گسترش یافته؟ اگر چنین است، کجا؟
گزینههای درمانی من کدام هستند؟ کدامیک را برای من توصیه میکنید؟ آیا بیش از یک نوع درمان دریافت خواهم کرد؟
فواید مورد انتظار هر نوع درمان کدامند؟ آیا این نوع درمان، بیماری را درمان میکند و یا فقط آن را کنترل میکند؟
خطرها و عوارض جانبی احتمالی هر درمان چیست؟ آیا دارویی برای کنترل عوارض جانبی به من خواهید داد؟
درمان چقدر طول خواهد کشید؟
هزینه احتمالی درمان چقدر خواهد بود؟ آیا بیمه هزینهها را پوشش خواهد داد؟
درمان چگونه بر فعالیتهای روزمره من تأثیر خواهد گذاشت؟
هر چند وقت یکبار نیاز به معاینه عمومی دارم؟
آیا شرکت در پژوهش بالینی برای من مناسب است؟
لازم نیست بیماران همۀ سؤالها را در یک جلسه بپرسند و یا پاسخ تمام آنها را دریافت کنند. فرصتهای دیگری هم خواهند داشت تا از پزشک بخواهند موارد مبهم را برای آنها روشن کرده و نیز از وی تقاضای اطلاعات بیشتری بکنند.
شیوههای درمان
مبتلایان به سرطان کلیه ممکن است تحت عمل جراحی، آمبولیزه (مسدود)کردن شریان (Embolization)، پرتودرمانی، درمان بیولوژیک، و یا شیمیدرمانی قرار بگیرند. برخی از بیماران هم ترکیبی از درمانها را دریافت میکنند.
در هر مرحله از بیماری، مبتلایان به سرطان کلیه، درمانی را برای کنترل درد و یا علائم دیگر، کاهش عوارض جانبی درمان و کاهش مشکلات عاطفی و عملی دریافت میکنند. این نوع درمان، مدیریت علائم بیماری، مراقبتهای حمایتی و یا مراقبتهای تسکینی نامیده شود.
بیمار میتواند از پزشک خود دربارۀ شرکت در یک پژوهش بالینی – که مطالعه تحقیقاتی شیوههای جدید درمان است – نظر بخواهد. بخش امیدهای تحقیقات سرطان» اطلاعات بیشتری را دربارۀ پژوهشهای بالینی ارائه میکند.
جراحی رایجترین نوع درمان برای سرطان کلیه است و نوعی درمان موضعی بهحساب می آید. جراحی، سرطان در کلیه و نواحی نزدیک به تومور را درمان میکند.
به جراحی که جهت برداشتن کلیه انجام میشود نفرکتومی (خارج کردن کلیه) (Nephrectomy) میگویند. انواع مختلفی از نفرکتومی هست که نوع آن اساساً بستگی به مرحله تومور دارد. پزشک میتواند هر نوع درمان را تشریح کرده و توضیح دهد که کدام مورد، مناسبترین نوع درمان برای بیمار است.
برداشتن کامل کلیه (Radical Nephrectomy): سرطان کلیه معمولاً از طریق نفرکتومی اساسی درمان میشود که در آن جراح تمام کلیه همراه با غده آدرنال و قسمتی از بافت اطراف آن را برمیدارد. تعدادی از غدد لنفاوی اطراف نیز ممکن است برداشته شوند.
برداشتن سادۀ کلیه (Simple Nephrectomy): جراح فقط کلیه را خارج میکند، بعضی از بیماران مبتلا به سرطان کلیه در مرحله یک (۱) معمولاً تحت عمل جراحی نفرکتومی ساده قرار میگیرند.
برداشتن جزئی از کلیه (Partial Nephrectomy): جراح تنها بخشی از کلیه را که حاوی تومور است خارج میکند. این نوع جراحی معمولاً برای بیمارانی بهکار میرود که تنها یک کلیه دارند یا سرطان بر هر دو کلیه آنها اثر گذاشته است. علاوه بر این، بیمارانی که تومور کلیۀ آنها کوچک (کمتراز ۴ سانتیمتر) است هم ممکن است تحت این جراحی قرار بگیرند.
بیماران، قبل از جراحی میتوانند این سؤالات را از پزشک بپرسند:
چه نوع عمل جراحی را برای من توصیه میکنید؟
آیا باید غدد لنفاوی برداشته شود؟ و چرا؟
جراحی چه خطراتی دارد؟ آیا دچار عوارض طولانیمدت خواهم شد؟ آیا نیاز به دیالیز خواهم داشت؟
آیا لازم است که مقداری از خون خود را ذخیره کنم تا در موقع نیاز به تزریق انتقال خون از آن استفاده شود؟
بعد از عمل چه احساسی خواهم داشت؟
چه مدت باید در بیمارستان بستری باشم؟
چه موقع میتوانم به فعالیتهای عادی و روزمره خود برگردم؟
هر چند وقت یکبار باید معاینه عمومی شوم؟
آیا شرکت در پژوهش بالینی برای من مناسب است؟
آمبولیزه کردن شریان
آمبولیزه کردن شریان، نوعی درمان موضعی است که تومور را کوچک میکند. گاهی این درمان قبل از عمل جراحی انجام میشود تا آن را سادهتر کند. زمانیکه امکان جراحی وجود ندارد، آمبولیزاسیون ممکن است جهت کمک به کاهش علائم سرطان کلیه مورد استفاده قرار گیرد.
پزشک یک لوله باریک (کاتتر) را داخل رگ خونی پا وارد میکند. لوله از داخل رگ خونی اصلی (شریان کلیه) که فراهمکننده خون برای کلیه است عبور داده میشود، و جهت انسداد جریان خون به کلیه مادهای را وارد خون میکند و این انسداد مانع رسیدن اکسیژن و دیگر مواد مورد نیاز جهت رشد تومور میشود.
بیماران قبل از شروع آمبولیزه کردن شریان میتوانند این سؤالها را از پزشک بپرسند:
چرا به این روش نیاز دارم؟
آیا باید در بیمارستان بستری شوم؟ برای چه مدت؟
خطرات و عوارض جانبی آن چیست؟
آیا شرکت در پژوهش بالینی برای من مناسب است؟
پرتودرمانی
پرتودرمانی (که به آن رادیوتراپی هم میگویند) نوعی دیگر از درمان موضعی است. در پرتودرمانی از اشعۀ با انرژی بالا جهت از بین بردن سلولهای سرطانی استفاده میشود. این نوع درمان فقط بر سلولهای سرطانی در ناحیه مورد درمان اثر میگذارد. دستگاه بزرگی، پرتو را به بدن میفرستد. بیمار در بیمارستان و یا درمانگاه به مدت ۵ روز در هفته و طی چندین هفته این درمان دریافت خواهد کرد.
تعداد کمی از بیماران قبل از جراحی جهت کوچک کردن تومور تحت پرتودرمانی قرار میگیرند. بعضی نیز آن را بعد از جراحی و جهت از بین بردن سلولهای سرطانی باقیمانده در محل تحت پرتو درمانی قرار میگیرند. کسانی که میتوانند تحت عمل جراحی قرار بگیرند ممکن است جهت تسکین درد و دیگر مشکلات بهوجود آمده در اثر سرطان، تحت پرتودرمانی قرار بگیرند.
بیماران قبل از شروع پرتودرمانی، میتوانند این سؤالها را از پزشک بپرسند:
چرا نیاز به این نوع درمان دارم؟
خطرات و عوارض جانبی این درمان چیست؟
آیا دچار عوارض طولانی خواهم شد؟
درمان چه موقع شروع خواهد شد؟ چه وقت تمام میشود؟
در طول درمان چه احساسی خواهم داشت؟
جهت مراقبت از خود در طول درمان چه کارهایی باید انجام دهم؟
آیا میتوانم به فعالیتهای روزمره خود ادامه دهم؟
هر چند وقت یکبار نیاز به معاینه عمومی دارم؟
آیا شرکت در یک پژوهش بالینی برای من مناسب است؟
درمان بیولوژیک
درمان بیولوژیک نوعی درمان سیستمیک (فراگیر) است. در این نوع درمان از مادهای استفاده میشود که از طریق جریان خون وارد سلولها شده و تمام سلولهای بدن را تحت تأثیر قرار میدهد. درمان بیولوژیک از توانایی طبیعی بدن (سیستم ایمنی) جهت مبارزه با سرطان استفاده میکند.
پزشک بعضی از بیمارانی که دارای سرطان متاستاتیک کلیه هستند، Intrfiro Alph و یا Interleukin2 (که IL-2 و یا Aldesleukin نامیده میشوند) تجویز میکند. بدن بهطور طبیعی این مادهها را به مقدار کم و در پاسخ به عفونتها و سایر بیماریها تولید میکند. برای درمان سرطان، این مواد در مقادیر زیاد در آزمایشگاه ساخته میشوند.
شیمیدرمانی
شیمیدرمانی نیز نوعی درمان سیستمیک است. داروهای ضدسرطان از طریق خون در کلیه قسمتهای بدن جریان میِیابند. اگرچه که این داروها برای درمان بسیاری از بیماریها مفید واقع شدهاند، اما برای مبارزه با سرطان کلیه استفاده کمی دارند. بههرحال، بسیاری از پزشکان درحال مطالعۀ داروهای جدید و ترکیبات دارویی جدیدی هستند که ممکن است مؤثر واقع شوند. بخش امیدبخشی تحقیقات سرطان» اطلاعات بیشتری را دربارۀ این مطالعات ارائه میدهد. بیماران قبل از شروع درمان بیولوژیک و شیمیدرمانی میتوانند این سؤالات را از پزشک بپرسند:
چرا نیاز به این درمان دارم؟
این درمان چگونه عمل میکند؟
فواید احتمالی این درمان چیست؟
خطرها و عوارض جانبی احتمالی این درمان چه هستند؟ من چه کاری میتوانم برای مقابله با آن انجام دهم؟
درمان چه موقع آغاز میشود؟ چه وقت تمام میشود؟
آیا نیاز دارم در بیمارستان بستری شوم؟ برای چه مدت؟
درمان بر فعالیتهای روزمره من چه تأثیری خواهد داشت؟
آیا شرکت در پژوهش بالینی برای من مناسب است؟
عوارض جانبی درمان سرطان
از آنجا که درمان ممکن است به بافتها و سلولهای سالم آسیب برساند، بنابراین عوارض جانبی ناخواسته رایج هستند. این عوارض جانبی بستگی به بسیاری از عوامل، از قبیل محل تومور و نوع و میزان درمان دارد. عوارض جانبی معمولاً برای همۀ افراد یکسان نبوده و حتی هر جلسۀ درمان با جلسۀ دیگر تفاوت دارد. قبل از شروع درمان، گروه پزشکی، عوارض جانبی احتمالی را برای بیمار تشریح کرده و راههایی را جهت کمک به بیمار برای مدیریت آنها پیشنهاد میکند.
پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) مقالههای مفیدی را دربارۀ درمان سرطان و راههای مقابله با عوارض جانبی آن فراهم کرده است که از جمله، عبارتند از: شما و پرتودرمانی، شما و شیمیدرمانی، و توصیههایی در مورد تغذیه برای بیماران سرطانی. برای دسترسی به سایر منابع اطلاعاتی دربارۀ عوارض جانبی به بخش انتشارات پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) مراجعه کنید.
بهبود بعد از جراحی نیاز به زمان دارد. زمان لازم جهت بهبود برای هر بیمار متفاوت است. بیماران اغلب در روزهای اول بعد از جراحی احساس ناراحتی میکنند. بهرحال، دارو معمولاً میتوانند درد را کنترل کند. بیمار باید قبل از جراحی، درمورد برنامهای جهت تسکین درد با پزشک و یا پرستار خود صحبت کند. در صورت نیاز به تسکین بیشتر درد، پزشک میتواند بعد از جراحی برنامه را تغییر دهد.احساس ضعف و خستگی برای مدتی بعد از عمل، رایج است. گروه مراقب پزشکی با کنترل میزان مایعات مصرفشده توسط بیمار و میزان ادرار تولید شده، علائم احتمالی مشکلات کلیه را تحتنظر قرار میدهد. آنها همچنین مراقب علائم خونریزی، عفونت، و یا دیگر مشکلاتی را که نیاز به درمان فوری دارند هستند. تستهای آزمایشگاهی به گروه مراقب پزشکی کمک میکند که علائم بروز مشکلات را زیر نظر داشتهباشد.
اگر یک کلیه برداشته شود، کلیه باقیمانده عموماً قادر خواهد بود که کار هر دو کلیه را انجام دهد. اما اگر کلیه باقیمانده بهخوبی کار نکند و یا هر دو کلیه برداشته شوند، برای تصفیۀ خون باید دیالیز انجام شود. برای تعداد کمی از بیماران هم، پیوند کلیه میتواند یک گزینه باشد. برای انجام این فرآیند، جراح متخصص پیوند، کلیه سالم یک اهداکننده را جایگزین کلیه بیمار میکند.
آمبولیزه کردن شریان
بعد از آمبولیزه کردن شریان، برخی بیماران دچار کمردرد و یا تب خواهند شد. دیگر عوارض جانبی عبارتند از حالت تهوع و استفراغ.
پرتودرمانی
عوارض جانبی پرتودرمانی بستگی زیادی به میزان پرتوی داده شده و محل مورد درمان دارد. ممکن است بیمار در طول پرتودرمانی و بهخصوص در طی هفتههای آخر درمان بسیار احساس خستگی کند. استراحت از اهمیت بالایی برخوردار است، اما پزشکان اغلب توصیه میکنند که بیماران تا حد امکان فعال باقی بمانند.
پرتودرمانی کلیه و نواحی اطراف آن بعضی وقتها باعث تهوع، استفراغ، اسهال، و یا ناراحتی در دفع ادرار میشود. پرتودرمانی همچنین باعث کاهش تعداد گلبولهای سفید سالم خون، که در بدن در مقابل عفونت دفاع میکنند، خواهد شد. علاوه براین، پوست در نواحی مورد درمان گاهی قرمز، خشک و حساس میشود. با اینکه عوارض جانبی پرتودرمانی میتواند باعث ناراحتی شود، پزشک معمولاً آنها را درمان و یا مهار میکند.
درمان بیولوژیک
درمان بیولوژیک گاهی باعث علائمی شبیه به آنفلولانزا، مثل چاییدن، تب، درد مفاصل، ضعف، از دست دادن اشتها، تهوع، استفراغ و اسهال میشود. بعضی بیماران دچار خارش پوست میشوند. این مشکلات میتواند جدی باشد، اما بعداز اینکه درمان متوقف شود برطرف میشوند.
شیمیدرمانی
عوارض جانبی شیمیدرمانی بستگی زیادی به داروهای بهخصوص و میزان مصرف آن در هر وعده دارد. بهطور کلی، داروهای ضدسرطان بر سلولهایی که بهسرعت تقسیم میشوند تأثیر میگذارند، بهخصوص بر:
سلولهای خونی: این سلولها با عفونت مبارزه کرده، به انعقاد خون کمک میکنند و اکسیژن را به تمام نقاط بدن میرسانند. وقتی که داروها بر سلولهای خونی اثر میگذارند، احتمال بیشتری هست که بیمار به عفونت دچار شود، بهسادگی کبود شده و یا خونریزی کند و ممکن است احساس ضعف و خستگی هم بکند.
سلولهای موجود در ریشه مو: شیمیدرمانی میتواند منجر به ریزش مو شود. ولی موها دوباره رشد میکنند، اما موهای جدید گاهی تا حدودی در رنگ و بافت متفاوت از قبل خواهند بود.
سلولهایی که دستگاه گوارش را میپوشانند: شیمیدرمانی میتواند باعث کماشتهایی، تهوع و استفراغ، اسهال، و یا سوزش لب و دهان شود. بسیاری از این عوارض جانبی با دارو قابل کنترل هستند.
تغذیه
بیمار باید در طول درمان سرطان، خوب تغذیه کند. آنها باید کالری کافی جهت حفظ وزن متعادل و پروتئین کافی جهت حفظ توانایی خود را دریافت کنند. تغذیه خوب اغلب به مبتلایان به سرطان کمک میکند که احساس بهتری داشته و انرژی کافی داشته باشند.
اما خوب خوردن در بعضی مواقع مشکل است. اگر بیمار احساس خستگی و ناراحتی کند، معمولاً تمایلی به خوردن از خود نشان نمیدهد. علاوه براین، عوارض جانبی درمان از قبیل: کماشتهایی، حالت تهوع، و یا استفراغ، میتواند مشکلساز باشد. بعضی از بیماران در طول درمان سرطان، احساس میکنند که غذا طعم خوبی ندارد.
پزشک، متخصص تغذیه، و دیگر مراقبین سلامت شیوههایی راجهت حفظ تغذیه سالم ارائه میکنند. بیمار و خانوادۀ او میتوانند مقاله پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) به نام توصیههایی دربارۀ تغذیه بیماران سرطانی را که حاوی بسیاری از ایدهها و دستورهای غذایی مفید است، مطالعه کنند. بخش انتشارات پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) شما را راهنمایی میکند که چگونه به این انتشارات دست پیدا کنید.
مراقبت پیگیرانه
پیگیری مراقبت پس از درمان سرطان کلیه، بسیار مهم است. حتی وقتی که بهنظر میرسد سرطان بهطور کامل برداشته شده و یا از بین رفته است، بعضی وقتها به علت باقی ماندن سلولهای سرطانی در بدن، بیماری دوباره عود میکند. پزشک بهبود بیمار را بعد از درمان سرطان کلیه زیر نظر میگیرد و وی را جهت بررسی عود سرطان معاینه میکند. معاینات عمومی کمک میکند تا هیچ تغییری در سلامت بیمار نادیده گرفته نشود. ممکن است بیمار نیاز به انجام تستهای آزمایشگاهی، رادیوگرافی قفسه سینه، سی.تی.اسکن، و یا دیگر آزمایشها داشته باشد.
پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) مقالهای را برای بیمارانی که درمان خود را کامل کردهاند تهیه کرده تا به آنها کمک کند پاسخ سؤالهای خود را دربارۀ مراقبت حمایتی و دیگر نگرانیها بیابند. سری مقالههای رویارویی با آینده: زندگی بعد از درمان سرطان» توصیههایی را ارائه میکند تا فرد بیشترین بهره را از ملاقاتهای خود با پزشک ببرد. این مقاله توضیح میدهد که چگونه با پزشک خود دربارۀ طرح برنامهای برای بهبود و سلامت در آینده گفتوگو کنید.
حمایت از بیماران مبتلا به سرطان کلیه
زندگی با یک بیماری جدی مانند سرطان کلیه، معمولاً آسان نیست. مبتلایان به سرطان کلیه در مورد مراقبت از خانوادههای خود، حفظ شغل، و یا ادامه فعالیتهای روزمرهشان نگران هستند، نگرانی دربارۀ انواع درمان و مدیریت عوارض جانبی آنها، بستری شدن در بیمارستان، و هزینههای درمان هم رایج است. پزشکان و پرستاران و نیز دیگر اعضای گروه مراقبت پزشکی میتوانند پاسخگوی سؤالهای این بیماران دربارۀ درمان، کار، و دیگر فعالیتها باشند. ملاقات با یک مددکار اجتماعی یا مشاور و میتواند برای کسانی که مایل به صحبت دربارۀ احساسات خود و یا نگرانیهایشان هستند، مفید باشد. اغلب، مددکار اجتماعی منابع و مراجعی را جهت ارائه کمکهای مالی، رفت و آمد، پرستاری در منزل و یا حمایتهای عاطفی پیشنهاد میکند.
گروههای حمایتی هم میتوانند مفید واقع شوند. در این گروهها، بیماران و خانوادههای آنها دور هم جمع میشوند و آنچه را دربارۀ راههای مقابله با بیماری و اثرات درمان یاد گرفتهاند، با دیگران در میان میگذارند. این گروهها حمایت خود را به صورت رو در رو، از طریق تلفن و یا اینترنت ارائه میدهند. بیماران میتوانند با یکی از اعضای گروه مراقبت پزشکی خود دربارۀ پیدا کردن یک گروه حمایتی صحبت کنند.
امیدبخشی تحقیقات سرطان
پزشکان سراسر دنیا مشغول انجام پژوهشهای بالینی مختلفی هستند. این پژوهشها، مطالعات تحقیقاتی هستند که افراد بهصورت داوطلبانه در آن شرکت میکنند و شیوههای جدید درمان – از جمله درمان ملانوم – مورد مطالعه قرار میگیرد. این تحقیقات تا بهحال منجر به پیشرفتهای زیادی شده و پژوهشگران به تحقیقات خود جهت یافتن شیوههایی که مؤثرتر باشند ادامه میدهند.بیمارانی که به این مطالعات میپیوندند اولین کسانی هستند که فرصت بهره بردن از درمانهایی را پیدا میکنند که در تحقیقات اولیه امیدبخش بودهاند. آنها همچنین با کمک به پزشکان جهت کسب آگاهی بیشتر دربارۀ بیماری، سهم مهمی در پیشرفت علم پزشکی دارند. اگرچه پژوهشهای بالینی ممکن است دارای خطراتی باشد، محققان جهت محافظت از بیمار بسیار با دقت عمل میکنند.پژوهشگران در حال مطالعه جراحی، درمان بیولوژیک، شیمیدرمانی و ترکیبی از این درمانها هستند. آنها همچنین درحال ترکیب شیمیدرمانی با درمانهای جدید از قبیل پیوند سلولهای بنیادی هستند. پیوند سلول بنیادی به بیمار اجازه میدهد که با میزان تجویز و مصرف بالایی از دارو، تحت درمان قرار بگیرد. میزان بالای دارو، سلولهای سرطانی و نیز گلبولهای قرمز خون را که در مغز استخوان وجود دارد، از بین میبرد. بعد از مدتی، بیمار سلولهای بنیادی سالمی را از اهداکننده دریافت میکند. سلولهای بنیادی پیوندی گلبولهای قرمز خون جدید تولید میکند.شیوههای دیگری هم در دست مطالعه است. برای مثال، محققین در حال مطالعه واکسنهای سرطان هستند که به سیستم ایمنی بدن کمک می کند تا سلولهایسرطانی کلیه را پیدا کرده و مورد حمله قرار دهند.
در بسیاری از موارد، ممکن است افراد در ابتدا علائمی مربوط به سرطان کلیه نداشته باشند. با رشد تومور، ممکن است علائم ایجاد شوند.
ممکن است شما یکی یا تعداد بیشتری از علائم سرطان کلیه را داشته باشید:
وجود خون در ادرار
یک توده در پهلو یا شکم شما
از دست دادن اشتها
دردی در پهلوی شما که خوب نمی شود
از دست دادن وزن که دلیل مشخصی نداشته باشد
تبی که هفته ها طول بکشد و به دلیل سرماخوردگی یا عفونت دیگری نباشد
خستگی شدید
کم خونی
ورم مچ پا یا پاها
سرطان کلیه ای که به دیگر نقاط بدن منتشر شده باشد میتواند علائم زیر را ایجاد کند:
تنگی نفس
سرفه ی خونی
درد استخوانی
آیا سرطان کلیه کشنده است
چگونه میتوانم بفهمم آیا سرطان کلیه دارم یا خیر؟
ممکن است شما علائم آن را داشته باشید، مانند درد در پهلو، از دست دادن وزن، یا خستگی شدید. یا ممکن است پزشک شما در هنگام انجام یک معاینه ی معمولی متوجه یک توده در پهلوی شما شود، یا علائمی از سرطان کلیه را در آزمایشی که برای بیماری دیگری انجام داده اید مشاهده کند. برای تایید تشخیص سرطان کلیه، نیاز به یک معاینه ی جسمانی، پیشینه ی پزشکی و آزمایش هایی دارید.
معاینه پزشک و تشخیص سرطان کلیه
پزشک شما شکم و پهلوهایتان را معاینه میکند تا به دنبال توده بگردد و وجود تب و فشار خون بالا به همراه موارد دیگری را در شما بررسی میکند.
آزمایش های لازم برای سرطان کلیه
همچنین ممکن است درمورد عادات سلامتی، هرگونه درد در گذشته، و درمان هایی که انجام داده اید مورد پرسش قرار بگیرید. برای تشخیص سرطان کلیه، پزشک شما یک یا تعداد بیشتری از آزمایش های زیر را برای شما انجام خواهد داد:
آزمایش ادرار که برای بررسی وجود خون یا دیگر نشانه ی سرطان در ادرار شما انجام می شود
آزمایش خون که چگونگی عملکرد کلیه ی شما را نشان می دهد
پیلوگرافی داخل وریدی (IVP) عکس برداری اشعه ی ایکس از کلیه ی شما بعد از تزریق نوعی رنگ که به دستگاه اداری می رود و هرگونه تومور را مشخص میکند.
سونوگرافی از امواج صوتی استفاده میکند تا از کلیه های شما تصویری ایجاد کند. سونوگرافی میتواند به تشخیص نوع تومور جامد یا پرشده از مایع کمک کند.
سی تی اسکن از اشعه ی ایکس و رایانه استفاده میکند تا تصاویر سریالی و باجزئیاتی را از کلیه ی شما تهیه کند. سی تی اسکن عملا جایگزین پیلوگرام و سونوگرافی به عنوان ابزاری برای تشخیص سرطان کلیه شده است.
ام آر آی از امواج مغناطیسی قوی و امواج رادیوو استفاده میکند تا از بافت های نرم درون بدن شما تصویری ایجاد کند. ممکن است برای ایجاد تصویر بهتر نیاز باشد نوعی ماده ی کنتراست ویژه برای شما تزریق کنند.
آتریوگرام کلیه. این تصویر برداری برای ارزیابی خون رسانی به تومور استفاده میشود. این تصویر برداری زیاد استفاده نمی شود، اما ممکن است به تشخیص تومورهای کوچک کمک کند. این روش استفاده های دیگری نیز دارد.
سرطان کلیه بدخیم
بیوپسی یا نمونه برداری از سرطان کلیه
برخلاف خیلی از انواع دیگر سرطان، ممکن است پزشک شما بدون انجام نمونه برداری (بیوپسی) از تشخیص سرطان کلیه اطمینان حاصل کند. بعضی اوقات، برای تایید تشخیص نمونه برای انجام میشود.ممکن است پزشک شما از نمونه برداری سوزنی برای برداشت مقدار کوچکی از بافت استفاده کند، نمونه بعد از آن برای تشخیص سلول های سرطانی زیر میکروسکوپ مورد بررسی قرار می گیرد.همچنین ممکن است نمونه برداری درجه ی سرطان را مشخص کند که سرطان چه میزانی تهاجم دارد. اغلب جراح به سادگی تمام تومور را خارج میکند و بعد از آن نمونه ای از بافت را مورد بررسی قرار می دهد.
وقتی پزشک شما سرطان کلیه را تشخیص داد، ممکن است نیاز باشد که آزمایش های دیگری انجام دهید تا مشخص شود که آیا سرطان از کلیه به کلیه ی مقابل، یا دیگر قسمت های بدن منتشر شده است یا خیر.
وقتی که سرطان از جایی که شروع شده است به نقطه ی دیگری منتشر شود، متاستاز داده است. ممکن است نیاز به انجام سی تی اسکن یا ام آر آی داشته باشید. یک عکس اشعه ی ایکس از قفسه ی سینه مشخص میکند که آیا سرطان به ریه ها منشتر شده است یا خیر.یک اسکن استخوان میتواند مشخص کند که سرطان در استخوان وجود دارد. این آزمایش ها میتوانند به پزشک شما کمک کنند که درجه ی سرطان کلیه را مشخص کند.
سرطان کلیه چه درجه هایی دارد؟
پیش آگهی شما به سلامت عمومی شما و همینطور درجه و مرحله ی سرطان کلیه بستگی دارد. این ها درجه های سرطان کلیه هستند. درجه ی بالاتر به معنی تومور پیشرفته تر میباشد.
☑ تومور درجه ۱سرطانی کلیه
تومور ۷ سانتی متر یا کوچک تر و در یک کلیه باشد
☑ تومور درجه ۲ سرطانی کلیه
تومور بزرگ تر از ۷ سانتی متر و در یک کلیه باشد
☑ تومور درجه ۳ سرطانی کلیه
توموری که در کلیه و فقط یک گره لنفاوی نزدیک باشد
تومری که در کلیه وجود دارد عروق خونی را درگیر کرده باشد و ممکن است در گره لنفاوی نزیک نیز وجود داشته باشد
تومور در بافت چربی اطراف کلیه وجود داشته باشد و همچنین ممکن است گره لنفاوی اطراف را نیز درگیر کرده باشد
تومور به ورید های بزرگ یا بافت اطراف کلیه گسترش یافته، اما نه به صورت دوطرفه در غده های فوق کلیه و نه فراتر از فاسیای کلیه ای
☑ تومور درجه ۴ سرطان کلیه
سرطان به بافت های خارج از لایه ی چربی اطراف کلیه منتشر شده، و همچنین ممکن است گره های لنفاوی نزدیک را نیز درگیر کرده باشد.
سرطان ممکن است به اندام های دیگر منتشر شده باشد، مانند روده، پانکراس ویا ریه ها
سرطان به خارج از فاسیای کلیه ای منتشر شده باشد (شامل گسترش پیوسته و دوطرفه به غده های فوق کلیه)
درمان سرطان کلیه چیست؟
وقتی برای شما تشخیص سرطان کلیه داده شود و درجه ی آن مشخص گردد، شما و پزشکتان میتوانید درمان را طراحی کنید. ممکن است بخواهید اطلاعاتی بدست آورید تا احساس کنید برای تصمیم گیری اطلاعات کافی دارید.
ممکن است پزشکتان برای درمان شما را به یک متخصص ارجاع دهد. این متخصص میتواند یک اورولوژیست، یک متخصص سرطان (آنکولوژیست) یا یک جراح باشد. قبل از شروع درمان، بسیاری از افراد فکر میکنند بهتر است نظر پزشک دیگری را نیز درمورد تشخیص سرطان کلیه و درمان آن بدانند.
سرطان کلیه یکی از متداول ترین سرطان هایی است که خود به خود فروکش میکند. یا این حال وقوع آن بسیار کم است (حدود ۰٫۵ درصد).
چند نوع درمان استاندارد برای سرطان کلیه وجود دارد. در بیشتر موارد، جراحی اولین قدم است. حتی اگر با جراحی تمام تومور خارج شود، ممکن است پزشک شما درمان اضافه تری پیشنهاد کند تا هرگونه سلول سرطانی باقی مانده و غیرقابل مشاهده را از بین ببرد.
انواع جراحی سرطان کلیه
این ها انواع اصلی جراحی سرطان کلیه هستند. این که کدام درمان را انجام بدهید به مقدار پیشرفت سرطان شما بستگی دارد.
✅ نفرکتومی ریشه ای
نفرکتومی ریشه ای که در آن کلیه، غده فوق کلیه و بافت اطراف را خارج میکنند. در این روش اغلب گره های لنفاوی اطراف را نیز خارج میکنند. این روش متداول ترین نوع جراحی برای سرطان کلیه است و امروزه میتواند از طریق یک برش کوچک و به وسیله لاپاراسکوپی انجام شود.
✅ نفرکتومی ساده
نفرکتومی ساده که فقط کلیه را خارج میکنند.
✅ نفرکتومی جزئی
نفرکتومی جزیی که در آن قسمت سرطانی کلیه و مقداری از بافت اطراف آن را خارج میکنند. این عمل برای افرادی که تومور کوچکی دارند (کوچک تر از ۴ سانتی متر) یا برای بیمارانی که نفرکتومی ریشه ای امکان آسیب به کلیه ی دیگر را داشته باشد استفاده میشود.
شما میتوانید با یک کلیه تا زمانی که عملکرد مناسبی داشته باشد نیز زندگی کنید. اگر جراح هردو کلیه را خارج کند یا هردو کلیه عملکرد نداشته باشند، شما برای پاکسازی خونتان نیاز به دستگاه (دیالیز) یا یک کلیه جدید (پیوند کلیه) دارید.
✅ پیوند کلیه
پیوند کلیه درصورتی امکان پذیر است که سرطان فقط در کلیه ی شما بوده باشد و دهنده ی کلیه نیز وجود داشته باشد.
اگر جراحی نتواند سرطان کلیه شما را خارج کند، ممکن است پزشک گزینه ی دیگری برای کمک به تخریب تومور پیشنهاد کند.
✅ کرایوتراپی
کریوتراپی که از سرمای شدید برای از بین بردن تومور استفاده میکند
✅ ابلیشن رادیوفرکوئنسی
ابلیشن رادیوفرکوئنسی که از امواج رادیویی با انرژی بالا برای سوزاندن تومور استفاده میکند.
✅ امبولیزه کردن شریانی
امبولیزه کردن شریانی که شامل وارد کردن ماده ای در شریان منتهی به کلیه است. این کار جریان خون تومور را مسدود میکند. این فرآیند ممکن است برای کمک به کوچک کردن تومور قبل از جراحی انجام شود.

هر زمان که دمای بدن شما افزایش می یابد، نشانه ای از درگیری سیستم ایمنی با یک مزاحم است. این مزاحم می تواند یک ویروس، باکتری، یا تومور باشد.
انسان دارای دو کلیه است که این اندام های لوبیایی شکل زیر قفسه سینه در دو طرف ستون فقرات قرار گرفته اند. وظیفه اصلی کلیه ها پالایش مواد زائد از خون و تبدیل آنها به ادرار است.
از نشانههای خاموش سرطان کلیه
کلیه ها نیز همانند دیگر بخش های بدن انسان می توانند درگیر سرطان شوند و شایعترین نوع آن سرطان سلول کلیوی است.
دلایل سرطان کلیه چه چیزهای هستند؟
گاهی اوقان سرطان کلیه می تواند ارثی باشد. سیگار کشیدن نیز یکی از دلایل شایع ابتلا به سرطان کلیه است و ترک سیگار تنها روش برای کاهش احتمال مواجهه با این شرایط است. از دیگر عوامل خطرآفرین می توان به اضافه وزن، فشار خون بالا، و استفاده بیش از حد و بلند مدت از داروهای ضد درد اشاره کرد.
با برخی از نشانه های سرطان کلیه که شاید آنها را نادیده بگیرید بیشتر آشنا می شویم.
یک توده در شکم، پهلو یا کمر
از آنجایی که کلیه ها در قسمتی بسیار عمیق از بدن قرار گرفته اند، بیماران مبتلا به سرطان کلیه در مراحل اولیه بیماری با علائم بسیار کم یا هیچ علائمی مواجه نمی شوند، از این رو، تشخیص این که سرطان چه زمانی در کلیه های آغاز شده دشوار است. بیمار به ندرت یک تومور را به عنوان نشانه ای از سرطان کلیه احساس خواهد کرد. اگر این اتفاق رخ دهد، تومور ممکن است در مرحله ای پیشرفته از بیماری قرار داشته باشد.
نمایان شدن مساله ای در نتایج یک آزمایش
سرطان همواره در مراحل پایانی شناسایی نمی شود. افراد ممکن است آزمایش های تصویربرداری مانند سونوگرافی یا امآرآی را به دلایلی کاملا غیر مرتبط انجام دهند که در آنها تومور نیز مشاهده می شود، از این رو، حداقل دو سوم از این بیماران اغلب زمانی متوجه سرطان می شوند که تومور بسیار کوچک است. این شرایط خوب است زیرا هرچه سرطان زودتر تشخیص داده شود، درمان آن نیز می تواند با نتایج بهتری همراه باشد.
احساس درد خفیف در پهلو
احساس درد پایدار در پهلو که از بین نمی رود باید زنگ هشدار را به صدا درآورده و برای بررسی دقیقتر به پزشک مراجعه کنید. البته نباید خیلی زود نتیجه گیری کرده و نگران یک بیماری شدید مانند سرطان شوید زیرا درد ممکن است به دلایل دیگر که شرایطی وخیم و جدی نیستند نیز شکل گرفته باشد.
خون در ادرار
مشاهده خون در ادرار نشانه قطعی ابتلا به سرطان کلیه نیست، اما باید زنگ هشدار را برای شما به صدا درآورد. ممکن است این شرایط از مشکلات رایج مانند یک عفونت دستگاه ادراری ناشی شده یا تنها مصرف برخی مواد غذایی مانند چغندر موجب تغییر رنگ ادرار شما شده باشد. با این وجود، اگر خون در ادرار به واسطه سرطان کلیه شکل گرفته باشد، احتمالا بیماری در مرحله پیشرفته قرار دارد. در هر صورت برای بررسی دقیق شرایط به پزشک مراجعه کنید.
خستگی، کاهش وزن
خستگی، بی اشتهایی، و کاهش وزن بی دلیل سه نشانه ای هستند که در مراحل پیشرفتهتر سرطان کلیه ظاهر می شوند. با این وجود، آنها نشانه هایی فریبنده هستند زیرا عوامل دیگری مانند استرس نیز ممکن است در پس این شرایط قرار داشته باشند. اما اگر به رغم خواب کافی همچنان با احساس خستگی مواجه هستید یا بدون تغییر در برنامه غذایی خود کاهش وزن را تجربه می کنید، مراجعه به پزشک برای بررسی دقیق شرایط بهترین گزینه است.
افزایش فشار خون
اگر فشار خون شما به طور معمول در سطح خوب و عادی قرار داشته، اما اخیرا متوجه افزایش آن شده اید، این می تواند به بروز مساله ای جدی مانند سرطان کلیه اشاره داشته باشد. کلیه ها از طریق ترشح هورمونی به نام رنین به مدیریت تعادل مایع و فشار خون در بدن شما کمک می کنند. سرطان می تواند در این فرآیند اختلال ایجاد کند. برای بررسی شرایط و مشخص شدن دلیل فشار خون بالا به پزشک مراجعه کنید.
کم خونی
بخشی از دلیل احساس خستگی شما می تواند با شمارش کم گلبول های قرمز خون مرتبط باشد. هورمون دیگری به نام اریتروپوئیتین که توسط کلیه ها ترشح می شود، مغز استخوان را برای تولید گلبول های قرمز خون تشویق می کند. انسان برای تحویل اکسیژن به بخش های مختلف بدن به گلبول های قرمز خون وابسته است و زمانی که تعداد آنها کم باشد، سطوح انرژی نیز کاهش می یابد.
تب بدون ابتلا به سرماخوردگی، آنفلوانزا یا عفونت دیگر
هر زمان که دمای بدن شما افزایش می یابد، نشانه ای از درگیری سیستم ایمنی با یک مزاحم است. این مزاحم می تواند یک ویروس، باکتری، یا تومور باشد. اگر با تعریق شبانه یا احساس گرگرفتگی مواجه هستید، نظارت بر دمای بدن خود را مد نظر قرار دهید. در غیاب دیگر علائم آشکار عفونت، مانند سرفه، عطسه، یا دردهای ماهیچه ای، مواجهه با تب نشانه ای هشدار دهنده است و باید برای بررسی دقیق شرایط به پزشک مراجعه کنید.
تورم سیاهرگ های اطراف بیضه راست
در شرایطی که ممکن است در هر دو بیضه رخ دهد، واریل - خوشه ای از سیاهرگ های متورم - بیشتر بیضه راست را تحت تاثیر قرار می دهد و ممکن است نشانه از یک تومور بزرگ کلیوی نیز باشد. برای بررسی دقیق شرایط به پزشک مراجعه کنید.
سرطان کلیه چگونه معالجه می شود؟
طی یک دهه گذشته روش های درمان پیشرفت های چشمگیری را شاهد بوده اند. ایمنی درمانی یکی از جدیدترین روش های درمان است که به افزایش توانایی سیستم ایمنی برای تشخیص و کنترل تومورها کمک می کند. دو داروی نیولوماب (Nivolumab) و ایپیلیموماب (Ipilimumab) تایید شده و برای بیماران مبتلا به بیماری پیشرفته استفاده می شوند.
آیا عمل جراحی یک گزینه است؟
از آنجایی که میانگین سن تشخیص سرطان کلیه 64 سال است، نیمی از بیماران مبتلا به سرطان کلیه بیش از 65 سال سن دارند که انجام عمل جراحی را پر خطرتر می سازد. افرادی که سرطان در آنها زود تشخیص داده شده است، نامزدهای خوبی برای برداشتن تومور هستند. از سوی دیگر، اگر فردی به بیماری قلبی یا ریوی مبتلا باشد، انجام عمل جراحی ممکن است بسیار خطرناک باشد. پزشک با توجه به ویژگی های تومور مانند این که با چه سرعتی در حال رشد است و سابقه سلامت فرد، ارزیابی خطرات در برابر فواید انجام عمل جراحی را انجام خواهد داد.
آیا می توان سرطان کلیه را درمان کرد؟
همانند انواع دیگر سرطان، درمان سرطان کلیه به این که بیماری چه زمانی تشخیص داده شده است، بستگی دارد. اگر سرطان زود تشخیص داده شده باشد، احتمال درمان و بهبودی نیز بیشتر است. اما اگر سرطان پیشرفته باشد و به بخش های دیگر بدن سرایت کرده باشد، احتمال بقای بیمار طی پنج تا 10 سال پس از معالجه تنها 10 تا 20 درصد است. سرطان کلیه زمانی که با ورود به حالت متاستاز بسیار تهاجمی می شود.
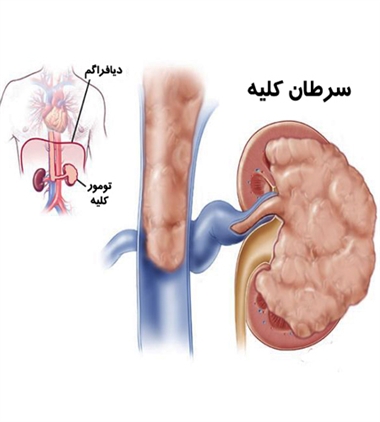
سرطان کلیه از بیماریهایی است که با علائمی همچون درد در پهلو و یا ادرار خونی مشخص میگردد. استعمال دخانیات و فشار خون بالا از مهمترین علل سرطان کلیه بوده که با استفاده از روش نفرکتومی میتوان این بیماری را درمان کرد.
سرطان کلیه نوعی سرطان است که در سلولهای کلیه ایجاد میشود. این سرطان یا سلولهای کلیه را مبتلا میسازد و یا سلولهای اوروتلیال درون لگنچههای کلیه را مورد هدف قرار میدهد. (لگنچه کلیه، فضایی خالی در میان کلیه است که ادرار در آن جمع میگردد.) سرطان کلیه میتواند یک تومور ثانویه ناشی از متاستاز سرطانی دیگر در هر کجای بدن باشد. (به گسترش و مهاجرت سلولهای سرطانی از یک بافت به بافتهای دیگر، متاستاز گفته میشود.)
این سرطان معمولاً در افراد بالاتر از ۴۰ سال دیده میشود، ولی علت دقیق این بیماری مشخص نیست. وقتی که سرطان به بیرون از کلیه گسترش مییابد، سلولهای سرطانی اغلب در غدد لنفاوی اطراف یافت میشوند. این بیماری همچنین گاهی به ریهها، استخوانها و یا کبد نفوذ میکند و ممکن است از یک کلیه به کلیهی دیگر منتقل شود.
نشانهها و علائم سرطان کلیه چیست؟
درد در پهلوها یا یک طرف پهلو
وجود خون در ادرار که یا فرد به وضوح آنرا در ادرار خود میبیند یا اینکه به وسیله آزمایش تشخیص داده میشود.
احساس فشار در شکم و در مراحل تکامل یافته سرطان وجود توده قابل لمس
فشار خون بالا
تب و تعریق داغ
خستگی و سردرد مداوم
لاغری غیر قابل توصیف و پائین آمدن توانایی بدن
هر چند هر کدام از این علائم میتواند نشانه بیماریهای دیگری باشند. وجود توده در پهلو ها یا شکم، کاهش اشتها، درد مزمن در پهلوها، تب بیدلیل، کمخونی، تورم در ناحیه پا و مچ پا، از دیگر علایم این بیماری هستند، ضمن اینکه تنگی نفس، سرفه خونی و استخوان درد از علایم پیشرفته این بیماری هستند. سرطان کلیه در مراحل اولیه بیماری علامت ظاهری ندارد و معمولا به طور تصادفی به کمک سی تی اسکن بقیه اندامهای بدن تشخیص داده میشود.
علت سرطان کلیه چیست؟
مطالعات، عوامل زیر را به عنوان عامل خطرزا به بروز این بیماری مشخص کرده است:
استعمال دخانیات: سیگاریها دو برابر بیشتر از غیرسیگاریها در معرض ابتلا به این بیماری هستند.
چاقی مفرط: کسانی که دچار چاقی مفرط هستند بیشتر در معرض ابتلا به این بیماری قرار دارند.
فشار خون بالا: فشارخون بالا خطر ابتلا به آن را افزایش میدهد.
دیالیز طولانیمدت: دیالیز نوعی درمان در کسانی است که کلیههای آنها خوب کار نمیکند. دیالیز شدن طی مدت چندین سال باعث افزایش خطر ابتلا به سرطان کلیه میشود.
شغل: برخی افراد بیشتر در معرض خطر ابتلا به این نوع سرطان هستند، زیرا آنها در معرض تماس با برخی مواد شیمیایی خاص و یا عناصری در محل کار خود قرار میگیرند. کارگرانی که در کورههای زغالسنگ در صنعت فولاد و آهن کار میکنند در خطر ابتلا به این بیماری قرار دارند. کارگرانی هم که درمعرض پنبه نسوز و کادمیوم (Cadmium) قرار دارند نیز در خطر هستند.
مرحله بندی سرطان کلیه
برای طرح بهترین درمان، پزشک باید مرحله (درجه شدت) بیماری را بداند. مرحله بیماری به اندازه تومور و اینکه سرطان گسترش یافته یا نه و به چه قسمتهایی از بدن رسوخ کرده است، بستگی دارد.
پزشکان این سرطان را به چهار مرحله تقسیم بندی میکنند:
مرحله یک: در این مرحله تومور به اندازه 7 سانتیمتر و حداکثر به انداره یک توپ تنیس است. سلولهای سرطانی تنها در کلیه یافت میشوند.
مرحله دوم: در این مرحله تومور سرطانی بزرگتر از 7 سانتیمتر است و سلولهای سرطانی همچنان فقط در کلیه یافت میشوند.
مرحله سوم: در این مرحله تومور فراتر از کلیهها نرفته، اما سلولهای سرطانی دردستگاه لنفاوی و در یکی از غدد لنفاوی اطراف گسترش یافته، و یا تومور به غده آدرنال (غده آدرنال، غدهای است که در بالای کلیه قرار گرفته است) و یا لایههای چربی و بافتهای فیبری (لیفی) که کلیهها را احاطه کردهاند هجوم برده، اما سلولهای سرطانی فراتر از بافت فیبریوس نرفتهاند.
مرحله چهارم: مرحله چهارم این سرطان شامل یکی از موارد زیر است:
تومور از بافت فیبریوس (لیفی) که کلیهها را دربرمیگیرد فراتر رفته است.
سلولهای سرطانی در بیشتر از یک غده لنفاوی یافت میشوند.
سرطان به دیگر قسمتهای بدن از قبیل ریهها نفوذ کرده است.
انواع سرطان کلیه
انواع مختلفی از سرطان وجود دارد که احتمال دارد در کلیهها آغاز شود. سرطان سلول کلیوی (Renal Cell Cancer) رایجترین نوع سرطان کلیه در بزرگسالان است. این نوع سرطان آدنوکارسینوم (Adenocarcinoma) کلیوی و یا هایپرنفروم (Hypernephroma) نیز نامیده میشود. نوع دیگری از سرطان به نام کارسینوم سلول ترانزیشنال (Transitional Cell Carcinoma) هم وجود دارد که بر کلیهها اثر میگذارد. این نوع سرطان شبیه به سرطان مثانه بوده و اغلب مانند سرطان مثانه درمان میشود. تومور ویلم (Wilm's Tumor) رایجترین نوع سرطان کلیه در میان کودکان است. این سرطان با آنچه که در بزرگسالان رخ میدهد فرق داشته و به درمان متفاوتی هم نیاز دارد.
روشهای درمان سرطان کلیه
انتخاب روش درمان بستگی به مرحله بیماری، سلامت عمومی بیمار و سن او دارد. در هر مرحله از بیماری، مبتلایان به سرطان، درمانی را برای کنترل درد و یا علائم دیگر، کاهش عوارض جانبی درمان و کاهش مشکلات عاطفی و عملی دریافت میکنند. مبتلایان به این سرطان ممکن است تحت عمل جراحی، آمبولیزه (مسدود) کردن شریان (Embolization)، پرتودرمانی، درمان بیولوژیک، شیمی درمانی و یا ترکیبی از این روشهای درمانی قرار بگیرند. در ادامه مختصرا در مورد هر کدام از این روشها توضیحی داده خواهد شد.
جراحی: عمل جراحی برای بیرون آوردن کلیه از بدن، نفرکتومی (Nephrectomy) نامیده میشود که بسته به مرحله پیشروی سرطان، انواع گوناگونی دارد: برداشتن کامل کلیه (Radical Nephrectomy)، برداشتن جزئی از کلیه (Partial Nephrectomy)، برداشتن ساده کلیه (Simple Nephrectomy)
عمل جراحی معمولترین راه درمان این بیماری است و سرطان را در کلیه و مناطق نزدیک آن درمان میکند.
عوارض بعد از عمل جراحی: احساس ضعف، خستگی و ناراحتی
آمبولیزه کردن شریان: آمبولیزه کردن شریان، نوعی درمان موضعی است که در آن تومور کوچک میشود. گاهی این درمان قبل از عمل جراحی انجام میشود تا آن را سادهتر کند. زمانیکه امکان جراحی وجود ندارد، آمبولیزاسیون ممکن است جهت کمک به کاهش علائم سرطان مورد استفاده قرار گیرد. در این روش، پزشک یک لوله باریک (کاتتر) را داخل رگ خونی پا وارد میکند. لوله از داخل رگ خونی اصلی (شریان کلیه) که فراهمکننده خون برای کلیه است عبور داده میشود و جهت انسداد جریان خون به کلیه مادهای را وارد خون میکند. این انسداد مانع رسیدن اکسیژن و دیگر مواد مورد نیاز جهت رشد تومور میشود.
عوارض آمبولیزه کردن شریان: کمردرد، تب، حالت تهوع و استفراغ از عوارض این روش درمانی است.
پرتو درمانی: در این روش، از پرتوهایی با انرژی بالا برای از بین بردن سلولهای سرطانی استفاده میشود. این نوع درمان فقط بر سلولهای سرطانی در ناحیه مورد درمان اثر میگذارد.
عوارض پرتو درمانی: حالت تهوع، استفراغ، اسهال، ناراحتی در دفع ادرار، کاهش تعداد گلبولهای سفید سالم خون (که در بدن در مقابل عفونت دفاع میکنند) و قرمز، خشک و حساس شدن پوست در نواحی تحت درمان از عوارض پرتو درمانی است.
درمان بیولوژیکی: نوعی درمان سیستمیک است. در این روش از توانایی ذاتی بدن (سیستم ایمنی) برای مبارزه با سلولهای سرطانی استفاده میگردد.
عوارض روش درمانی بیولوژیک: علائم این روش درمانی گاهی شبیه به آنفلولانزا مثل چاییدن، تب، درد مفاصل، ضعف، از دست دادن اشتها، تهوع، استفراغ و اسهال است.
شیمی درمانی: در این روش داروهای ضد سرطان مصرف شد، وارد گردش خون گردیده و به سراسر بدن میرسند. با وجودی که این روش برای بسیاری از انواع سرطان مناسب است، ولی برای این نوع سرطان خیلی مفید نیست.
عوارض شیمی درمانی: شیمی درمانی میتواند باعث ریزش مو، کماشتهایی، تهوع و استفراغ، اسهال و یا سوزش لب و دهان شود.
دارو درمانی: بتازگی محققان نتیجه آزمایش دو داروی جدید درمان پیشرفته ترین سرطان کلیه را موفقیت آمیز اعلام کردند. داروی اول سیستم ایمنی را به طور موقت غیر فعال میکند و داروی دوم سیگنالهای رشد تومور را متوقف میکند.

بیدار شدن از خواب ،با یک شکم نفخ کرده بسیار ناخوشایند است اما شما می توانید از این مشکل شایع گوارشی جلوگیری کنید وبا رعایت نکات زیر به درمان نفخ معده بپردازید.
برخی از مواد غذایی علی رقم خواص زیادی که دارند ایجاد نفخ میکنند و ما نمی توانیم به دلیل ایجاد نفخ خواص بسیار آنها را نادیده بگیریم و از خیرشان بگذریم چرا که این مواد مغزی برای بدن ما بسیار لازم و ضروری است پس بهتر است راه حلی برای از بین بردن نفخ داشته باشیم
برای از بین بردن نفخ داروهایی ساخته شده اند که شاید بهتر باشد زیاد خودمان را درگیر مصرف داروهای شیمیایی نکنیم و از روش های بدون عوارض سنتی استفاده کنیم.
ادامه مطلب

دفع گاز، آروغ زدن و نفخ همگی وضعیت های طبیعی هستند. همانطور که بدن غذا را برای تولید انرژی تجزیه می کند، گاز در معده و روده کوچک تشکیل می شود. گاهی اوقات دفع گاز و آروغ میتواند شرم آور باشد. نفخ احساس پری شکم است که می تواند ناراحت کننده باشد. هرچند عده ای ممکن است زیاد گاز دفع کنند یا زیاد آروغ بزنند؛ اما دفع گاز زیاد معمولا نادر است. تغییر مواد غذایی و نوشیدنی گاهی موجب کاهش تولید گاز و رفع مشکل دفع گاز می شود.آروغ زدن (eructation) به دو شکل ارادی و غیر ارادی صورت می گیرد، و دفع گاز از معده یا مری از طریق دهان است و گاهی با صدا است. سه تا چهار آروغ پس از وعده غذایی طبیعی است و معمولا در اثر بلعیدن هوا حین غذا خوردن رخ می دهد. سایر علل آروغ شامل عادات اضطرابی و عصبانی بودن یا سایر عارضه های طبی از قبیل زخم گوارشی یا مشکلات کیسه صفرا است. در بعضی از فرهنگ ها، آروغ زدن با صدای بلند پس از خوردن غذا نشانه تقدیر از میزبان و شکران نعمت است.همه مردم گاز دفع می کنند، اما عده ای بیشتر از دیگران گاز دفع می کنند. بین 6 تا 20 بار دفع گاز در روز طبیعی است. گرچه ممکن است خجالت کننده یا ناراحت کننده باشد، گاز اضافی روده معمولا نشانگر مشکل جدی سلامتی نیست.
ادامه مطلب

پیامبر گرامی اسلام (صلّی الله علیه و آله و سلّم) می فرمایند: الْمَعِدَهُ بَیْتُ کُلِّ دَاءٍ وَ الْحِمْیَهُ رَاْسُ کُلِّ دَوَاء: معده خانه همه دردهاست و پرهیز، سرسلسله همه داروها.» (بحارالانوار، ج۵۹، باب ۸۹)
این حدیث از آنجا که از حضرت ختمی مرتبت (صلّی الله علیه و آله و سلّم) -و با عبارات مشابه از بعض دیگر حضرات معصومین علیهم السّلام-صادر شده است جای هیچ گونه شک و شبهه ای ندارد؛ اما شخصاً علاوه بر یقین اعتقادی، در طول سالهای فعّالیت خود به عنوان یک پزشک به باوری عملی در مورد صحّت این حدیث شریف نیز دست پیدا کرده ام. در واقع اگر نبود اراده ضعیف ما مردمان این دوره و زمانه و عادتمان به خوردن چرب و شیرین، می شد تقریباً به همه بیماران به جای یک انبان دارو، تنها یک برگه رژیم غذایی داد و با اطمینان شاهد روند بهبودی آنها بود. به هر حال به نظرم رسید که از جمله قدمهای اول در راه تحقق چنین اتفاقی، شناخت منطق حاکم بر رفتارهای معده است.
ادامه مطلب

اگر اسید معده به میزان کافی وجود داشته باشد، روند گوارش به خوبی انجام شده و همه چیز در بدن به خوبی پیش رفته و سوء هاضمه، نفخ و گاز کمتری را تجربه خواهید کرد.
افراد بسیاری از گوارش ضعیف رنج می برند و اسید معده کم یکی از دلایل اصلی این شرایط محسوب می شود.
اسید معده چه تاثیر بر سلامتی دارد؟
اگر گوارش شما ضعیف باشد، بدون در نظر گرفتن این که چقدر خوب غذا می خورید یا چه میزان ویتامین و مواد معدنی مصرف می کنید، به احتمال زیاد از کمبودهای تغذیه ای رنج می برید. بدن پیش از این که غذا و مکمل ها قابلیت جذب در جریان خون را بیابند نیازمند تجزیه آنها به کوچکترین ترکیبات تغذیه ای است.برخلاف تصور نادرستی که وجود دارد، سوء هاضمه، نفخ، گاز و حتی سوزش سردل اغلب با اسیدیته کم معده مرتبط هستند تا میزان بیش از حد آن. این علائم اغلب در نتیجه باقی ماندن طولانی مدت غذا در معده و نه تلاش برای هضم آنها شکل می گیرند.اگر اسید معده به میزان کافی وجود داشته باشد، روند گوارش به خوبی انجام شده و همه چیز در بدن به خوبی پیش رفته و سوء هاضمه، نفخ و گاز کمتری را تجربه خواهید کرد. اگر گوارش به سمت بالای معده باز گردد، خطر فشار بر حلقه عضلانی که معده را از مری جدا می کند، افزایش یافته که ممکن است به بازگشت اسید معده به مری و پیرو آن سوزش سردل منجر شود.اسید معده که به نام اسید هیدروکلریک شناخته می شود برای گوارش پروتئین نیاز است و همچنین به نابودی میکروب های مضر ورودی همراه با غذا کمک می کند و آسیب پذیری ما را نسبت به مسمومیت غذایی یا بیماری های عفونی دیگر کاهش می دهد.
افزون بر این، اسید معده به تجزیه ویتامین ها، مواد معدنی و مواد مغذی دیگر موجود در غذای مصرفی کمک می کند تا از جذب موثر مواد مغذی مورد نیاز بدن مانند نیاسین، اسید فولیک، ویتامین B12، ویتامین C، بتا کاروتن، منیزیم، آهن، روی، و کلسیم اطمینان حاصل شود. تمام این مواد مغذی برای دستیابی به سطوح کافی انرژی، سیستم ایمنی قوی در برابر بیماری، سطوح متعادل هورمون ها و همچنین حفظ قدرت استخوان ها، دندان ها، چشم ها و اندام های دیگر ضروری هستند.با افزایش سن، میزان اسید هیدروکلریک به طور معمول کاهش می یابد. افزون بر این، وعده های غذایی پیچیده، پرخوری و مصرف بیش از حد پروتئین به کاهش میزان این اسید منجر می شود. اگر مشکلی در غده تیروئید شما وجود داشته باشد نیز ممکن است مستعد کمبود اسید هیدروکلریک باشید. برخی دارو ها ممکن است سطوح اسید معده را کاهش دهند که تنها مشکل موجود را تشدید می کند. مصرف داروهای ضد اسید موجب بی فایده شدن اسید هیدروکلریک به واسطه خنثی کردن اسیدیته آن می شود.
ادامه مطلب
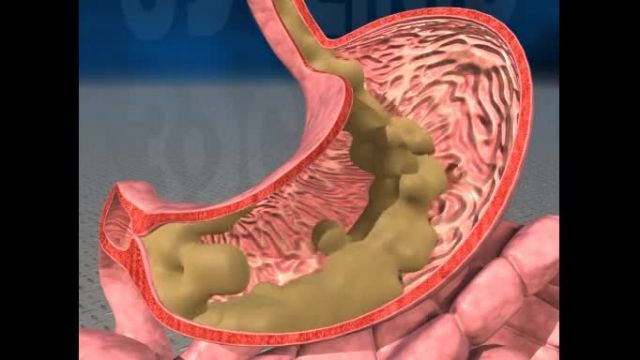
معده همسایگان متعددی دارد و البته بسته به اینکه معده پر باشد یا خالی، این همسایگان تغییر میکنند. در بالای معده، پرده دیافراگم قرار دارد که به واسطه آن، معده از قلب و ریه جدا میشود. در سمت چپ و بالایی معده هم طحال حضور دارد. در سمت راست فوقانی معده، کبد نشسته است. وقتی معده خالی است، کولون (روده بزرگ) عرضی نیز در بالای معده قرار میگیرد. سطح پشتی معده با قسمت بالای کلیه چپ، غدد فوق کلیوی و لوزالمعده مجاور است. معده محلی است برای تجمع و هضم اولیه غذاهای خوردهشده. مواد غذایی در معده ۳ تا ۴ ساعت توقف میکنند و با ترشحات معده مخلوط میشوند. به این مخلوط، سوپ معدی یا کیموس میگویند. سوپ معدی یک ماده نیمهمایع است. البته مایعات بلعیدهشده مثل آب، مستقیماً و در عرض چند دقیقه از معده و روده عبور میکنند. زمانی که این سوپ در حال شکلگیری است، دریچه بالایی معده بسته است و نمیگذارد محتویات معده به مری برگردد. پس از آماده شدن سوپ، تحت تاثیر pH اسیدی آن، دریچه پایینی معده باز میشود و محتویات معده وارد دوازدهه (قسمت ابتدایی روده کوچک) میشود. به علت اسیدی بودن محتویات معده، بروز زخمهای مخاطی در دوازدهه شایع است. از دیگر وظایف معده، ترشح آنزیمهای گوارشی، اسید معده و فاکتور ضد کمخونی است.
ادامه مطلب
معده یک کیسه عضلانی است و از قسمت های حجیم لوله گوارش و بخش گشاد شده آن است. لوله گوارش لوله ای توخالی با قطری متغیر است که ویژگی های ساختمانی مشترکی در سراسر لوله دارد و در قسمت های مختلف این لوله ساختمان آن بر حسب کارکرد آن کمی متغیر است. به طورکلی از نظر ساختمانی لوله گوارش از چهار لایه تشکیل شده است که از داخل به خارج عبارتند از: مخاط، زیر مخاط، لایه عضلانی، سروز.
محل قرارگیری معده
معده از یک طرف با مری و از طرف دیگر با دوازدهه (قسمت ابتدایی روده باریک) ارتباط دارد. معده در جنین در انتهای هفته چهارم بارداری شروع به تشکیل شدن می کند.
معده محلی برای ذخیره مواد غذایی، هضم و جذب جزیی آن است.معده به طور مایل در قسمت بالا و چپ حفره شکمی قرار گرفته است. سطح قدامی فوقانی معده به جلو و بالا متمایل است و سطح خلفی تحتانی معده به عقب و پایین متمایل است. شکل معده به پر یا خالی بودن آن و وضعیت احشایی بستگی دارد که آن را احاطه کرده اند. وقتی معده خالی است عمودی قرار گرفته و شبیه به حرف j است و در اشخاص چاق عرضی قرار می گیرد. شکل معده را می توان پس از بلع نمک باریم از طریق رادیوگرافی مورد بررسی قرار داد.معده اندامی است که قابلیت اتساع (گشاد شدن) زیادی دارد. طول آن در حدود 22.5 سانتی متر و ظرفیت آن در ابتدای تولد 30 میلی لیتر، در ابتدای بلوغ یک لیتر و در سنین بالاتر از بلوغ 1.5 تا دو لیتر است.
ادامه مطلب
فوندوس معده: بالاترین قسمت معده است که گنبدی شکل و محدب است. معمولاً داخل فوندوس معده گاز جمع می شود و در رادیوگرافی معده وجود گاز در این قسمت به وضوح دیده می شود. 2- تنه معده: این قسمت از معده می تواند افزایش حجم دهد. 3- غار معده یا آنتروپیلوریک: غار معده در فاصله بین تنه معده و مجرای پیلوریک قرار دارد. این قسمت دارای غده هایی است که غنی از سلول های ترشح کننده مو است. 4- مجرای پیلوریک: این مجرا حدود 5/2 سانتی متر طول دارد و به روده باریک ختم می شود. این مجرا در انتها لوله ای و باریک می شود و با اتصال به دریچه پیلوریک پایان می یابد. دریچه پیلوریک بین معده و دوازدهه قرار دارد. معده از نظر عروق خونی بسیار غنی است و از شریان های مختلف تغذیه می شود. عروق و اعصاب معده در ضخامت صفاقی که سطح خلفی معده را پوشانده است، منشعب می شوند. عناصری که با سطح خلفی معده مجاورت دارند، بستر معده را ایجاد می کنند. این عناصر به وسیله حفره صفاقی کوچک(پورسا امنتالیس) مجاور معده قرار می گیرند. عناصری که بستر معده را می سازند عبارتند از: 1- دیافراگم 2- غدد فوق کلیوی چپ 3- کلیه چپ 4-شریان طحالی 5- لوزالمعده 6- مزوکولون عرضی(یک چین صفاقی وسیع و پهن است که کولون عرضی(درازترین قسمت روده بزرگ) را به خلف شکم متصل می کند. 7-جسم کولیک چپ(قسمتی از روده بزرگ در پشت معده) اعصاب سمپاتیک و پاراسمپاتیک به معده عصب می دهند. اعصاب پاراسمپاتیک در معده نقش حرکتی و ترشحی دارند و تحریک آن ها موجب افزایش حرکت و افزایش ترشحات معده می شود. هم چنین موجب می شوند که دریچه ها به حالت استراحت در بیایند. اعصاب سمپاتیک معده سه نقش عمده دارند: 1- تنگ کننده عروق 2- نقش حرکتی و فعال کننده برای دریچه(اسفنگتر) پیلور، تحریک این اعصاب موجب بسته شدن دریچه می شود. ولی تحریک آن ها موجب شل شدن عضلات می شود. 3- اعصاب سمپاتیک راه عصبی برای انتقال حس درد هستند.
ادامه مطلب

متخصص بیماری های داخلی و فوق تخصص کلیه گفت: بارداری بیماری نارسایی مزمن کلیه مبتلایان را تشدید کرده و موجب پیشرفت این می شود.
به گزارش روز سه شنبه روابط عمومی انجمن حمایت از بیماران کلیوی زنجان، بهاره حاجی سلیمی، با بیان اینکه بهتر است بیماران لوپوسی و بیماران نارسایی مزمن کلیه باردار نشوند، افزود: این افراد در صورت بارداری باید در فواصل کوتاه و مکرر به پزشک نفرولوژیست و متخصص ن جهت کنترل فشارخون و عملکرد کلیه، مراجعه کنند.
وی با اشاره به اینکه پیوند کلیه افراد تاثیر منفی بر ازدواج جوانان ندارد، یادآورشد: برای جلوگیری از بارداری در افراد پیوند کلیه نباید از روش های هورمونی مانند قرص های ضد بارداری استفاده شود.
متخصص بیماری های داخلی و فوق تخصص کلیه گفت: مبتلایان به بیماری های کلیوی در صورت داشتن قصد بارداری باید از سه تا شش ماه قبل به پزشک متخصص کلیه و متخصص ن برای تغییر رژیم دارویی که ممکن است برای جنین مضر باشد، مراجعه کنند. حاجی سلیمی تاکید کرد: افرادیکه پیوند کلیه انجام داده اند، حداقل تا دو سال بعد از پیوند کلیه نباید باردار شوند و پس از این زمان در صورتی که کلیه پیوندی عملکرد خوبی داشته باشد و پزشک فوق تخصص کلیه اجازه دهد، می تواند باردار شوند.
وی، به مشکلات بیماران دیالیزی باردار اشاره کرد و افزود: ریسک فشار خون حاملگی و مرگ و میر جنین در بیماران دیالیزی در صورت حاملگی، بسیار بالاست و باید تمهیدات خاصی در دوران بارداری این افراد انجام شود. وی ادامه داد: بارداری برای بیماران دیالیز صفاقی ممنوعیت دارد و بهتر است بیماران دیالیزی تا زمانی که پیوند کلیه نکرده اند با روش های مناسب از بارداری جلوگیری کنند. حاجی سلیمی خاطرنشان کرد: با توجه به اینکه بسیاری از خانم های دیالیزی که دچار آمنوره شده اند، تخمک گذاری در آنها اتفاق نمی افتد، نیازی به جلوگیری از بارداری ندارند. متخصص بیماری های داخلی و فوق تخصص کلیه، یکی دیگر از مشکلات افراد دیالیزی را کاهش میل جنسی عنوان کرد و گفت: ناتوانی جنسی از مشکلات مردان دیالیزی است که می تواند بعد از پیوند کلیه بهبود یابد ولی تا زمانی که بیمار دیالیز می شود ممکن است با وجود دیالیز نیز این مشکلات برطرف نشود.
حاجی سلیمی افزود: بسیاری از افراد دیالیزی دچار مشکلات روانشناختی از جمله افسردگی هستند که بر روی روابط جنسی و عاطفی با همسرشان تاثیر سویی دارد که باید تحت درمان دارویی و روانشناختی قرار گیرند. وی، ازدواج دو فرد پیوندی را مناسب تر دانست و تاکید کرد: اگر هر دو فرد، پیوند کلیه موفقیت آمیزی داشته باشند و عملکرد کلیه پیوندی آن ها نیز مناسب باشد، می توانند روابط جنسی مناسب داشته و حتی اقدام به بارداری کنند.
وی اظهارکرد: از طرفی چون رژیم غذایی و دارویی آن ها مشابه است می توانند به همدیگر کمک کرده و تفاهم خوبی با هم داشته باشند.
متخصص بیماری های داخلی و فوق تخصص کلیه، به تاثیرات دیالیز در دوران بارداری بر روی مادر و جنین اشاره کرد و گفت: مادر باردار دیالیزی در خطر افزایش فشارخون و مسمومیت حاملگی قرار دارد که می تواند منجر به تشنج، مرگ مادر و جنین شود.
حاجی سلیمی ادامه داد: از طرفی همودیالیز 'دیالیز خونی' می تواند در صورت کاهش فشارخون مادر حین دیالیز منجر به کاهش خون رسانی به جفت، جنین و سقط جنین یا مرده زایی شود و در بیماران دیالیزی و نارسایی مزمن کلیوی به علت وجود توکسین های اورمیک در خون خطر سقط جنین و مرده زایی بالاست و احتمال این که بتوانند حاملگی را با موفقیت به پایان برسانند بسیار کم است و خطر کاهش رشد جنین در رحم و تولد نوزاد نارس با وزن بسیار کمتر از وزن مناسب زمان تولد در آن ها بالا بوده و احتمال زایمان زودرس نیز وجود دارد.
وی، با اشاره به این که در صورت قصد بارداری ابتدا باید سنگ کلیه درمان سپس بارداری صورت گیرد، تاکید کرد: کسانی که سنگ کلیه دارند به علت شل شدن میی ها و فشار رحم حامله بر روی آنها به ویژه میی راست و متوقف ماندن آن، ادرار در مجاری ادراری بالاتر می رود و بنابراین خطر رشد و بزرگ تر شدن سنگ قبلی یا عود سنگ یا تشکیل سنگ های جدید در کلیه ها وجود دارد.
حاجی سلیمی اظهارکرد: در صورتی که سایز سنگ بیشتر از پنج یا شش میلی متر باشد در دوران بارداری نمی توان اقدام به سنگ شکنی یا اقداماتی که نیاز به دستکاری سیستم ادراری به وسیله آندوسکوپی مثانه توسط اورولوژیست دارند را انجام داد و جراحی، فقط در صورت درد شدید، عفونت و انسداد ادراری شدید همراه با سنگ در شرایط اورژانسی انجام می شود. وی خاطرنشان کرد: بیمارانی که یک کلیه دارند در صورتی که انسداد، عفونت ادراری، سنگ کلیه و اختلال عملکرد کلیه نداشته باشند مشکلی برای باردار شدن آن ها وجود ندارد.
حاجی سلیمی افزود: این افراد باید در دوران حاملگی و پس از آن تحت نظر نفرولوژیست باشند ولی در صورتی که سنگ یا عفونت داشته باشند، باید قبل از بارداری این مشکلات کاملا درمان و ریشه کن شود.
وی متذکرشد: اگر بیمار اختلال عملکرد کلیه و کراتینین بالا داشته باشد باید از حاملگی جلوگیری کند و اگر باردار شود باید مکرر به نفرولوژیست و پزشک متخصص ن جهت کنترل فشارخون و عملکرد کلیوی و وضعیت جنین مراجعه کند.
متخصص بیماری های داخلی و فوق تخصص کلیه، بر انجام تست های عملکرد کلیوی و آنالیز ادراری و قندخون بانوان اعم از بیمار و غیر بیمار قبل از بارداری تاکید کرد و گفت: در برخی موارد بیماری های کلیوی بدون علامت هستند و فقط در آزمایشات روتین به طور اتفاقی تشخیص داده می شوند که این بیماری ها اثرات سوئی بر روی مادر و جنین دارند.
بیماری های کلیوی بی سر و صدا می آیند و تا مراحل پیشرفته خاموش بوده و علامت خاصی ندارند.به گفته متخصصان 50 درصد بیماران مبتلا به نارسایی های کلیوی، زمانی به پزشک مراجعه می کنند که دیگر وقت دیالیز آن ها است؛ یعنی زمانی که دیگر هیچ راهی برای درمان قطعی وجود ندارد.
علت اصلی ابتلا به نارسایی های کلیوی در کودکان و بزرگسالان متفاوت است.
در کودکان علت اصلی ابتلا به نارسایی کلیه، اشکالات مادرزادی در سیستم ادراری آن هاست؛ مثلاً کودکی که با یک مثانه معیوب به دنیا می آید، یا دچار برگشت ادرار از مثانه به کلیه می شود و یا این که سیستم مثانه او دچار تنگی شده است. تمامی این عوامل بر کلیه فشار می آورند و کلیه را دچار نارسایی می کنند. برای همین والدین باید به علائم ادراری کودک توجه کافی داشته باشند. علامت دیگری که بعد از تولد در کودکان بیشتر دیده می شود، عفونت ادراری است.
ادامه مطلب

نارسایی کلیه وضعیتی است که در آن کلیهها نمی توانند مواد زائد خون را به درستی فیلتر کنند. این وضعیت که ناشی از علل متابولیک و کاهش برخی هورمونهای ضروری توسط کلیه می باشد باعث انباشت آب و سموم اضافی در بدن میشود.
افرادی که به نارسایی کلیه مبتلا هستند باید یک برنامۀ تغذیه ای مناسب داشته باشند تا بتوانند فشار خون، وزن، کلسترول و میزان قند خون خود را کنترل کنند.
ادامه مطلب

گرچه بعضی از بیماری ها ارثی هستند و شاید نتوان کار چندانی برای پیشگیری از نارسایی کلیه انجام داد اما آنچه که باعث آسیب جدی به کلیه ها می شود فقط بیماری های مربوط به کلیه نیستند بلکه بیماری های زمینه ای مانند فشار خون، دیابت و .هم اگر به خوبی کنترل نشوند، کلیه را برای همیشه از کار می اندازند.
کلیه ها در دو طرف ستون فقرات و در ناحیه کمر واقع شده اند و نقشی حیاتی در بدن ایفا می کننند. طیف بیماری هایی که باعث تخریب بافت کلیه، نارسایی و در نهایت از کار افتادن کلیه می شوند، بسیارند. گرچه بعضی از بیماری ها ارثی هستند و شاید نتوان کار چندانی برای پیشگیری از نارسایی کلیه انجام داد اما آنچه که باعث آسیب جدی به کلیه ها می شود فقط بیماری های مربوط به کلیه نیستند بلکه بیماری های زمینه ای مانند فشار خون، دیابت و .هم اگر به خوبی کنترل نشوند، کلیه را برای همیشه از کار می اندازند.
ادامه مطلب
هر ساله، ۱۳.۳ میلیون نفر، به افرادی که از نارسایی کلیه رنج میبرند، اضافه میشود. این بیماری، باعث کاهش دفع اوره شده که میتواند عوارض ناگواری به دنبال داشته باشد که از آن جمله، مرگ سالانه ۱.۷ میلیون نفر در جهان را میتوان نام برد. در نتیجه، درمان و پیشگیری از نارسایی کلیوی، چالش بزرگی برای علم پزشکی مدرن، به شمار میرود.
پروفسور هائو یان» و همکارانش در دانشگاه Winsconsin-madison» و همچنین در چین، به منظور درمان و جلوگیری از نارسایی کلیه، تکنیک جدیدی مبتنی بر فناوری نانو، ارائه نمودهاند. در این تکنیک، به کمک اریگامی DNA» و استفاده از خاصیت جفت شوندگی نوکلئوید اسید DNA»، برای ساخت و دستکاری نانو ساختارهای DONs»، استفاده میشود. اثر درمانی و محافظتی این نانوساختارها، به واسطه تواناییشان در از بین بردن اقسام واکنشپذیر اتم اکسیژن و محافظت از سلولهای آسیبپذیر در برابر آنها است. تجمع نانوساختارها در کلیه، در کنار خاصیت فوق، باعث شده که این ساختارها در درمان نارسایی کلیه، عملکرد بالایی داشته باشند.در مطالعه صورت گرفته، برای اولین بار نانوساختارهای ساخته شده با تکنیک اریگامی DNA»، در بدن موجود زنده بررسی شده است. ساختار مستطیلی، در موشهای آزمایشی از کارایی بیشتری جهت درمان نارسایی کلیه برخوردار بوده است و تأثیر آن با داروی NAC» که بهعنوان درمان متعارف نارسایی کلیه استفاده میشود، قابلمقایسه و حتی بهتر بود. لازم به ذکر است که تحویل هوشمندانه دارو به اندام و بافت هدف، از چالشهای بزرگ دنیای پزشکی است که به نظر میآید اکنون با استفاده از نانوساختارهای قابل برنامهریزی، این مشکل تا حدودی مرتفع شده است.گفتنی است، خواص جفت شوندگی نوکلئوید اسیدها، این امکان را فراهم نموده که ساختارهای نانویی قابل برنامهریزی با اشکال مشخص را به منظور انجام وظایف مختلف در بدن ایجاد نمود. نانوساختارها به دلیل پایداری، سمی نبودن و ایمنی زدایی پایین، برای استفاده در بدن انسان بسیار مناسب میباشند.

نارسایی کلیه ناشی از انباشتگی بیش از حد سموم در کلیه ها است.کلیه های شما یک جفت اندام است که در سمت پایین کمر قرار گرفته اند. کلیه ها در واقع در هر دو طرف ستون فقرات شما قرار دارند. آنها خون شما را فیلتر کرده و سموم بدن را از بین می برند. کلیه سموم را به مثانه می فرستد سپس بدن این سموم را به صورت ادرار خارج می کند.
نارسایی کلیه زمانی اتفاق می افتد که کلیه ها توانایی دفع ضایعات و فیلتر کردن خون را نداشته باشند.
بسیاری از عوامل می توانند سلامت و عملکرد کلیه را تحت تاثیر قرار دهند، مانند:
قرار گرفتن در معرض آلودگی محیط زیست یا داروهای خاص
برخی بیماری های حاد و مزمن
کمبود آب شدید
ترومای کلیه (زخم و خونریزی کلیه)
اگر کلیه های شما نتوانند کار معمول خود را انجام دهند، بدن شما انباشته از سموم خواهد شد. این امر اگر درمان نشود بسیار خطرناک است و می تواند منجر به نارسایی کلیه شود.
ادامه مطلب

برای نارسایی کلیه پنج مرحله وجود دارد که ابتدا از نارسایی کلیه آغاز میشود و در مرحله پنجم به نارسایی کامل میرسد و بیمار باید دیالیز شودعلائم نارسایی کلیه میتواند به صورت بیاشتهایی، ضعف عمومی، سستی و بیحالی، بیحوصلگی، خستگی و گاهی خارش بدن بروز کند نارسایی کلیه زمانی اتفاق میافتد که فعالیت کلیه و عملکرد آن نتواند سموم داخل بدن را دفع کند. از کار افتادن کلیه حتما به معنای ایجاد اختلال در دفع ادرار نیست، حتی ممکن است حجم ادرار در 24 ساعت نیز از دیگران بیشتر باشد. البته منظور این است که ادرار کیفیت کافی ندارد تا سموم بدن را دفع کند.
ادامه مطلب

کلیه ها دو عضو لوبیایی شکل با میلیون ها واحد فیلترکننده بنام نفرون هستند که وظیفه دفع سموم و جذب مواد مغذی و شیمیایی لازم برای متابولیسم بدن را برعهده دارند. اگر این نفرون ها به هر دلیلی از جمله بیماری های کلیه یا بیماری های زمینه ای دچار آسیب و تخریب شوند، کلیه به سمت نارسایی پیش می رود.در صورتی که حدود ۹۰ درصد از نفرون ها از بین بروند، فرد در فاز انتهایی نارسایی کلیه قرار می گیرد و نیازمند دیالیز می شود. در این وضعیت کلیه ها قادر به دفع سموم و جذب مواد لازم نیستند و کارکرد تمامی ارگان های بدن را تحت تاثیر قرار می دهند. در نهایت نیز برای رهایی از مشکلات دیالیز و بهبود کامل، فرد به پیوند کلیه نیاز پیدا می کند.نارسایی کلیوی به حالتی گفته می شود که در آن هر دو کلیه سالم، کارکرد خود را از دست بدهند، اما اگر فقط یک کلیه دچار اختلال کارکرد شود، کلیه دیگر قادر به جبران وظایف آن خواهدبود.
همان طور که بسیاری از افراد به دلیل فرایند اهدا یا بیماری های مثل تومور، سنگ یا عفونت یکی از کلیه های سالم خود را از دست می دهند و بدون هیچ مشکلی قادر به زندگی کردن هستند. در این وضعیت، کلیه سالم خود را با شرایط وفق می دهد، به تدریج بزرگ تر می شود و کل وظیفه فیلتر خون را بر عهده می گیرد.
ادامه مطلب

پرستاری در سرطان شامل بخش وسیعی است، زیرا این بیماری به سن یا جنس خاصی اختصاص ندارد. در ضمن، قسمتهای مختلف بدن ممکن است به این بیماری مبتلا شوند. محدوده خاصی نیز برای مراقبت از بیمار وجود ندارد. بیمار ممکن است در خانه، بیمارستان، جامعه یا مراکز نوتوانی باشد.همان طور که همه می دانند، کلمه سرطان در جامعه ما با درد و رنج و ناراحتی و مرگ تداعی می شود. با توجه به این معناست که پرستار در مراقبت از این بیماران مسئولتیت زیادی دارد. او باید بیمار و اقوام و اطرافیان او را مورد حمایت قرار دهد و نیازهای فیزیکی، روانی، اجتماعی و فرهنگی و بحرانهای احساسی بیمار را درک کند. در ضمن باید در تمام این مدت، استانداردهای مراقبت صحیح از بیمار سرطانی را در نظر داشته باشد. بر همین اساس مواردی را در ادامه ذکر میکنیم که رعایت آنها می تواند در بهبود شرایط بیمار موثر باشد.
ادامه مطلب

خوشبختانه بر خلاف تصور بسیاری از افراد، سرطان معده به رغم خطرناک بودن، در صورت تشخیص زودهنگام درمان میشود. اگر در مراحل اولیه بیماری، زخم بدخیمی در معده دیده شود، با اقدامات آندوسکوپیک میتوان زخم را برداشت و بیمار را تحت نظارت کامل قرار داد.به گزارش اقتصاد آنلاین به نقل از تبیان، طی دو سه ساله اخیر، بارها مرکز تحقیقات سرطان دانشگاه علوم پزشکی تهران اعلام کرده سرطان معده عامل اصلی علت مرگ و میر بیماران مبتلا به سرطان در کشور است.متخصصان نیز میگویند سرطان معده از ایعترین و کشندهترین انواع سرطان است که هر سال ده هزار نفر در کشور و بویژه مردان را مبتلا میکند. حتی به گفته وزارت بهداشت و درمان، ایران بیشترین آمار سرطان معده را در هان داریم که مهمترین علت آن بالابودن میزان مرگ و میرهای ناشی از این بیماری خطرناک و خاموش است.به بیان دیگر از آنجا که این بیماری علائم اختصاصی ندارد و بسیاری از وارض آن مشابه بیماریهای معمول و بیخطر گوارشی مثل رفلاکس، زخم معده و .است، این بیماری دیر تشخیص داده میشود . در چنین شرایطی نیز معمولا نجات جان بیمار بویژه در صورت دستاندازی بیماری به سایر اندامهای بدن بسیار سخت و ناممکن میشود.با توجه به اهمیت تشخیص زودهنگام این بیماری برای درمان قطعی و نجات جان بیمار پای های دکتر اسدالله ، فوقتخصص خون و سرطانهای بالغین و عضو هیات علمی دانشگاه علوم پزشکی دانشگاه تهران نشستیم تا با نشانههای اولیه این بیماری بیشتر آشنا شویم.
ادامه مطلب
درمان اصلی سرطان معده برداشتن ضایعه از طریق جراحی یا به صورت برداشتن قسمت تحتانی معده و یا خارج کردن کامل معده و اتصال مری به روده کوچک همراه با برداشتن غدد لنفاوی مجاور عضو درگیر از طریق جراحیهای متداول یا جراحی لاپاروسکوپیک است.
دکتر امید مدیرامانی-م تخصص بیماریهای خون و سرطان در رابطه با سرطان معده و امکان درمان آن می گوید: سرطان معده یکی از شایعترین سرطانهای دستگاه گوارش است و بعد از سرطان ریه، کشندهترین نوع سرطان در جوامع انسانی محسوب می شود. مطالعات نشان داده است که متأسفانه در هرساعت یک بیمار در دنیا به علت عوارض ناشی از این بیماری جان خود را از دست میدهد. شیوع این بیماری در شرق آسیا و خاورمیانه بیشتر است.دکتر امید مدیرامانی با تأکید بر اینکه شیوع این بیماری در مردان بیشتر از ن است میگوید: نواحی درگیر با این نوع سرطان بسته به میزان شیوع متفاوت هستند. برای مثال در افرادی که زمینه التهاب قبلی معده داشتهاند، با گذشت زمان و طی سالهای متمادی این التهاب با تغییر در ساختار مخاطی به سمت بدخیمی رفته و با شیوع بالا، قسمتهای انتهایی معده را بیشتر درگیر خواهد کرد. اما در دستهای دیگر از بیماران که زمینههای التهابی کمتر داشته اند میتوان گفت، در نواحی با شیوع کمتر، بیشتر ابتدای معده در محل اتصال به مری دچار مشکل میشود. این فوق تخصص بیماریهای خون و سرطان در ادامه میافزاید: طی 30 سال گذشته به علت بهبود شرایط تشخیصی و مراجعه بموقع بیماران، میزان ابتلای مناطق انتهایی معده به این بیماری کمتر شده اما تشکیل بافتهای سرطانی در بخش های ابتدایی معده رو به افزایش است.دکتر مدیر امانی در ارتباط با عوامل خطرساز در ایجاد سرطان معده تصریح کرد: از میان عوامل خطر این بیماری میتوان به مصرف سیگار، عدم تحرک و چاقی، مصرف نمک و استفاده از غذاهای نمک سود و دودی که در شرایط نامناسبی در بعضی از مناطق نگهداری میشوند، مصرف کم میوه و سبزیجات تازه، عفونتهای معده از جمله هلیکوباکترپیلوری و اپشتین بار ویروس اشاره کرد. همچنین عامل ارث و ژنتیک به این معنا که بیماری در میان خانواده درجه اول و دوم وجود داشته باشد و مصرف چای داغ در برخی مناطق نیز میتواند از جمله این عوامل خطرساز باشد. در برخی موارد مشاهده شده افراد دارای گروه خونی A منفی نیز مستعد سرطان معده هستند.وی با تأکید بر اینکه آگاهی بیمار و مراجعه بموقع میتواند در کنترل پیشرفت بیماری و درمان مؤثر باشد عنوان میکند: علائم بالینی این بیماری در بسیاری از موارد به شکل درد قسمتهای فوقانی شکم و سوزش پشت جناغ سینه، احساس سنگینی و سیری زودرس، بیاشتهایی و کاهش وزن شدید و بدون توجیه، خونریزیهای گوارشی به شکل استفراغ خونی یا دفع مدفوع شل قیری رنگ و بدبو، گیر کردن غذا در هنگام بلع در انتهای مری وقسمت فوقانی شکم ظاهر میشود.
این فوق تخصص بیماریهای خون و سرطان در ادامه میگوید: این بیماری بر اساس شرح حال بیمار و معاینه فیزیکی توسط پزشک متخصص وانجام اقدامات تشخیصی از جمله تصویربرداری و نمونهبرداری از ضایعه به کمک اندوسکوپی قسمت فوقانی سیستم گوارشی و بررسی پاتولوژیک، قابل تشخیص است.
وی در تشریح شیوه درمان این بیماری میگوید: درمان اصلی سرطان معده برداشت ضایعه از طریق جراحی یا به صورت برداشت قسمت تحتانی معده ویا خارج کردن کامل معده و اتصال مری به روده کوچک همراه با برداشتن غدد لنفاوی مجاور عضو درگیر از طریق جراحیهای متداول یا جراحی لاپاروسکوپیک است.
اما در بعضی از موارد که به واسطه وسعت ضایعه امکان برداشت کامل ضایعه با حاشیه سالم توسط جراح میسر نیست، شیمی درمانی قبل از انجام جراحی توصیه میشود. پس از عمل جراحی براساس عمق نفوذ ضایعه در دیواره معده و تعداد غدد لنفاوی درگیر، درمانهای تکمیلی به شکل شیمی درمانی یا ترکیب شیمی درمانی و رادیوتراپی برای بیمار صورت میگیرد و بیمار تحت نظارت مستمر پزشک فوق تخصص خون و سرطان با انجام معاینات و بررسیهای اندوسکوپی و تصویربرداری قرار میگیرد.
دکتر مدیرامانی میافزاید: در مواردی که از ابتدا بیمار با درگیری ارگانهای دیگر بدن (متاستاز) مراجعه کند بر اساس شرح حال عمومی بیمار و شرایط حاکم بر ارگانهای حیاتی از جمله قلب و ریه و کبد برای شیمی درمانی یا درمانهای حمایتی تصمیمگیری خواهد شد.
این فوق تخصص بیماریهای خون و سرطان در خاتمه میگوید: در بعضی از کشورها مثل ژاپن، شیلی، ونزوئلا و کره جنوبی به واسطه شیوع بالای این بیماری اقدامات بیماریابی قبل از ایجاد علائم بالینی به صورت انجام روشهای تصویربرداری و اندوسکوپی انجام میشود و بیماری در مرحله اولیه با درمانهای محدودتر ریشه کن شده و طول عمر این بیماران نیز افزایش مییابد اما متاسفانه در سایر کشورها ،این کار فقط در بیماران علامتدار یا دارای زمینههای ژنتیکی اعمال میشود.
سرطان معده در مردان بیشتر از ن است و پیشرفت آن چندین مرحله طول می کشد و از چند روش درمان می شود جراحی، شیمی درمانی، پرتو درمانی، دارو و . .
سرطان معده معمولاً در سلول های تولید کننده مخاطی که معده را تشکیل می دهند، آغاز می شود و این نوع سرطان آدنوکارسینوما نامیده می شود.در دهه های گذشته، میزان سرطان در بخش اصلی معده در سراسر جهان کاهش یافته است.در طول مدت مشابه, سرطان در قسمت بالای معده (کاردیا) که انتهای پایینی لوله بلعیدن را تشکیل می دهد (مری) بسیار رایج شده است. این ناحیه شکم، نقطه اتصال دستگاه گوارش نامیده می شود.
انواع سرطان معده:
انواع مختلفی از سرطان معده وجود دارد، که عبارتند از:
آدنوکارسینوم معده که در سلول های درونی ترین لایه معده رشد می کند. بیشتر سرطان های معده به عنوان آدنوکارسینوم معده طبقه بندی می شوند.
لنفوم سرطان، بافت سیستم ایمنی است که ممکن است در هر جایی بافت های لنفاوی از جمله معده یافت شود. لنفوم در معده تقریباً نادر هستند و تنها حدود 4 درصد از کل سرطان های معده را تشکیل می دهند.
تومورهای استرومایی دستگاه گوارش، یا GISTs، نوع نادری از سرطان معده هستند که در سلول ویژه ای که در آستر معده به نام سلول های میانی کاجال نامیده می شود شکل می گیرد (ICCs). در زیر میکروسکوپ، سلول های GIST شبیه به سلول های عصبی یا ماهیپه ای هستند. این تومورها ممکن است در طول مسیر گوارشی گسترش یابند، اما حدود 60 تا 70 درصد در معده رخ می دهند.
تومورهای کارسینوئید معمولاً در سلول های تولید هورمونی رشد می کنند.این تومورها معمولاً به اندام های مختلف سرایت نمی کنند و تنها حدود 3 درصد از سرطان های معده را تشکیل می دهند.
ادامه مطلب

سرطان معده که یکی از عوامل مهم مرگومیر ناشی از سرطان است، در مراحل اولیهی بیماری علایم آشکاری ندارد. چقدر دربارهی این بیماری پنهان آگاهی دارید؟
سرطان زمانی آغاز میشود که رشد برخی از سلولها در بدن از کنترل خارج میشود. تقریبا تمام سلولهای موجود در بدن میتوانند سرطانی شوند و به دیگر قسمتهای بدن پراکنده شوند. سرطان معده از معده آغاز میشود. برای درک سرطان معده بد نیست ابتدا مختصری درمورد ساختار و عملکرد طبیعی معده بدانیم.
ساختار معده
غذا بعد از اینکه جویده و قورت داده میشود، وارد مری میشود. مری لولهای است که غذا را به معده میرساند. مری در ناحیهی اتصال مری به معده، به معده میپیوندد. معده اندام کیسهمانندی است که غذا را در خود نگه میدارد و با ترشح شیرهی معده به هضم آن کمک میکند. در معده، غذا با شیرهی معده مخلوط میشود و سپس به اولین بخش از رودهی کوچک که دوازدهه نام دارد، وارد میشود. معده از پنج قسمت تشکیل شده است:
دهانهی معده: نخستین بخش از معده که نزدیکترین فاصله با مری را دارد.
طاق معده: بخش فوقانی معده که نزدیک دهانهی معده قرار گرفته است.
جسم معده: بخش اصلی معده که بین بخشهای فوقانی و تحتانی قرار گرفته است.
آنتروم: بخش تحتانی معده (نزدیک رودهی کوچک) که غذا در آن با شیرهی معده مخلوط میشود.
پیلور معده: آخرین بخش از معده که همچون دریچهای برای کنترل تخلیهی محتویات معده به داخل رودهی کوچک عمل میکند.
ادامه مطلب

سرطان معده (به انگلیسی: gastric cancer) به زمانی گفته میشود که سلولهای سرطان روی پوشش داخلی معده ایجاد میشوند. نشانههای اولیهٔ این بیماری شامل مواردی از قبیل: سوزش معده، درد ناحیه بالای شکم، تهوع و بیاشتهایی میشود. نشانههای بعدی عبارتند از موارد همچون: کاهش وزن، زردی پوست، استفراغ، مشکل بلع غذا و مشاهدهٔ خون در مدفوع به همراه نشانههای دیگر.این نوع از سرطان ممکن است گسترش یابد و از معده به دیگر اعضای بدن، به خصوص کبد، ریهها، استخوان، دیواره شکم و گرههای لنفاوی سرایت کند.معمولترین عامل این بیماری عفونت به وسیلهٔ باکتری هلیکوباکتر پیلوری است که دلیل بیش از ۶۰ درصد از موارد ابتلای بیماری میباشد.نوع خاصی از هلیکوباکتر پیلوری میزان خطر بیشتری در مقایسه با دیگران دارد. دیگر عوامل معمول این بیماری مواردی همچون خوردن ترشی سبزیجات و سیگار کشیدن است. حدود ده درصد از این بیماری در خانوادهها ایجاد میشود و بین یک تا سه درصد از موارد به دلیل سندرمهای ژنتیکی به ارث رسیده از والدین شخص مانند سرطان معده منتشر شده از وراثت به وجود میآیند. بسیاری از موارد سرطان معده شامل کارسینوم معده هستند. این نوع بیماری به چند زیرشاخه تقسیم میشود. لنفوم و تومورهای مزانشیمال نیز ممکن است درون معده ایجاد گردند. در بسیاری از موارد، سرطان معده طی چندین مرحله، در طول چندین سال پیشرفت میکند.تشخیص این بیماری معمولاً به وسیلهٔ بافتبرداری هنگام آندوسکوپی انجام میشود. معمولاً در ادامه، تصویربرداری پزشکی صورت میگیرد تا مشخص شود که آیا بیماری به بخشهای دیگرِ بدن سرایت کردهاست. ژاپن و کره جنوبی، دو کشوری هستند که بیشترین تعداد ابتلای به این بیماری در آنها مشاهده شدهاست، غربالگری برای تشخیص سرطان معده.
ادامه مطلب

قارچ داخل معده بیماری است که علایم آن شباهت زیادی به حالات داشتن انگل در معده دارد. در صورتی که انگل نخواهد بود. قارچ معده حالت تهوع، قی، استفراغ، زردی رنگ، بیمیلی به غذا، کم اشتهایی و لاغر شدن را
قارچ داخل معده
قارچ داخل معده بیماری است که علایم آن شباهت زیادی به حالات داشتن انگل در معده دارد. در صورتی که انگل نخواهد بود. قارچ معده حالت تهوع، قی، استفراغ، زردی رنگ، بیمیلی به غذا، کم اشتهایی و لاغر شدن را با خود همراه دارد ولی هرگونه معالجه برای رفع قارچ بیفایده است زیرا قارچ غیر از کِرم و جانور معده است.اگر دچار قارچ معده شدهاید باید از خوردن چربیجات، سرکه و گرفتن روزه پرهیز کنید. مرض قارچ در معده از 4 تا 21 سال ممکن است به طول بینجامد و پس از 21 سال شروع به بهبودی میکند. باید توجه داشت که دو تا سه سال اول به کلی نباید روزه گرفت و تا مدت 12 سال ابداً نباید سرکه میل کنید و استراحت فراوان لازم است.ضمناً مصرف کباب بدون چربی مفید خواهد بود. برای درمان آن 500 گرم پودر شیرین بیان را در 10 لیتر آب آن قدر بجوشانید تا آب آن به نصف برسد. آن را صاف کنید و در بطری بریزید و در یخچال نگه دارید. قبل از هر غذا یک فنجان بنوشید. (کسانی که دچار فشار خون هستند از این نسخه استفاده نکنند.)
ادامه مطلب

بیماریهای معده و عوارض ناشی از آنها خیلی زیاد و گوناگون هستند بنابراین در این بخش تنها به برخی از بیماریهای معده که شیوع و عوارض زیادتری دارند می پردازیم :
در ابتدا برای درک راحت تر و طبقه بندی بیماریهای معده ، آنها را به 2 دسته تقسیم میکنیم:
1- بیماریهای موقت معده
2- بیماریهای مزمن معده
بیماریهای موقت معده: مثل نفخ معده ، یبوست موقت ، سوزش معده و موارد دیگر که موقتی هستند معمولا بر اثر پرخوری، خوردن بعد از سیر شدن، خوردن خوراکیهای مخالف باهم و در مواردی هم مصرف خوراکیهای مسموم شکل میگیرند .
بیمارهای مزمن معده: شامل رفلاکس معده، یبوست دائمی، نفخ معده، معده درد، زخم معده و کلا تمام مشکلات معده که دائمی شده اند .
با توجه به اینکه بیماریهای معده که مزمن هستند عوارض متنوعی در پی دارند و بیشتر سوالات مربوط به این نوع بیماریهای معده است ادامه بحث را به ناراحتی های مزمن معده اختصاص می دهیم .
ادامه مطلب

سوزش زیر جناق سینه، احساس برگشت مواد غذایی به داخل دهان، درد قفسه سینه و سختی در بلع از دیگر علائم این بیماری محسوب می شود.اگر شما تغییرات شایع دوران بارداری را بشناسید حتما می دانید که برخی از این تغییرات بر روی سیستم گوارشی رخ می دهد، مضاف بر آن، رعایت نکردن برخی نکات باعث ایجاد ناراحتی های گوارشی بارداری خواهد شد.
ادامه مطلب

شاید بارها سوزش سر دل ، ترش کردن و یا به اصطلاح ریفلاکس را تجربه کرده اید، در جامعه امروزی افراد با وجود پدیده هایی مانند کم تحرکی و نداشتن برنامه غذایی مناسب این مسئله را بیشتر و بیشتر تجربه می کنند
بسیاری از افراد این مشکلات به ظاهر کوچک را نادیده می گیرند که این عمل باعث بروز مشکلات بعدی می شود، ریفلاکس یا به اصطلاح عامیانه” ترش کردن” حاصل برگشت غذا به همراه اسید معده، درست ساعاتی پس از صرف غذا است که باعث ایجاد سوزش در نواحی مختلف و آسیب به مخاط مری می شودگاهی نیز باعث ورود محتویات معده به ریه و در نتیجه خفگی می شود، در صورتی که ریفلاکس معده مرتب اتقاق افتاده و فرد بی توجه نسبت به آن باشد باعث تبدیل شدن به زخم و در نهایت سرطان می شود.
ادامه مطلب

رفلاکس معده یا ترش کردن آن هنگامی ایجاد میشود که اسید معده به داخل مری باز گردد. این شرایط زمانی اتفاق میافتد که عضله اسفنکتر تحتانی مری (LES) ضعیف شده یا دچار آسیب شود. در حقیقت در شرایط عادی اسفنکتر تحتانی مری میبایست برای ممانعت از بازگشت مواد غذایی و اسید معده به داخل مری بسته باشد. مقدار مواد غذایی مصرف شده توسط فرد بر سطح اسید ترشح شده توسط معده تاثیر دارد. به این ترتیب مصرف مقدار مناسب مواد غذایی و نیز انتخاب رژیم غذایی صحیح نکته کلیدی در کنترل رفلاکس اسیدی معده یا ترش کردن (GERD) است.بسیاری افراد مبتلا به رفلاکس اسیدی یا ترش کردن معده به این نتیجه میرسند که مصرف برخی مواد غذایی خاص با ایجاد علائم مشکل ارتباط دارند. در واقع مصرف یک رژیم غذایی مشخص نمیتواند تمام علائم این مشکل را از بین ببرد و مصرف مواد غذایی مختلف تاثیر مشابه بر همه افراد ندارند.
ادامه مطلب

رفلاکس اسید معده زمانی اتفاق میافتد که اسید معدهی شما به داخل مری برگردد. زمانی که این اتفاق میافتد، امکان دارد که شما مزهی ترش مایعی را در انتهای گلوی خود احساس کنید. این موج از اسید معده میتواند پوشش مری شما را تحریک و اذیت کرده و باعث بروز سوزش معده، معده درد یا به اصطلاح ترش کردن معده شود.اگر شما بهندرت به این مشکل دچار میشوید، نیازی نیست برای درمان معده درد تغییراتی اساسی در نحوهی زندگی خود ایجاد کنید. استفاده از داروهای بدون نیاز به نسخه که مخصوص معده و کنترل اسید معده هستند میتوانند هر درد و احساس ناراحتی را التیام بخشند. اما اگر علائم این مشکل برای زندگی روزمرهی شما مشکلاتی ایجاد میکنند، امکان دارد به بیماری رفلاکس معده دچار شده باشید. در این صورت برای درمان دردهایتان باید تغییرات متعددی در نحوهی زندگی خود ایجاد کنید.
ادامه مطلب

در ورودی معده شما، یک دریچه عضله ای حلقه ای شکل، وجود دارد، که اسفنکتر مری پایین (LES) نامیده می شود به طور معمول، LES بعد از عبور مواد غذایی بسته میشود اگر LES به طور کامل بسته نشود، اسید تولید شده توسط معده، می تواند به مری نفوذ کند این، می تواند سوزش سر دل را ایجاد کند ؛ اگر علائم رفلاکس اسید معده ،بیش از دو بار در هفته اتفاق افتد، شما بیماری رفلاکس اسید دارید، همچنین به عنوان بیماری ریفلاکس معده (GERD) شناخته می شود ، این بخش از سلامت نمناک به توضیحاتی کامل در مورد رفلاکس معده و سوزش سر دل اختصاص دارد.رفلاکس معده
علل بیماری رفلاکس اسید معده چیست؟
یک علت شایع در بیماری رفلاکس اسید به یک اختلال معده برمیگردد، که فتق هیاتال نامیده می شود این اتفاق زمانی می افتد که قسمت فوقانی شکم و LES به بالای دیافراگم حرکت کند، عضله ای که شکم را از قفسه سینه جدا می کند به طور معمول، دیافراگم، اسید معده را در شکم نگه میدارد اما اگر یک فتق هیاتال داشته باشید، اسید می تواند به مری نفوذ کند و باعث علائم بیماری رفلاکس اسید شود
ادامه مطلب

بازگشت اسید به مری یا واشاریدگی معدهای مروی یا ریفلاکس گاستروازوفاژیال که در میان مردم به نام ترش کردن شناخته میشود به معنی آسیبهای موکوزی و نشانههای مزمن در اثر بازگشت غیرعادی محتویات و اسید معده به مری است. نشانههای متداول بازگشت معدهای مروی سوزش سر دل، درد قفسه سینه (پشت جناغ) و بوی بد دهان و احساس ترش کردن است. یک پنجم ایرانیها مبتلا به واشاریدگی معده هستند، یعنی حداقل هفتهای یک یا دو بار ترش میکنند.
عوامل
علل مختلفی مانند شل بودن اسفنگتر تحتانی مری یا زیاد بودن دفعات شل شدن این اسفنگتر یا ضعف مکانیسمهای دفاعی انتهای مری موجب این آسیب میشود. در واقع تغییرات دائمی یا ناپایدار در مانع بین معده و مری موجب این بیماری میشود. افرادی که اضافه وزن دارند، وعدههای غذایی حجیم میخورند، لباسهای تنگ میپوشند یا سیگار میکشند بیشتر در معرض خطر هستند.
ادامه مطلب

قبل از هرچیز باید بدانید که در هر سنی به این بیماری مبتلا میشوید، اما با درمان های پیشرفته امروزی می تواند طول عمر طبیعی را داشته باشند.بطورکلی روش درمان با توجه به عاملهای گوناگونی مانند موارد زیر انتخاب میگردد:
میزان پیشرفت سرطان و بزرگی تومور ،مرحله سرطان (انتشار یافتن آن) و وضعیت سلامت عمومی شخص
قبل از هرچیز اگر فکر می کنید در خطر ابتلا به سرطان معده میباشید باید با پزشکتان سریع درمیان بگذارید. پزشک شما ممکن است بتواند به شما راه هایی برای کاستن از خطر پیشنهاد نماید و یا برای معاینات متعارف برنامه زمان بندی شده ای ارائه بدهد
درمان شامل مواردی همچون: جراحی، شیمیدرمانی، پرتودرمانی و درمان هدفمند سرطان میباشد
ادامه مطلب

حس سیر شدگی زودرس، وجود خون در استفراغ، سوء هاضمه و ترش کردن، کاهش اشتها، کاهش وزن، خستگی و ضعف طولانی مدت از علائم بروز سرطان معده است.
متاسفانه سرطان معده در کشور ما بسیار شایع است و میزان ابتلای ایرانیان به این نوع سرطان بیشتر از اکثر کشورهای جهان است.در بعضی بررسیهای انجام شده سرطان معده به عنوان شایعترین سرطان در مردان و یکی از سه سرطان شایع در ن ایرانی شناخته شده است. علت این امر به خوبی مشخص نیست ولی عادات غذایی به احتمال فراوان در این مساله نقش دارد. علت اصلی ایجاد سرطان معده هنوز مشخص نیست اما میزان بروز سرطان معده با افزایش سن، استعمال دخانیات و مصرف الکل افزایش مییابد.
سرطان معده در مردان شایعتر از ن است همچنین در برخی مطالعات به نقش مصرف زیاد گوشت قرمز و گوشت فرآوری شده مثل گوشت دودی در ایجاد سرطان معده اشاره شده است.مصرف زیاد گوشت دودی، نمک سود و فرآوری شده، مصرف زیاد ترشیجات، غذاهایی که بیرون از یخچال نگهداری شدهاند، عفونت با یک باکتری معده (هلیکوباکتر پیلوری)، یک نوع کم خونی مزمن، التهاب مزمن معده (گاستریت) و عوامل ژنتیک و سابقه خانوادگی سرطان در ایجاد سرطان معده نقش دارند.علائم سرطان معده شامل احساس درد و یا سوزش در شکم بهخصوص قسمت فوقانی شکم، بزرگ شدن شکم به علت تجمع مایع در شکم، حس سیر شدگی زودرس حتی بعد از خوردن مقدار کمی غذا، تهوع و یا استفراغ، وجود خون در استفراغ، سوء هاضمه و ترش کردن، کاهش اشتها، کاهش وزن، خستگی و ضعف طولانی مدت بدون توجیه و دفع مدفوع سیاهرنگ بوده که نشانه وجود خون در دستگاه گوارش است.درمان بر اساس مرحله بیماری و حال عمومی بیمار انتخاب می شود که درمان اصلی سرطان معده در مراحل اولیه عمل جراحی است.در برخی افراد بخصوص در صورت پیشرفت بیماری، تنها از شیمی درمانی و یا رادیوتراپی بهعنوان درمان استفاده می شود. گاهی اوقات هم لازم است بعد از انجام جراحی، شیمی درمانی و یا رادیوتراپی انجام و در گاهی موارد موارد، قبل از انجام عمل جراحی، شیمی درمانی و یا رادیوتراپی انجام می شود.
اگر سرطان کوچک باشد و جراح بتواند تمام آن را بردارد شانس زنده ماندن بیمار بیشتر خواهد بود . اما اگر بیماری در زمان تشخیص پیشرفت کرده باشد عمل جراحی آن امکان پذیر نخواهد بود.
سرطان سومین عامل مرگ و میر در ایران است که سرطان معده، کشنده ترین آنها محسوب می شود. شیوع این بیماری در مردان دوبرابر ن بوده و چهارمین سرطان شایع در جهان محسوب میگردد. سرطان معده در مردان پس از سرطان ریه شایعترین سرطان است حال آنکه در ن سرطان شایع ترین سرطان به شمار می آید.میزان بروز مرگ و میر سرطان معده به دلایل نامشخص درطی 60 سال اخیرکاهش یافته است. سرطان معده درطبقات اجتماعی– اقتصادی پایین شایعتراست. مهاجرانی که از مناطق باشیوع بالابه نواحی باشیوع پایین سفر کرده اند، استعداد ابتلای قبلی را حفظ نموده اند ولی ریسک گرفتاری در فرزندان آنها شبیه جمعیت محل اسکان جدید خواهد بود. این یافته نشان میدهد که احتمالاً یک عامل محیطی که از سنین پایین شخص را تحت تاثیر قرار میدهد مسئول ایجاد سرطان معده است وبیش از همه عوامل مستعد کننده سرطان موجود در برنامه غذایی مورد توجه قرار گرفته اند.
ادامه مطلب

در حال حاضر و طبق تحقیقات تا سال ۲۰۲۰ هیچ دارویی برای درمان کبد چرب وجود ندارد. پیشنهاد می کنیم گول تبلیغات را نخورید. در این مطلب با کمک چندین مجله معتبر پزشکی چند راهکار ساده برای درمان کبد چرب در کمترین زمان ممکن (حدود ۳۰ روز) را به شما آموزش می دهیم. بیماری کبد چرب به معنی تجمع چربی در سلولهای کبد است. کبد بزرگترین عضو بدن انسان است. وظیفه اصلی آن، هضم غذا، ذخیرهسازی انرژی، تنظیم سطح قند خون و کلسترول، فیلتر کردن سموم از بدن و مبارزه با بیماری و عفونت میباشد. طبیعی است که چربی در کبد داشته باشید، اما زمانی که بیش از ۵ تا ۱۰ درصد چربی وجود داشته باشد، میتواند به عنوان بیماری کبد چرب در نظر گرفته شود.
ادامه مطلب
کلیه مسئول دفع مواد و مایعات اضافی موجود در خون است. از کار افتادن کلیه می تواند عوارض وخیمی برای فرد ایجاد کند و حتی منجر به مرگ وی شود.به کاهش تدریجی عملکرد مفید کلیه، بیماری مزمن کلیه یا نارسایی کلیوی و یا در اصطلاح عامیانه از کار افتادن کلیه گفته میشود. کلیهها مواد و مایعات اضافی موجود در خون را تصفیه و از طریق ادرار دفع میکنند. با از کار افتادن کلیهها مایعات، الکترولیتها و مواد زائد خطرناک در بدن تجمع پیدا میکنند. در مراحل اولیه بیماری، ممکن است شاهد علائم محسوسی باشید. از کار افتادن کلیه به زمانی گفته میشود که در عملکرد کلیه اختلال بسیار زیادی ایجاد شود. برای درمان این عارضه سعی میشود که پیشرفت بیماری را با کنترل علل اصلی کاهش دهند. این بیماری ممکن است تا جایی پیشرفت کند که بدون دیالیز یا پیوند کلیه، بیمار قادر به ادامه زندگی نباشد.
علائم از کار افتادن کلیه
نشانههای این بیماری به مرور زمان یا به علت بیماریهای دیگر ممکن اسا بروز کنند. اما از آنجایی که کلیهها بسیار انعطاف پذیر هستند و میتوانند نقص خود را جبران کنند، این احتمال وجود دارد، تا زمانی که کلیهها به شدت آسیب نبینند، هیچ علامتی از خود نشان ندهند. در مجموع، علائم از کار افتادن کلیه عبارتند از:
حالت تهوع و استفراغ
بی اشتهایی
خستگی و ضعف
ادامه مطلب

وجود کمی چربی در کبد شما طبیعی است. ولی اگر بیش از ۵ تا ۱۰ درصد وزن این اندام را چربی تشکیل دهد، ممکن است به سندرم کبد چرب مبتلا باشید. بیماری کبد چرب ۲ نوع اصلی دارد بیماری کبد الکلی (ALD) و بیماری کبد چرب غیرالکلی (NAFLD). همچنین ممکن است در طول بارداری به کبد چرب مبتلا شوید. این بیماری درمان مشخصی ندارد اما با کمک درمان های خانگی و رعایت برخی رژیم های غذایی و ورزشی می توان به کنترل آن کمک کرد.
دمنوش برای کبد چرب
۱. دمنوش گل داوودی
در یک مطالعه دمنوش گل داوودی مورد آزمایش قرار گرفت و مشخص شد که اثر مثبتی روی سلولهای کبد دارد. این دمنوش دارای موادی است که از این سلولها محافظت میکند. علاوه بر این، خواص آنتیاکسیدانی هم در دمنوش گل داوودی پیدا میشود. کبد یک عضو مهم برای سمزدایی خون است، بنابراین حفاظت از سلامت آن ضرورت زیادی دارد. این ارگان برای خواص بازسازی باورنکردنی که دارد شناختهشده است. دمنوش گل داوودی میتواند توانایی این ارگان را حتی بهتر کند.
ادامه مطلب
کبد یکی از مهم ترین قسمت های بدن می باشد که تمام سموم موجود در خون را از بین میبرد و خون را به صورت تصفیه شده وارد بدن می کنند. اما اگر کبد بیمار شود باید چه کنید؟ برای درمان کبد چرب گرید 2 روش های بسیاری وجود دارد از جمله روش درمان دارویی و درمان قطعی، که برای درمان قطعی این بیماری روش آسان تری وجود دارد.
راه های درمان کبد چرب گرید 2 و علائم آن
وقتی صحبت از کبد چرب گرید 2 می شود اولین سوالی که به ذهن شما خطور میکند چیست؟ این که آیا کبد چرب گرید 2 قابل درمان است؟ در پاسخ می توانیم بگوییم بله، راه هایی برای درمان کبد چرب گرید 2 وجود دارد که در این مطلب به آنها اشاره خواهیم نمود.
حال باید بدانیم اصلا کبد چرب گرید 2 چیست، چگونه علایمی دارد و درمان کبد چرب گرید 2 به چه صورت است. کبد را می توانیم یکی از مهمترین اعضای بدن انسان به شمار آوریم که بیماری های آن در چهار گرید دسته بندی میشود و لازم است بدانید درمان کبد چرب برای هرکدام از این دسته ها روش خاص خود را دارد. وظیفه ی کبد معمولا سم زدایی از خون می باشد. اولین محلی که خون پس از عبور از مسیر گوارش وارد آن می شود کبد است. کبد نیز همچون دیگر اعضای بدن دچار بیماری و مشکل می شود. آن هم به دلیل نداشتن رژیم غذایی مناسب و همچنین برنامه ی غذایی نامناسب است. یکی از شایع ترین بیماری هایی که کبد بدان مبتلا می شود، بیماری کبد چرب گرید 2 است.
ادامه مطلب
کبد چرب گرید 1 را هر چه زودتر بدون دارو رفع کنید
کبد چرب بیماری ای است که دارای سه سطح مختلف: کبد چرب گرید 1، کبد چرب گرید 2 و کبد چرب گرید 3 می باشد. کبد چرب گرید 1، مراحل اولیه کبد چرب است و به طور کلی دارای کمترین علائم کبد چرب می باشد که بهترین زمان برای تشخیص و درمان کبد چرب می باشد. هنگامی که کبد چرب گرید 1 به کبد چرب گرید 2، هپاتیت، کبد چرب گرید 3 و سیروز منتهی می شود، وضعیت خیلی جدی تر می شود و ممکن است نیاز به بستری داشته باشد.
ادامه مطلب
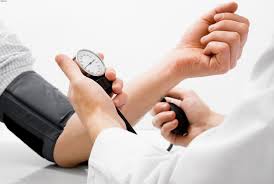
تنها با جلوگیری از تحریکات باری - تخریبی هرچه بیشتر مواد و دوری از سموم و فضولات تغذیه ای میتوان از خستگی و از کار افتادن کلیه ها جلوگیری کرد.
شاید گفتن این جمله که : " میشود من هم از مرده یا زنده ای یک کلیه بگیرم " راحت باشد ، ولی در کنار تبعات مادی ، اجتماعی ، تجسم هر دو روز و هر دفعه چهار الی پنج ساعت فقط درگیر دیالیز کلیه بودن و از کار و زندگی افتادن و معاف از هر مسئولیتی چشم در چشم خانواده کار آسانی نیست !
ولی اگر بتوان به تغذیه طبیعی و متجانس با بیولوژی فردی، منطقه ای قانع بود ، چون سایرعوامل ژنتیکی و استرس های زیست محیطی در کنترل افراد نیست.
قبل از توضیح بیشتر به این سوال باید کمی با شرائط ساختاری - کاری یا آناتومی - فیزیولژی کلیه ها آشنا بود : کلیه ها دستگاه تسویه خانه بدن هستند ، که در دو طرف پهلو قرار داشته و به کمک یک میلیون کلاف میکروسکپی و بطول حدود 25 کیلومتر مویرگ , روزانه حدود هیجده لیتر خون خون را تسویه می کنند و مایعات و مواد زائد آن را دفع میکنند .
پس به راحتی میتوان مجسم کرد که درکنار آمادگی های ارثی و یا اکتسابی تاثیر ناپذیر ، که اکثراً اعضای بیشتری از یک خانواده درگیر هستند ، هرچه بار این پالایشگاه کمتر و استرسهای مضاعف محدودتر باشد ، خستگی کلیه ها کمتر و دیرتر و در نتیجه احتمال از کار افتادن آن همراه با تبعات عدیده محدود تر خواهد بود.
بطور خلاصه هرچه محتوای خون در بدن ساده تر و از سموم و فضولات تغذیه ای ، ترکیبی جهاز هاضمه و کبد سبکتر باشد ، کار کلیه ها کمتر و در نتیجه دیر تر خسته میشوند که بهترین نمونه آن تخریب و از کار افتادن احتمالی کلیه ها در متلاشی شدن غیر متتظره و وسیع گلبول های قرمز در بیماری فاویسم حاد است، که مجبور به دفع حجم عظیم لاشه های آن میشوند .
ادامه مطلب

فشار خون بالا و دیابت دو علت عمدهی بروز نارسایی کلیه هستند. اگر کلیههای شما نتوانند عملکرد خود را انجام بدهند به درمان فوری برای به کار انداختن مجدد کلیه نیاز دارید. نشانه های نارسایی کلیوی عبارتند از خواب آلودگی، کم شدن حجم ادرار، احتباس آب، سردرد، عدم فعالیت بدنی، ضعف، سردرگمی، درد در قفسهی سینه، خستگی، درد شکمی یا حالت تهوع.کلیهها اندامهای مهمی در بدن شما هستند زیرا نقش مهمی را در فیلتر کردن مواد زائد از خون، تنظیم فشار خون، افزایش تولید گلبول قرمز و متعادل کردن الکترولیتها در بدن شما بازی میکنند. با این حال، چند دلیل وجود دارد که موجب میشود کلیهها قادر نباشند عملکرد خود را به درستی انجام بدهند. رفع علل ایجادکنندهی این مشکل نخستین گام برای درمان نارسایی یا اختلال کلیه است.به طور معمول، نارسایی کلیه قابل درمان است و بعد از درمان، کلیهها میتوانند به خوبی عملکرد خود را انجام بدهند. با این حال، در بعضی موارد و در صورت وجود اختلالات جدی، نارسایی کلیه پیشرونده و غیر قابل برگشت است.برای تشخیص نارسایی کلیه، چند آزمایش خون برای اندازهگیری کراتینین، BUN (بی.یو.ان یا نیتروژن اورهی خون) و نرخ فیلتراسیون گلومرولی (GFR) انجام میشود. پس از تشخیص علل زمینهای و درمان نارسایی کلیه، عملکرد کلیه ممکن است باز هم به حالت طبیعی بازگردد. برای جلوگیری از بیماری مزمن کلیه و همچنین نارسایی کلیه، مهم است که دیابت و فشار خون را تحت کنترل نگه دارید.عملکرد کلیه ممکن است در طول زمان با توجه به بالا رفتن سن بدتر شود. بنابراین، برای محافظت از عملکرد کلیه و کند کردن روند پیری باید یک رژیم غذایی سالم داشته باشید، به میزان کافی آب مصرف کنید و سبک زندگی مناسبی داشته باشید.برای کسانی که به درمانهای خانگی و طبیعی علاقهمند هستند نیز خبر خوبی داریم: علائم نارسایی کلیه میتواند با کمک بسیاری از داروهای طبیعی و خانگی بهبود بیابد. این درمانهای طبیعی به تنهایی نمیتوانند کلیه را به طور کامل درمان کنند. با این حال، ایدهی خوبی است که آنها را با درمانهای پزشکی تلفیق کنید تا روند بهبودی را تسریع کنید و از پیشرفت بیشتر نارسایی کلیه جلوگیری کنید.
ادامه مطلب
کلیه یکی از اعضایی است که در پاکسازی و تصفیه بدن نقش دارد. بخشی از سوخت و ساز در بدن به تولید موادی منجر میشود که برای بدن مضر بوده یا تجمع آن آسیبرسان است. این مواد از سوی کلیه دفع میشود. بخشی از داروهایی که مصرف میکنیم در بدن از سوی کبد (جگر) خنثی شده و تحویل کلیه میشوند تا از راه ادرار دفع شود.از کار افتادگی این اندام میتواند ناشی از عللی باشد که به کلیه آسیب مستقیم می رساند مانند انواع داروها که در کلیه ممکن است رسوب کرده و باعث تخریب کلیه شود.ممکن است نارسایی کلیه از عللی ناشی شود که در جریان خون کلیه یا جریان ادرار اخلال ایجاد می کنند و باعث آسیب غیرمستقیم به کلیه می شود.به فرض بزرگی پروستات در مردان یا سنگ مثانه با بستن خروجی ادرار می تواند به کلیه فشار وارد کرده و به آن آسیب برساند.وقتی آب و مواد زاید در بدن انباشته شود به تورم در بخش های متفاوت منجر می شود. یکی از مکان هایی که به این آب اضافی حساس است ریه است. تجمع آب به تنگی نفس و احساس خفگی منجر می شود.نارسایی حاد کلیه، بیمار را مستعد خونریزی خود به خود بویژه در معده می کند. خونریزی می تواند با استفراغ حاوی مواد قهوه ای رنگ یا خون روشن همراه باشد. گاهی خونریزی بروز می کند، اما بیمار متوجه نیست تا این که خون از طریق مدفوع دفع شود که ایجاد مدفوع قیری مانند و بسیار بد بو می کند.
ادامه مطلب
تنها با دادن یک آزمایش خون ساده و انجام هر 6 ماه یکبار سونوگرافی می توان از بروز این بیماری دردناک و کشنده پیشگیری کرد.یکی از بیماریهایی که افراد بسیاری در نقاط مختلف جهان با آن دست و پنجه نرم میکنند، بیماری کلیوی» است. افراد از زمان بروز این بیماری، باید بهطور مرتب و مداوم تحت درمان قرار بگیرند و آنگاه که دیگر هیچ دارویی برای آن کارگر نیفتد، پیوند کلیه تنها گزینه باقی مانده برای ادامه حیات پیش روی آنان قرار میگیرد. آری، مرگ و زندگی فرد، تنها بستگی به عضوی به نام کلیه» دارد در حالی که با یک آزمایش خون به راحتی میتوان مسیر زندگی خود را قبل از گرفتار شدن در چنگال دیالیز تغییر داد.نرخ مرگ و میر سالانه بیماران دیالیزی در کشورهای پیشرفته بالای 20درصد است، درحالی که این رقم در ایران کمتر از 16درصد است که دلیل اصلـی آن، بـالا بـودن سن گیرندگان دیالیز در آن کشورهاست. همچنین در کشور ما بقای 3ساله پیوند کلیه 85درصد است و بقای یک ساله پیوند، 92درصد. از سوی دیگر در ایران رقم پیوند کلیه 24مورد به ازای هر یک میلیون نفر است که این رقم در کشورهای در حال توسعه 1 تا 5 مـورد و در کشورهـای پیشرفتـه 20 تا 40 مـورد اسـت و علـت اصلی بالا بودن آمار ایران در زمینه پیوند کلیه، مجاز بودن پیوند از فرد زنده است که 80درصد را شامل میشود در حالی که در کشورهای دیگر جایز نیست.
علائم هشداردهنده
افراد در مراحل اولیه ابتلا به بیماری کلیوی به هیچوجه احساس مریضی نمیکنند. چنانچه وضعیت بیماری آنها وخیمتر شود، باید بیش از همیشه ادرار کنند. آنها ممکن است احساس خستگی بکنند. شاید اشتهای خود را از دست بدهند و دچار استفراغ و التهاب در شکم شوند. دست و پاهایشان امکان ورم یا بیحسی دارد. ممکن است احساس خواب آلودگی کنند یا تمرکز برایشان مشکل شود. بیماران کلیوی پوستشان تیره شده و ماهیچههایشان منقبض میشوند.
در تمامی افراد و در همه سنین انجام سونوگرافی هر 6 ماه یکبار با مثانه پر و خالی ضروری است که با مراجعه به یک پزشک عمومی و انجام یک آزمایش ادرار ساده میتوان این غربالگری را انجام داد که درصورت مشاهده موردی مشکوک، بیمار به متخصص مجاری ادرار و کلیه ارجاع داده میشود تا بدین طریق از بروز بیماریهای خطرناک در آینده جلوگیری شود و همچنین مانع ازآسیبهای جدی به کلیهها شد.
علامتهای هشداردهنده ابتلا به بیمار کلیوی عبارتند از: تورم در اطراف چشمها، درد در قسمت پهلوها و زیر دندهها، بالا بودن فشار خون و تکرار ادرار مخصوصاً در شب. اکثر بیماران دیالیزی بهعلت عدمآشنایی با علائم و نشانههای بیماری کلیه و عدمدرمان بموقع، متحمل رنج و بهوجود آمدن عوارض روانی و اجتماعی میشوند. کنترل بهموقع فشار خون، متعادل نگه داشتن وزن بدن، پرهیز از خوردن غذاهای مانده، پرچرب و پرنمک و خودداری کردن از مصرف هرگونه دارو بدون تجویز پزشک باعث جلوگیری و پیشگیری از بیماری کلیه میشود .
کلیهها، ماشینهای تخصصی تصفیهاند، بیشتر بیماریهای کلیوی به نفرونها، بخشهای کوچک تصفیهکننده در کلیهها، حمله میکنند و قدرت تصفیه را از آنها سلب میکند. ویژگی نفرونها این اسـت کـه در نتیجـه جراحـت یـا مسمومیـت بهسرعت آسیب میبینند. حال آنکه بیشتر بیماریهای کلیوی، نفرونها را به آرامی و در سکوت از بین میبرند و پس از سالها و حتی دههها خود را آشکار میکنند، در حالی که در هر 2کلیه پیش رفتهاند. دیابت و فشار خون بالا، 2دلیل عمده و شایع بیماریهای کلیوی هستند، پس اگر در خانواده فردی پیشینه مشکلات کلیوی داشته باشد، ممکن است در معرض خطر بیماری کلیوی قرار گیرد.
بیماریهای کلیوی موروثی و مادرزادی
برخی بیماریهای کلیوی ناشی از مسائل ژنتیک است. از طرفی برخی مشکلات کلیوی نیز ممکن است هنگامی بروز کنند که نوزاد هنوز در رحم مادر است. به هر روی از نخستین نشانههای مشکل کلیوی میتواند فشار خون بالا، کمبود گلبول قرمز خون و وجود خون یا پروتئین در ادرار باشد. دیگر دلایل ابتلا به بیماریهای کلیوی (مسموم شدن و جراحت)هم میتوانند منجر به بیماری کلیوی شوند. برخی از داروهایی که به راحتی در دسترس قرار دارند، اگر بهطور مداوم برای مدت طولانی استفاده شوند، میتوانند برای کلیهها مضر باشند. موادی که آسپرین، استامینوفن و دیگر داروها، چون ایبوبروفـن را در خود دارنـد، خطرناکتریـن عامـل بیمـاری بـرای کلیـهها به شمار میروند و استفاده مداوم از آرامبخشها به کلیهها آسیب جدی میرساند.
از کارافتادگی آنی کلیه
وقفههای ناگهانی در کارکرد کلیه را از کار افتادگی آنی کلیه» میگویند که تصادف، از دست دادن مقدار زیادی خون یا برخی داروها یا سموم، نمونههایی از علتهای مبتلا به آن است. این نوع بیماری میتواند در بلندمدت به از کار افتادگی کامل کلیه ختم شود.
بیشتر مشکلات کلیوی به آرامی رخ میدهند و ممکن است فرد برای سالها مبتلا به بیماری کلیوی خاموش باشد.ازکار افتادن تدریجی کلیه بیماری کلیوی مزمن (CKD) یا نارسایی مزمن کلیوی شناخته میشود و افرادی که مبتلا به آن هستند، ممکن است دچار ازکارافتادگی کلیوی دائم شوند. در این نوع بیماری کلیه، درصد بالایی از خطر مرگ بر اثر سکته یا حمله قلبی پیشبینی میشود.مشکل دیگری که ممکن است با از کار افتادگی کلیوی در جریان باشد خوردن زیاد کلسترول است که از رژیمهای غذایی و پرچرب ناشی میشود. کلسترول میتواند در جداره رگها انباشته شود و گردش خون در آنها را دشوارتر کند و منجر به حمله و سکته قلبی شود. سیگار کشیدن، نه تنها خطر بیماری کلیوی را افزایش میدهد، بلکه به مرگهای ناشی از سکته قلبی افراد مبتلا به بیماری کلیوی مزمن دامن میزند.کم خونی وضعیتی است که در آن خون فاقد گلبولهای قرمز کافی است. این گلبولها از آنجا که حامل اکسیژن در سر تا سر بدناند، مهم هستند.اگر فردی مبتلا به کم خونی باشد، احساس خستگی میکند و رنگ پریده است، کلیههای سالم هورمون اریتروپویتین را ترشح میکنند که استخوان را در ساخت گلبولهای قرمز خون فعال میکند. کلیههای بیمار ممکن است نتوانند این هورمون را به اندازه کافی ترشح کنند که در این صورت نیاز به تزریق نوع انسانساز آن است.متأسفانه بیماری کلیوی مزمن اغلب قابل درمان نیست، اما اگر فرد در مراحل ابتدایی بیماری کلیوی باشد، ممکن است بتواند با انجام کارهایی خاص، کاری کند که کلیههایش برای مدت بیشتری دوام بیاورند. اگر فردی مبتلا به دیابت است باید به دقت مراقب گلوکز خون خود باشد تا آن را تحت کنترل داشته باشد. از قرصهای آرامبخش که میتوانند بیماری کلیوی فرد را بدتر کنند، بپرهیزد. افرادی که دچار نارسایی کلیوی هستند، باید فشار خون خود را کنترل کنند. افراد دچار نارسایی کلیوی باید بدانند که بخشی از رژیم غذایی معمولی آنها ممکن است به از کار افتادگی کلیههای آنها سرعت بخشد.

سنگهای ادراری در نوزادان (Urinary Stones in Neonates) و شیرخواران (Infants) بیشتر در نوزادان نارس و با وزن کم دیده می شوند. این نوزادان معمولاً قبل از هفته ۳۲ حاملگی بدنیا آمده و وزن آنها خیلی اندک و در حدود ۱۵۰۰ گرم می باشد. ممکن است یک نوزادی دارای وزن طبیعی بوده و در موعد طبیعی بدنیا آمده باشد ولی باز مبتلا به سنگهای ادراری شود.مقوله سنگهای ادراری در نوزادان و شیرخواران متفاوت از کودکان و بالغین است و نیازمند اقدامات تشخیصی، درمانی و پیشگیری خاص است تا از آسیب به کلیه ها و نیاز به دیالیز جلوگیری گردد. در علم پزشکی ماه اول زندگی را دوره نوزادی، دو سال اول زندگی را دوره شیرخوارگی و از ۱۴-۲ سالگی را دوره کودکی می نامند. در مورد سنگهای ادراری در دوره کودکی در مقاله جداگانه ای صحبت شده است. در این مقاله در مورد سنگهای ادراری در نوزادان و شیرخواران صحبت می شود.سنگهای سیستم ادراری (Urinary Calculi in Neonates) در ما بین مردم بیشتر بنام سنگ کلیه شناخته شده است در صورتیکه سنگ می تواند در کلیه، حالب، مثانه و مجرای ادرار باشد. در رابطه با سنگهای ادراری در نوزادان و شیرخواران چند مبحث جداگانه وجود دارد که به مهمترین آنها پرداخته می شود.
ادامه مطلب

اطفال نیز ممکن است کلیههایشان سنگ بسازد که در چند سال اخیر متأسفانه این میزان بیشتر شده و یکی از دلایل آن این بوده که به والدین اطلاع داده شده که در 6 ماهه اول فقط شیر مادر به نوزاد داده شود و نوزاد نیاز به نوشیدن آب ندارد در حالی که باید به نوزاد نیز آب داد و نباید نوزاد را محروم از نوشیدن آب کرد
چرا کودکان و نوزادان سنگ کلیه می گیرند؟
در همه سنین سنگ کلیه شایع است ولی در کشور ما آمار دقیقی از سن بروز سنگ کلیه نداریم ولی آنچه که مسلم است این بوده سنگ کلیه هم در مردان و هم در ن شایع است ولی آمار آن در مردان کمی بیشتر است.اطفال نیز ممکن است کلیههایشان سنگ بسازد که در چند سال اخیر متأسفانه این میزان بیشتر شده و یکی از دلایل آن این بوده که به والدین اطلاع داده شده که در 6 ماهه اول فقط شیر مادر به نوزاد داده شود و نوزاد نیاز به نوشیدن آب ندارد در حالی که باید به نوزاد نیز آب داد و نباید نوزاد را محروم از نوشیدن آب کرد همچنین باید توجه داشت که اگر کلیه نوزاد سنگساز شود، درمان آن بسیار سختتر است.درمانهای سنگ کلیه امروزه در دنیا از جمله کشور ما بسیار پیشرفت کرده و حدود 20 سال پیش شاید 80 درصد سنگهای کلیه برای درمان در افراد نیاز به جراحی داشت و الان 90 درصد موارد نیاز به جراحی ندارد. آندوسکوپی حالب، لاپاراسکوپی از جمله روشهایی است که بدون جراحی برای درمان سنگ کلیه استفاده میشود، البته به طور کلی باید از بروز سنگ کلیه پیشگیری شود چرا که همه این درمانها میتواند عوارضی را به همراه داشته باشد و همیشه ساده نیست.
مصرف ماءالشعیر برای رفع و درمان سنگ کلیه
مصرف یک یا 2 لیوان ماءالشعیر در روز مانعی ندارد ولی اینکه بخواهیم مصرف آن را جایگزین آب کنیم، بسیار اشتباه است چرا که این ماده حاوی اگزالات بوده و میتواند در سنگسازی دخالت داشته باشد، بنابر این بهترین راه پیشگیری از سنگسازی کلیه، استفاده از آب است.
سنگ کلیه توده جامد و کوچکی است که میتواند در دستگاه ادراری تشکیل شود، که در آنها، نمک و مواد معدنی موجود در ادرار تغلیظ شده و سپس تبدیل به کریستال میشوند. پس از چند هفته یا چند ماه، کریستال ساخته شده به سنگ تبدیل میشود.سنگ کلیه به اندازه یک اینچ تا چند سانتیمتر است. سنگ کلیه کوچک (0.2 اینچ یا کمتر از 5 میلی متر) میتواند از طریق دستگاه ادراری با درد کم یا اندکی درد، از بدن خارج شود. اما دفع سنگهای بزرگتر میتواند کاملا دردناک باشد، جریان ادرار را مسدود سازد و باعث شود خون در ادرار دیده شود و علائم دیگری نیز ممکن است داشته باشد. سنگ کلیه عمدتا بزرگسالان را تحت تاثیر قرار میدهد. اما کودکان و نوجوانان نیز ممکن است دچار سنگ کلیه شوند. انواع مختلفی از سنگ کلیه با علل مختلف به وجود میآید، و پسران بیشتر از دختران تحت تاثیر قرار میگیرند.
سنگ کلیه بچه ها چگونه درمان میشود؟
اورولوژیست معمولا درمان سنگ کلیه را بر اساس اندازه، محل، و نوع آن تعیین میکند. سنگ کلیه کوچک ممکن است از طریق دستگاه ادراری بدون نیاز به درمان، دفع شود. کودکان ممکن است برای چند روز نیاز به ادرار از طریق یک صافی داشته باشند تا بتوانند سنگ کلیه را در ظرف مخصوصی جمع کنند. دکتر سنگ کلیه را به یک آزمایشگاه ارسال خواهد کرد تا بفهمد که نوع آن چیست. کودکان نیاز به نوشیدن مقدار زیادی مایعات برای کمک به حرکت و دفع سنگ کلیه دارند. دکتر نیز ممکن است داروهای ضد درد را تجویز کند.
سنگهای بزرگتر کلیه، موجب مسدود کردن مجاری ادراری کودک و یا باعث درد شدید میشوند که، ممکن است به درمان فوری نیاز پیدا کنند. کودکی که تهوع داشته و آب از دست داده، ممکن است نیاز به بیمارستان رفتن و مصرف مایعات از طریق تزریق درون رگی داشته باشد. برای کمک به جلوگیری از ایجاد سنگ کلیه در آینده، باید بدانید که چه چیزی باعث ایجاد سنگ کلیه در یک کودک میشود. با این اطلاعات، دکتر میتواند در عادات خوردن و نوشیدن کودک تغییراتی را توصیه کند تا به جلوگیری از تشکیل سنگ کلیه در آینده کمک کند.
چند نوع سنگ کلیه وجود دارد؟
چهار نوع عمده از سنگ کلیه عبارتند از:
سنگ کلسیم: این نوع، رایجترین شکل سنگ کلیه است، این نوع سنگ کلیه زمانی ایجاد میشود که کلسیم از طریق ادرار دفع شود و در ترکیب با مواد دیگر به شکل کریستال و سنگ در بیاید.
سنگ سیستین: این نوع سنگ کلیه بسیار نادر است و زمانی که سیستین بیش از حد (یک اسید آمینه) در ادرار وجود داشته باشد، تشکیل میشود.
سنگ اسید اوریک: زمانی تشکیل میشود که اسید اوریک بالایی در ادرار وجود دارد. اسید اوریک میتواند به خودی خود متبلور شده و یا در ترکیب با کلسیم به شکل یک سنگ در بیاید.
سنگ استروویت: همچنین به نام سنگهای شاخ گوزنی شناخته میشوند، زیرا آنها میتوانند مانند شاخ گوزن به نظر بیایند، این نوع سنگ از یک ماده معدنی به نام استروویت ساخته شده است. سنگ استروویت تقریبا همیشه به دلیل عفونت کلیه و یا دستگاه ادراری تشکیل میشود. آنها در ن شایعتر هستند، میتوانند رشد کرده و بزرگ شوند، و می توانند برای کلیه نسبت به سایر سنگهای دیگر مضرتر باشند.
علت سنگ کلیه کودکان و نوزادان چیست؟
بیشتر بچهها که دچار سنگ کلیه میشوند، در شرایطی به سر میبرند که خطر این بیماری را افزایش میدهد. اما برخی، بدون هیچ دلیل مشخصی دچار سنگ کلیه میشوند. برخی از انواع سنگ کلیه در خانوادهها ارثی است، بنابراین داشتن خویشاوندی که سنگ کلیه داشته، میتواند احتمال تشکیل سنگ کلیه در فرد را افزایش دهد. کودکان و نوجوانانی که قبلا سنگ کلیه داشتهاند، احتمال دارد که مجددا نیز دچار آن شوند.
سایر عوامل خطر آفرین دیگر عبارتند از:
کم آبی: ننوشیدن مایعات به اندازه کافی میتواند باعث تغلیظ ادرار شود. این اتفاق، شانس تشکیل کریستال را افزایش میدهد.
یک رژیم غذایی و شیوه زندگی ناسالم: نوشیدن مقدار زیادی شیرینی، مواد کافئین دار، و یا نوشیدنیهای ورزشی و خوردن یک رژیم غذایی سرشار از سدیم (نمک) میتواند خطر ابتلا به سنگهای کلسیمی را افزایش دهد. چاقی نیز میتواند احتمال تشکیل سنگ کلیه در بچهها را زیاد کند.
نقص در دستگاه ادراری: نقص ساختاری در دستگاه ادراری میتواند جریان ادرار را مسدود و ایجاد یک منطقه کند که در آن مانند یک استخر کوچک ادرار جمع میشود. هنگامی که جریان ادرار متوقف میشود، مواد کریستال تشکیل دهنده ممکن است به هم متصل شده و تشکیل سنگ دهند.
مصرف برخی از داروها: برخی داروها میتواند خطر ابتلا به سنگ کلیه را افزایش دهد، اگر در دوزهای بالا مصرف شود.
اختلالات متابولیک: داشتن یک اختلال متابولیکی (وجود مشکلی در بدن در تجزیه کردن و یا استفاده از مواد غذایی) میتواند به تغلیظ اگزالات (مادهای که در بدن از برخی از مواد غذایی ساخته میشود) یا سیستین در ادرار منجر شود.
سیستینوری: این بیماری ژنتیکی باعث دفع بیش از حد سیستین از کلیه به ادرار شده و باعث سنگ سیستین میشود.
سایر مشکلات پزشکی: تعدادی از بیماریها و شرایط میتواند خطر ابتلا به سنگ کلیه را افزایش دهد، از جمله نقرس (یک نوع ورم مفاصل)، سایر بیماریهای کلیوی، شرایطی که تیروئید یا غدد پاراتیروئید را تحت تاثیر قرار میدهد، و برخی از عفونتهای دستگاه ادراری.
علائم سنگ کلیه اطفال
معمولا، سنگ کلیه تا زمانی که در اطراف کلیه شروع به حرکت کرده و یا به داخل حالب عبور کند، علائمی را ایجاد نمیکند. سنگهای کوچک ممکن است از طریق دستگاه ادراری بدون هیچ درد یا عوارضی منتقل شده و به خارج از بدن دفع شود.
سنگهای بزرگ، ممکن است دستگاه ادراری را مسدود و باعث بروز برخی علائم شوند، مانند:
درد شدید در پهلو و پشت
دردی که در قسمتهای پایین شکم وجود دارد و در واقع مسیر حرکت ادرار در دستگاه ادراری است.
دردی که به صورت موج میآید و میرود.
وجود خون در ادرار (ممکن است قرمز یا قهوهای باشد)، به نام هماتوری
تهوع و استفراغ
نیاز به دفع مکرر یا فوری ادرار
تب یا لرز
یک سنگ که بیش از حد بزرگ باشد میتواند ایجاد تودهای کند که باعث میشود که یک یا هر دو کلیه متورم شوند (این حالت به نام هیدرونفروز شناخته میشود). هیدرونفروز میتواند درد در پهلو و پشت را ایجاد کند. اگر درمان نشود، ممکن است منجر به آسیب کلیه در دراز مدت شود. هرچند اغلب سنگهای کلیه، آسیب دائمی ایجاد نمیکنند.
سنگ کلیه چگونه تشخیص داده میشود؟
اگر کودک شما دچار علایم زیر است، در اسرع وقت به یک دکتر مراجعه کنید:
درد در پهلوها
وجود خون در ادرار
هر گونه علائم دیگری از سنگ کلیه
به یک کلینیک اورژانسی و یا بیمارستان مراجعه کنید، اگر فرزند شما دچار علایم زیر است:
درد همراه با تهوع، استفراغ، تب و لرز
مشکل در ادرار کردن
دکتر در مورد علائم شما و اینکه چه مدت از شروع آن میگذرد، خواهد پرسید. همچنین رژیم غذایی کودک؛ چیزهایی که ممکن است عامل بروز کم آبی شود؛ و نیز وجود هرگونه سابقه سنگ کلیه در خویشاوندان؛ و هر گونه اقدام یا بیماری که کلیه یا دستگاه ادراری را تحت تاثیر قرار میدهد را بررسی خواهد کرد.
دکتر یک معاینه فیزیکی انجام میدهد و احتمالا آزمایش خون، آزمایش ادرار، و یا آزمایش عملکرد کلیه را برای بررسی سنگ کلیه تجویز خواهد کرد. تستهای عکس برداری (مانند فراصوت، اشعه ایکس، یا سی تی اسکن) اغلب استفاده میشود تا کلیهها بهتر بررسی شوند. اگر سنگ وجود داشته باشد، آزمایشات عکس برداری میتواند اندازه و محل دقیق آن را نشان دهد، و کمک خواهد کرد که پزشکان در مورد بهترین روش درمانی تصمیم بگیرند.
بهترین راه درمان سنگ کلیه بچهها
درمان بستگی به نوع سنگ کلیه و اندازه آن دارد. بعضی از بچهها فقط نیاز به نوشیدن مقدار زیادی آب و داروهای ضد درد دارند تا سنگ کلیه دفع شود. کسانی که دارای سنگهای بزرگتر هستند، ممکن است به جراحی یا درمانهای دیگر برای کمک به دفع سنگ نیاز پیدا کنند.
دارو
درمان با دارو
برای کمک به دفع یک سنگ کوچک، کودک شما باید به مقدار زیادی آب بنوشد و برای کاهش درد دارو مصرف کند. اغلب، داروهایی مانند ایبوپروفن و استامینوفن کافی است. اما گاهی اوقات داروهای ضد درد قویتری تجویز شده و مورد نیاز است.دکتر ممکن است از شما بخواهد ادرار فرزند خود را برای چند روز جمع آوری کنید تا سنگ کلیه دفع شده، گرفته شود. بررسی سنگ میتواند به دکتر در تصمیم برای اینکه آیا نیاز به درمان بیشتری است یا خیر، کمک کند.
در صورتی که سنگ کلیه دستگاه ادراری را مسدود کرده باشد و یا باعث درد شدید و یا کم شدن آب در بدن شود، ممکن است نیاز به مراجعه و بستری در بیمارستان باشد. در بیمارستان، به یک کودک ممکن است مایعات و داروهای ضد درد به شکل وریدی تزریق شود تا به درمان یا پیشگیری از سنگ کلیه و کم آبی بدن کمک شود.
سنگهای بزرگ به ندرت خود به خود منتقل میشوند. برای دفع سنگهای بزرگ و سنگی که در حال صدمه زدن به کلیه است، باید از پزشکان کمک بگیرید:
خارج کردن با کمک شاک ویو لیتوتریپسی. این روش درمانی از صدا و یا امواج شاک ویو برای شکستن سنگ کلیه به قطعات کوچکتر استفاده میکند که باعث میشود بتوان آن را از طریق ادرار دفع کرد.
حذف سنگ با کمک اوروتروسکوپیک. یک لوله کوچک با یک دوربین در انتهای آن است. در این روش، پزشکان بیمار را بیهوش میکنند، پس از آن، لولهای از مجرای ادرار به مثانه وارد میشود. لوله سپس به حالب و به کلیه میرود تا سنگ را پیدا کند. اوروتروسکوپ دارای ابزار ویژهای است که میتواند سنگ را از مجاری ادراری حذف کرده و یا آن را به قطعات کوچکتر بشکند.
نفرولیتوتومی از طریق پوست. این روش برای سنگهای بزرگ و یا سنگهایی که در نزدیکی کلیه قرار دارند، استفاده میشود. پزشکان یک لوله به نام آندوسکوپ را با جراحی و از طریق یک برش کوچک، به کلیه وارد میکنند تا سنگ را بردارند. برای سنگهای بزرگ، یک پروب اولتراسونیک میتواند از طریق شاک ویو موجب شکستن سنگ به قطعات کوچک شود که امکان دفع آن از طریق ادرار را آسانتر میکند. اغلب افرادی که برای سنگ کلیه عمل میشوند، چند روز در بیمارستان بستری خواهند ماند.
در موارد نادر، یک نوع عمل جراحی باز به نام نفرولیتوتومی برای برداشتن سنگهای بزرگ انجام میشود. این عمل شامل ایجاد یک برش در پهلو برای رسیدن به کلیه است. تصاویر اشعه ایکس گرفته شده در حین این عمل به جراحان در پیدا کردن سنگ کلیه کمک میکند. سپس، آن را از کلیه خارج کرده و به آزمایشگاه ارسال میشود.
مراقبتهای دورهای بعد از درمان
پزشکان بچهایی که سنگ کلیه داشتهاند را برای جلوگیری از تشکیل مجدد آن، مورد بررسی قرار میدهند. دکتر فرزندتان ممکن است از شما بخواهد که آزمون جمع آوری ادرار 24 ساعته را برای کودکان انجام دهید. این کار برای اندازه گیری حجم ادرار در یک دوره 24 ساعته و چک کردن مواد داخل آن است.
بسته به نوع سنگ کلیهای که فرزند شما داشته، دکتر میتواند از روش درمانی یا تجویز داروهایی برای کاهش سطح موادی که موجب تشکیل کریستال در ادرار میشوند، استفاده کند.
آیا میتوان از سنگ کلیه پیشگیری کرد؟
همیشه پیشگیری از برخی از انواع سنگ کلیه ممکن نیست. اما نوشیدن آب به اندازه کافی برای جلوگیری از کم آبی بدن مهم است. رنگ ادرار که همیشه تقریبا روشن باشد، نشانه آن است که فرد مایعات به اندازه کافی مصرف کرده است. کاهش مصرف نمک و غذاهای شور نیز به کاهش خطر ابتلا به سنگ کلیه کمک میکند.
برای کمک به جلوگیری از سنگ جدید، همه بچههایی که سنگ کلیه داشتهاند، باید:
نوشیدن مقدار زیادی مایعات در طول روز. این به معنی 3 فنجان در روز (برای نوزادان) الی 8 لیوان (برای نوجوانان) باشد. از دکتر خود در مورد اینکه فرزند شما چقدر باید آب بنوشد، سوال کنید.
محدود کردن مصرف نمک و پروتئین در رژیم غذایی خود
نوشابه، یا نوشیدنیهای ورزشی مصرف نکنید
اگر تغییرات در رژیم غذایی از تشکیل سنگ کلیه جلوگیری نمیکند، داروهایی در دسترس هستند که برای کاهش سطح موادی که موجب تشکیل کریستال در ادرار میشوند، مفید میباشند.
نوشیدن مایع به اندازه کافی، که به طور عمده آب است، مهمترین تغییر در شیوه زندگی میباشد که میتواند موجب جلوگیری از تشکیل سنگ کلیه در نوزاد و یا کودک شما شود. مطالعات نشان دادهاند که داشتن اضافه وزن خطر ابتلای یک کودک به سنگ کلیه را افزایش میدهد.
آیا نوع سنگ کلیه بر رژیم غذایی یک کودک تاثیر میگذارد؟
بله. از کودکی که اخیرا سنگ کلیه داشته، بپرسید چه نوعی بوده است. و بر اساس نوع سنگ کلیه، تغییر در مقدار سدیم، پروتئین حیوانی، کلسیم و اگزالات مصرفی، ممکن است به جلوگیری از سنگ کلیه کمک کند.
سونوگرافی کلیه یک روش برای گرفتن تصاویر کلیه های راست و چپ شما است.بر خلاف اشعه ایکس، تکنولوژی سونوگرافی از تابش استفاده نمی کند.
در عوض، از امواج صوتی استفاده می کند که توسط گوش انسان قابل شناسایی نیستند.امواج صوتی تصاویری را ایجاد می کنند که به پزشک شما اجازه می دهد تا اندازه، شکل، مکان و در برخی موارد جریان خون خود را به کلیه ها ببینید.از آنجایی که سونوگرافی کلیه تابش اشعه را از بین نمی برد و یا از رنگ کنتراست به عنوان بخشی از فرایند تست استفاده می کند، برای کودکان، ن باردار و افرادی که ممکن است آلرژی به رنگ داشته باشند، ایمن می باشد .علاوه بر این، سونوگرافی کلیه به طور مرتب نیاز به سرعت و یا آماده شدن شکم و روده شما ندارد، که می تواند برای سایر آزمایشات ضروری باشد.گاهی اوقات متخصصان و پزشکان ممکن است از شما بخواهند شما را با یک مثانه کامل به آزمایش ببرند، بنابراین حجم مثانه را می توان قبل و بعد از ادرار بررسی کرد.به طور معمول، سونوگرافی کلیه دردناک نیست، هرچند ممکن است فشار روی نقاطی که دستگاه سونوگرافی در تماس با پوست قرار دارد احساس فشار کنید.
ادامه مطلب

وجود کمی چربی در کبد شما طبیعی است. ولی اگر بیش از ۵ تا ۱۰ درصد وزن این اندام را چربی تشکیل دهد، ممکن است به سندرم کبد چرب مبتلا باشید. بیماری کبد چرب ۲ نوع اصلی دارد بیماری کبد الکلی (ALD) و بیماری کبد چرب غیرالکلی (NAFLD). همچنین ممکن است در طول بارداری به کبد چرب مبتلا شوید. این بیماری درمان مشخصی ندارد اما با کمک درمان های خانگی و رعایت برخی رژیم های غذایی و ورزشی می توان به کنترل آن کمک کرد. در ادامه این نوشتار با ما همراه باشید تا با انواع دمنوش برای کبد چرب آشنا شوید.
ادامه مطلب
این بیماری معمولا بدون علامت است و اغلب اوقات به طور اتفاقی کشف می شود . به خصوص کبد چرب در کودکان به ندرت دیده می شود که یکی از آنها را با علائم کبد چرب به پزشک ارجاع دهند. علائم معمولا چند دهه (یکی- دو دهه یا بیشتر) بعد از ابتلا مشاهده می شود.کبد چرب یکی از بیماری های بی سروصدا و موذی در کودکان و بزرگسالان است که تعداد مبتلایان هر دو گروه سنی به آن رو به افزایش است. دانشمندان علت بروز کبد چرب را در افراد شیوه زندگی مدرن و ارتباط نزدیک آن با وزن افراد می دانند. اگر به طور اتفاقی وارد مدرسه ای شوید حتما با دانش آموزان زیادی مواجه خواهید شد که اضافه وزن دارند و اگر از آنها آزمایش هایی گرفته شود و بیشتر مورد بررسی دقیق قرار گیرند، احتمال اینکه بیماری کبد چرب در آنها تایید شود، وجود دارد. میزان بروز کبد چرب در کودکان بین ۲ تا ۱۰ سال ،حدود ۱۰ درصد است.
ادامه مطلب

با توجه به نظریات پیشین ، با این که بیماری کبد چرب فقط در بزرگسالان معتاد به مشروبات الکلی بیشتر دیده می شود، با این حال، این بیماری در بین کودکان هم شایع است. بنابراین، بیماری کبد چرب غیر الکلی و یا NAFLD اصطلاح مناسبی برای این بیماری در میان کودکان است.
علل کبد چرب در کودکان چیست؟
1. چاقی و بیماری کبد چرب در کودکان :
کودکانی که اضافه وزن دارند، از بیماری کبد چرب بیشتر رنج می برند. با این حال چاقی، تنها دلیل برای ابتلا به بیماری کبد چرب در کودکان نیست.
2. ژنتیک و بیماری کبد چرب در کودکان :
اگر بیماری کبد چرب بیشتر در خانواده شما شایع است و شرایط ابتلا به آن در خانواده نیز وجود دارد، کودکان شما می توانند به بیماری کبد چرب مبتلا شده و از آن رنج ببرند. چون این بیماری ژنتیکی است، پس می تواند از یک نسل به نسل دیگر منتقل شود.
3. چاقی مادر و بیماری کبد چرب در کودکان:
اگر شما به عنوان یک مادر در دوران بارداری، در حالی که در انتظار تولد فرزند خود بودید، دچار چاقی بوده باشید، به احتمال زیاد نوزاد متولد شده نیز از بیماری کبد چرب رنج خواهد برد.
4.دیابت و هیپرلیپیدمی عامل بیماری کبد چرب در کودکان:
اگر فرزند شما در حال حاضر از سطح دیابت و کلسترول بالا درخون خود رنج می برد، نظارت بر عملکرد کبد او باید به طور منظم انجام شود، برای این که او در معرض ابتلا به کبد چرب غیر الکلی قرار خواهد داشت.
علل دیگر ابتلای کودک به بیماری کبد چرب :
1. داروها
2. هپاتیت ویروسی
3. کاهش وزن سریع
4. سوءتغذیه
علائم بیماری کبد چرب در کودکان چیست؟
هیچ نشانه خاصی برای این بیماری وجود ندارد و شما ممکن است حتی متوجه آن هم نشوید که فرزند شما برای مدت بسیار طولانی از بیماری کبد چرب رنج می برد. با این حال ممکن است اگر علائم زیر در کودک شما نمایان شود، بدانید که او از بیماری کبد چرب مزمن رنج می برد:
1. از دست دادن اشتها
2. سستی و خستگی
3. تهوع و استفراغ
4. ضعف عمومی و حاد
5. کم بودن غلظت خون و ضعیف بودن او
6. بزرگ شدن کبد
7. درد معده در دراز مدت
8. ممکن است لکه های تیره ی پوستی بر روی گردن و زیر بغل های فرزند شما رشد کند.
چگونه به تشخیص بیماری کبد چرب در کودکان خود بپردازیم؟
ممکن است پزشک از روش های زیر برای تشخیص بیماری کبد چرب در کودک شما استفاده کند:
1. سونوگرافی:
پزشک می تواند از تکنیک تصویربرداری که محبوب و آسان برای بچه ها است، برای تشخیص بیماری کبد چرب در کودک استفاده کند. او ممکن است با این روش نشانه ای از التهاب، زخم و اسکار کبد را که نشان-دهنده انباشته شدن غیر طبیعی چربی در کبد کودکان است، پیدا نماید.
2. نمونه برداری از کبد:
پزشک ممکن است یک نمونه کوچک از بافت کبد کودک شما را با استفاده از یک سوزن ویژه و مخصوص که برای این کار طراحی شده بردارد و با بررسی علائم سلول های آسیب دیده و نگاه به درون آن ها، بیماری را تشخیص دهد.
3. تست های آزمایشگاهی:
ممکن است پزشک به فرزندتان انجام برخی آزمایشات خون و ادرار را برای بررسی افزایش آنزیم های کبدی در او توصیه کند. او همچنین ممکن است تست گلوکز خوراکی را بر روی کودک شما انجام دهد و مقاومت بدن او به انسولین و دیابت را بررسی کند.
درمان بیماری کبد چرب چگونه است؟
به کودک خود یاد دهید که همیشه به دنبال یک روال طبیعی ورزش و کاهش وزن در خود باشند. مبارزه با چاقی می تواند فرزند شما را از تهدید ابتلا به این اختلال کبدی دور نگه دارد.
2. مصرف یک رژیم غذایی سالم:
هیچ چیزی مانند یک رژیم غذایی سالم و متعادل نمی تواند در حفظ سلامت کودکان به کار آید. از کودکتان بخواهید که یک رژیم غذایی متعادل را دنبال کند و از خوردن وعده های غذایی بیشتر و اضافی صرف نظر کند.
3. کاهش مصرف کربوهیدرات ها:
اگرکودک عزیز شما با داشتن ذخایر چربی در کبد خودش روبه رو است، پس به هیچ وجه نباید از کربوهیدرات های کامل در وعده های غذایی او استفاده کند. همچنین، کاهش مصرف غذاهای شیرین و نوشابه های گازدار می تواند کمک شایانی به کودک شما کند.

شایع ترین علت هپاتیت ( التهاب کبد ) عفونت ویروسی است. چندین نوع ویروس می تواند موجب این بیماری عفونی شود. ویروس های مولد هپاتیت ب و هپاتیت ث ، ممکن است از مادر ناقل ویروس به نوزاد منتقل شوند.بیشتر نوزادانی که تصور می رود در معرض خطر ابتلای به هپاتیت ب هستند در مقابل این نوع ویروس واکسینه میشوند. گونه ای که معمولا موجب هپاتیت در کودکان سنین بالاتر می شود ، ویروس هپاتیت آ است.ویروس هپاتیت آ معمولا با مصرف آب یا غذای آلوده به مدفوع فرد مبتلا به افراد منتقل میشود. اگر بخواهید به بعضی از کشورهای در حال توسعه که این بیماری در آنها شایع است بروید ، ممکن است توصیه شود که در مقابل ویروس هپاتیت آ واکسینه شوید.
ادامه مطلب
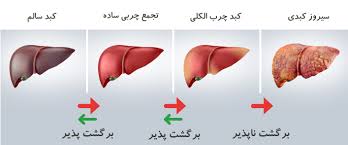
بیماری کبد چرب الکلی به علت مصرف بیش از حد الکل به وجود آمده و منجر به افزایش چربی کبد و آسیب رسیدن به آن می شود. در ضمن این بیماری می تواند مرگبار باشد.بیماری کبد چرب الکلی در کشورهای غربی عامل اصلی بیماری های کبد به شمار می رود. اما در کشورهای آسیایی هپاتیت ویروسی شایع تر است.طبق گزارش مرکز کنترل و پیشگیری از بیماری (CDC)، در سال 2013 تعداد مرگ و میر ناشی از بیماری کبد چرب الکلی در ایالات متحده 146,18 نفر بوده است در حالی که به طور کلی در هر 000,100 نفر 11.5 نفر بر اثر بیماری کبدی مزمن یا سیروز کبدی می میرند.بعد از مغز، کبد پیچیده ترین ارگان بدن انسان با بیش از 500 عملکرد است.
ادامه مطلب
نمونه برداری از کبد یا بیوپسی کبد روشی برای برداشتن بخش کوچکی از بافت کبد است که در نهایت این بافت در زیر میکروسکوپ از لحاظ وجود نشانه های آسیب یا بیماری، مورد بررسی قرار می گیرد. پزشک متخصص داخلی ممکن است در مواردی که آزمایش های خون یا تست های تصویر برداری گزارشی از یک مشکل کبدی داده اند، انجام نمونه برداری کبد را به بیمار توصیه کند. نمونه برداری از کبد همچنین برای تعیین شدت بیماری کبدی مورد استفاده قرار می گیرد. این اطلاعات به تصمیم گیری در مورد درمان کمک می کند. رایج ترین نوع نمونه برداری از کبد، نمونه برداری از کبد پوستی نام دارد. در این نوع از نمونه برداری از کبد، یک سوزن نازک وارد حفره شکمی شده و به کبد می رسد و بخش کوچکی از بافت کبد را بر می دارد. در 2 نوع دیگر از انواع نمونه برداری از کبد یکی با استفاده از ورید گردن (ترانس ژوگولار) و دیگری با استفاده از شکاف کوچک در شکم (لاپاراسکوپیک) نیز نمونه برداری از کبد به کمک یک سوزن انجام می شود.
ادامه مطلب
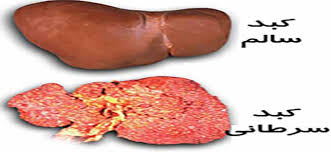
در کبد سرطانهایی نیز یافت میشوند که از نقاط دیگر منشأ گرفته به کبد گسترش یافتهاند. سرطان کبد معمولاً در ارتباط با یک بیماری زمینهای در کبد مثل سیروز کبد رخ میدهد.
درباره سرطان کبد چه می دانید؟کبد نقش بسیار مهمی در متابولیسم پروتئین ها، چربی ها، کربوهیدرات ها و هورمون ها بازی میکند. کبد به کمک صفرایی که میسازد، باعث هضم چربی ها و حذف بیلی روبین ها (ضایعات هموگلوبین) میشود.کبد نقش بسیار مهمی در متابولیسم پروتئین ها، چربی ها، کربوهیدرات ها و هورمون ها بازی میکند. کبد به کمک صفرایی که میسازد، باعث هضم چربی ها و حذف بیلی روبین ها (ضایعات هموگلوبین) میشود؛ همچنین در ذخیرۀ کربوهیدرات ها دخالت دارد و در دفع سموم و خروج برخی داروها سهیم است.سرطان کبد عبارت است از یک تومور بدخیم (سرطانی) که از بافت کبد منشأ میگیرد. در کبد سرطانهایی نیز یافت میشوند که از نقاط دیگر منشأ گرفته به کبد گسترش یافتهاند. سرطان کبد معمولاً در ارتباط با یک بیماری زمینهای در کبد مثل سیروز کبد رخ میدهد. این سرطان در هر دو جنس به وجود میآید، اما در مردان شایعتر است.
ادامه مطلب
عواملی مانند دیابت و چاقی می توانند موجب مبتلا شدن به سرطان کبد شوند تغذیه در این بیماری از اهمیت بسیار بالایی برخوردار است.سرطان کبد تومور بدخیمی بوده که سالانه تعداد بسیاری از مردم را به کام مرگ می کشاند.سرطان کبد در مردان شایعتر بوده و سیروز کبدی یکی از مهمترین عوامل بروز این بیماری می باشد. سرطان کبد، سرطانی است که در سلول های کبد شروع می شود. کبد عضوی به اندازه توپ فوتبال است که در قسمت فوقانی راست شکم, زیر دیافراگم و بالای شکم قرار دارد و همانطور که دربخش سلامت نمناک خواهید خواند انواع مختلفی از سرطان می تواند در کبد شکل بگیرد که کارسینوم هپاتوسلولار شایع ترین نوع سرطان کبد است که از نوع اصلی سلول های کبدی است.انواع دیگر سرطان کبد, مانند کلانژیوکارسینوم داخل قدامی, و هپاتوبلاستوما کمتر رایج هستند. تمام سرطان هایی که کبد را تحت تاثیر قرار می دهند، سرطان کبد محسوب نمیشوند.سرطانی که در ناحیه دیگری از بدن شروع می شود مانند کولون, ریه یا - و سپس به کبد پخش می شود سرطان متاستاتیک نام دارد، نه سرطان کبد.
سرطان کبد چیست و چه علائمی دارد؟
بیشتر افراد در مراحل اولیه سرطان کبد علایم و نشانه هایی ندارند. در صورت بروز، علائم و نشانه ها ممکن است شامل موارد زیر باشند:
_از دست دادن وزن بدون دلیل و تلاش
_از دست دادن اشتها
_درد بالای شکم
_تهوع و استفراغ
_ضعف عمومی و خستگی
_ورم شکم
_رنگ زرد پوست و سفیدی چشم (یرقان)
_ورم غیر عادی
دل درد
انواع نشانه های سرطان کبد
چه زمانی باید به پزشک مراجعه کرد؟
علائم نادر سرطان کبد:
برخی از سرطان های کبدی، هورمون هایی ترشح می کنند که می توانند موجب بروز علائم دیگری شوند. مانند قند خون پایین (هیپوگلیسمی) که می تواند منجر به مرگ و غش شود, به ویژه در افرادی که مدتی غذا نخورده اند.
قند پایین خون
نشانه ه ای عجیب در سرطان کبد
انواع مختلف سرطان کبد اولیه چیست؟
انواع مختلف سرطان کبد از سلول های مختلفی سرچشمه می گیرند، که کبد را می سازند. سرطان اولیه کبدی می تواند به عنوان یک غده منفرد در کبد شروع شود و یا می تواند در بسیاری از قسمت های کبد آغاز شود و افرادی که آسیب کبدی شدیدی دارند, احتمال ابتلا به سرطان متعددی دارند.
انواع اصلی سرطان کبد، عبارتند از:
_کارسینوم هپاتوسلولار:
کارسینوم هپاتوسلولار سرطان کبدی است که یکی از شایع ترین سرطان ها در سراسر جهان میباشد و حدود 75% سرطان های کبدی را شامل می شود. این شرایط در هپاتوسیت ها ایجاد می شود که سلول های کبدی در آنجا غالب هستند. می تواند از کبد به بخش های دیگر بدن مانند پانکراس, روده ها و معده پخش شود.
سرطان کبد و انواع آن
_کلانژیوکارسینومای:
کلانژیوکارسینومایی بیشتر به عنوان سرطان مجاری صفراوی شناخته می شود و در مجاری صفراوی کوچک و لوله مانند کبد گسترش می یابد. این مجاری، صفرا را به کیسه صفرا می برند تا به هضم کمک کنند. اما سرطان مجاری صفراوی10 تا 20% انواع سرطان های کبدی را در بر می گیرد.
_آنژیوسارکوم کبدی:
آنژیوسارکوم کبدی، یک نوع نادر از سرطان کبد است که در رگ های خونی کبد آغاز می شود. این نوع سرطان به سرعت پیشرفت می کند, بنابراین معمولاً در مرحله پیشرفته تر تشخیص داده می شود.
نوع نادر سرطان کبد
_هپاتوبلاستوما:
هپاتوبلاستوما نوع نادری از سرطان کبد است. تقریباً همیشه در کودکان, بخصوص آن هایی که زیر 3 سال هستند، یافت می شود. با جراحی و شیمی درمانی, امکان بهبود وجود دارد.
هنگامی که هپاتوبلاستوما در مراحل اولیه تشخیص داده شود، میزان بقا تا 90% افزایش می یابد.
مشخص نیست که چه چیزی منجر به سرطان کبد می شود اما در برخی موارد علتش شناخته شده است. برای مثال, عفونت مزمن با ویروس های هپاتیت خاصی می توانند موجب بروز سرطان کبد شود. سرطان کبد زمانی رخ می دهد که سلول های کبدی، تغییراتی (جهش های) را در DNA خود ایجاد کنند. یک نتیجه این است که ممکن است سلول ها از کنترل خارج شوند و در نهایت یک تومور تشکیل دهند.
دلیل مبتلا شدن به سرطان کبد چیست؟
_عفونت مزمن با HBV یا HCV. _عفونت مزمن با ویروس هپاتیت B (HBV) یا ویروس هپاتیت C (HCV) ریسک ابتلا به سرطان کبد را افزایش می دهد.
_سیروز:
این شرایط پیشرونده و برگشت ناپذیر منجر به ایجاد بافت زخم در کبد و افزایش احتمال ابتلا به سرطان کبد می شود. برخی بیماری های کبد ارثی هستند. بیماری های کبدی که می توانند خطر ابتلا به سرطان کبد را افزایش دهند، عبارتند از:هموکروماتوز و بیماری ویلسون.
_دیابت:
افراد مبتلا به این اختلال قند خونی، خطر بیشتری برای ابتلا به سرطان کبد را دارند.
_بیماری کبد چرب غیر الکلی:
تجمع چربی در کبد، خطر ابتلا به سرطان کبد را افزایش می دهد.
_قرار گرفتن در معرض آفلاتوکسین ها:
آفلاتوکسین ها سموم تولید شده توسط کپک هایی هستند که در محصولاتی رشد می کنند و به طور ضعیفی نگهداری می شوند. محصولاتی مانند ذرت و بادام زمینی می توانند با آفلاتوکسین ها آلوده شوند.
_مصرف الکل:
مصرف بیش از مقدار متوسط الکل در طول سال ها می تواند منجر به آسیب برگشت ناپذیر کبد و افزایش ریسک ابتلا به سرطان کبد شود.
مضرات الکل
پیش گیری از سرطان کبد:
کاهش ریسک ابتلا به سیروز:
سیروز زخمی را در کبد به جای می گذارد و خطر ابتلا به سرطان کبد را افزایش می دهد. با انجام این موارد می توانید ریسک ابتلا به سیروز را کاهش دهید:
_حفظ یک وزن سالم:
اگر وزن فعلی شما خوب است، تلاش کنید آن را با انتخاب یک رژیم غذایی سالم و انجام ورزش در بیشتر روزهای هفته حفظ کنید. اگر لازم است وزن کم کنید، تعداد کالری که در روز می خورید را کاهش دهید و میزان ورزش خود را افزایش دهید.
حفظ وزن مناسب
موثرترین روش ها برای جلوگیری از سرطان کبد
چه کنیم به سرطان کبد مبتلا نشویم؟
_واکسینه شدن در برابر هپاتیت B:
شما می توانید ریسک هپاتیت B را با زدن واکسن آن کاهش دهید که بیش از 90 درصد، از کودکان و بزرگسالان محافظت می کند.هیچ واکسنی برای هپاتیت C وجود ندارد، اما شما می توانید ریسک ابتلا به عفونت را کاهش دهید.
_از داروهای تزریقی استفاده نکنید، اما اگر این کار را می کنید، از یک آمپول تمیز استفاده کنید:
با تزریق نکردن داروهای غیر قانونی ریسک خود را کاهش دهید.
_برای تتو به دنبال فروشگاه های تمیز و ایمن باشید:
سوزن هایی که خوب استریل نشوند، می تواند ویروس هپاتیت C را پخش کنند.
تتو غیر بهداشتی
تاثیر تتو در سرطان کبد
از پزشک خود در مورد سرطان کبد سوال کنید:
برای عموم افراد، غربالگری سرطان کبد ثابت شده است که خطر مرگ در اثر ابتلا به سرطان کبد را کاهش می دهد، بنابراین به طور کلی توصیه می شود غربالگری سرطان کبد برای کسانی که دارای ریسک بالایی هستند، انجام شود، از جمله افرادی که دارای چنین ریسک هایی هستند:
_هپاتیت B و یک یا چند مورد از این موارد:
آسیایی یا آفریقایی بودن
داشتن سیروز کبدی
یا سابقه خانوادگی سرطان کبدی
_هپاتیت C و سیروز کبد:
سیروز کبد از دلایل دیگری مثل بیماری خود ایمنی، مصرف بیش از حد الکل، بیماری چربی ترانس غیر الکلی و هموکروماتوز ارثی است.
_سیروز اولیه صفراوی:
درباره مزایا و معایب غربالگری با پزشک خود صحبت کنید. هر شش ماه، غربالگری معمولاً شامل یک تست سونوگرافی است.
سیروز ضفراوی
غربالگری برای سرطان کبد
چه کسی در معرض خطر سرطان کبد قرار دارد؟
پزشکان مطمئن نیستند که چرا برخی افراد مبتلا به سرطان کبد می شوند وبرخی خیر.
با این حال، عوامل ویژه ای وجود دارند که برای افزایش خطر ابتلا به سرطان کبد شناخته می شوند:
_سرطان کبد در افراد بالای 50 سال رایج تر است.
_عفونت دراز مدت هپاتیت B یا C می تواند به کبد شما آسیب برساند. _هپاتیت از طریق تماس مستقیم با مایعات بدن فرد مبتلا، مانند خون یا منی، از طریق تماس مستقیم به فرد سرایت می کند. همچنین ممکن است از مادر به کودک در هنگام زایمان منتقل شود. سیروز نوعی آسیب کبدی است که در آن بافت سالم با بافت زخمی جایگزین می شود. کبد زخم شده نمی تواند درست عمل کند و ممکن است در نهایت منجر به مشکلات فراوانی از جمله سرطان کبد شود.
قرار گرفتن در معرض آفلاتوکسین، یک عامل ریسک است. آفلاتوکسین یک ماده سمی است که توسط یک نوع کپکی تولید می شود که می تواند روی بادام زمینی، غلات و ذرت رشد کند.
_دیابت و چاقی عوامل ریسکی هستند.
افراد مبتلا به دیابت دارای اضافه وزن یا چاقی هستند که می تواند موجب مشکلات کبدی و افزایش ریسک ابتلا به سرطان کبد شود.
چاقی در دیابت
آزمایش ها و روش های مورد استفاده برای تشخیص سرطان کبد شامل موارد زیر است:
تست های خونی:
تست های خون ممکن است ناهنجاری هایی را در عملکرد کبد نشان دهند.
تست های تصویر برداری:
پزشک می تواند تست های تصویربرداری را توصیه کند، مانند سونوگرافی، سی تی اسکن و ام آر آی.
برداشتن یک نمونه از بافت کبد برای آزمایش:
پزشک ممکن است توصیه کند که یک تکه از بافت کبد را برای آزمایش آزمایشگاهی بردارد، تا تشخیص قطعی از سرطان کبد را بدهد.
سرطان کبد را چگونه تشخیص می دهند؟
تعیین میزان وسعت سرطان کبد:
پس از تشخیص سرطان کبد، پزشک برای تعیین میزان (مرحله) سرطان کارهایی را خواهد کرد.تست های تصویری به تعیین اندازه و محل سرطان کمک می کنند و این که آیا پخش شده است یا خیر. تست های تصویر برداری در اینجا مهم هستند.
روش های مختلفی برای تشخیص سرطان کبد وجود دارد.طبق روش اعدادی ازI تا چهار استفاده می شود، و دیگری از حروف A تا D استفاده می کند.
مرحله چهارم و مرحله D بیش ترین سرطان کبد را با بدترین روند پیش بینی را نشان می دهد.
درمان سرطان کبد:
درمان سرطان کبد اولیه به میزان (مرحله) بیماری، سن ، سلامت کلی و اولویت های شخصی شما بستگی دارد.
جراحی:
جراحی مورد استفاده برای درمان سرطان کبد شامل موارد زیر است:
جراحی برای از بین بردن تومور:
در برخی شرایط، پزشک ممکن است یک عمل جراحی برای حذف سرطان کبد و بخش کوچکی از بافت کبد سالم را توصیه کند که اگر تومور شما کوچک و عملکرد کبد خوب باشد.
عمل جراحی پیوند کبد:
در طول عمل پیوند کبد، کبد بیمار برداشته می شود و با یک کبد سالم از یک اهدا کننده جایگزین می شود.
جراحی سرطان کبد
نحوه درمان سرطان کبد
درمان موضعی سرطان کبد:
درمان های موضعی برای سرطان کبد، درمان هایی هستند که مستقیماً به سلول های سرطانی یا ناحیه اطراف سلول های سرطانی داده می شوند.
گزینه های درمان موضعی برای سرطان کبد شامل موارد زیر است:
گرم کردن سلول های سرطانی:
در یک روش به نام فرسایش بسامد رادیویی، جریان الکتریکی برای گرم کردن و از بین بردن سلول های سرطانی استفاده می شود.با استفاده از سونوگرافی و سی تی اسکن به عنوان راهنما ،در این جراحی یک یا چند سوزن نازک از یک شکاف کوچک در شکم شما وارد می شوند.
هنگامی که سوزن ها به تومور می رسند، با جریان الکتریکی گرم می شوند و سلول های سرطانی را از بین می برند.یخ زدن سلول های سرطانی:کرایوبلیشن برای از بین بردن سلول های سرطانی از سرمای شدیدی استفاده می کنند.
در طی این روند، پزشک یک ابزار حاوی نیتروژن مایع را مستقیماً بر روی تومورهای کبدی قرار می دهد.
شیمی درمانی داروها را وارد کبد می کند:
نوعی درمان شیمی درمانی است که داروهای ضد سرطانی را مستقیماً به کبد منتقل می کند.
شیمی درمانی
روش های درمانی برای سرطان کبد
پرتو درمانی:
این روش از انرژی با قدرت بالا از منابعی مانند اشعه ایکس و پروتون ها برای از بین بردن سلول های سرطانی و تومور کوچک استفاده می کند.پزشکان به دقت این انرژی را به کبد منتقل می کنند و بافت سالم اطراف را حفظ می کنند.
در طول درمان پرتو نور خارجی، شما روی یک میز قرار می گیرید و یک دستگاه، پرتوهای انرژی را در یک نقطه دقیق بر روی بدن شما هدایت می کند.
یک نوع خاص از پرتو درمانی، به نام جراحی تشعشعی استریوتاکتیک، شامل تمرکز بر بسیاری از تیرهای اشعه به طور همزمان در یک نقطه در بدن شما است.
درمان دارویی هدفمند:
داروهای هدفمند با دخالت در اختلالات خاص در یک تومور، کار می کنند. مطالعات بیشتری برای درک این که چگونه درمان های هدفمند ممکن است برای کنترل سرطان کبد پیشرفته مورد استفاده قرار گیرند، مورد نیاز است.
موارد مهم برای درمان سرطان کبد
مراقبت حمایتی (تسکین دهنده):
مراقبت های بهداشتی ویژه، مراقبت های پزشکی تخصصی است که بر ارائه تسکین درد و دیگر علائم بیماری جدی تمرکز دارد.متخصصان مراقبت های بهداشتی با شما، خانواده شما و سایر پزشک ها کار می کنند تا حمایت بیشتری را فراهم کنند.
مراقبت های بهداشتی می تواند در هنگام انجام درمان های دیگری انجام شود، مانند جراحی، شیمی درمانی یا پرتو درمانی.
هنگامی که مراقبت های تسکین دهنده در کنار سایر درمان های مناسب مورد استفاده قرار می گیرد، افراد مبتلا به سرطان ممکن است احساس بهتر و بیشتری داشته باشند.
راهنمای تغذیه ای سرطان کبدی:
وقتی با تشخیص سرطان روبرو شدید, تغذیه می تواند بخش مهمی از برنامه شما باشد. چنانچه پیش از این هم در بخش سلامت نمناک خواندید داشتن یک رژیم غذایی متعادل قبل, در طول و بعد از درمان سرطان می تواند به شما کمک کند که احساس بهتری داشته باشید, قدرت خود را حفظ کنید و سرعت بهبودی خود را افزایش دهید.
وزن سالمی داشته باشید:
هدف از این کار جلوگیری یا کاهش وزن در هنگام درمان است.
رژیم غذایی سخت توصیه نمی شود:
از دست دادن وزن می تواند سطح انرژی شما را کاهش داده و توانایی بدن برای مبارزه با عفونت را کاهش دهد.
خوردن غذاهای کوچک و مکرر در طول روز:
خوردن غذاهای کوچک مکرر باعث می شود که بدن شما کالری, پروتئین و مواد غذایی کافی برای تحمل درمان داشته باشد. غذاهای کوچک تر نیز ممکن است به کاهش اثرات جانبی مانند حالت تهوع کمک کنند.
تغذیه سرطان کبد
مبتلایان به سرطان کبد چگونه غذا بخورند؟
غذاهای مفید برای مبتلایان به سرطان کبد
غذاهای غنی از پروتئین را انتخاب کنید:
پروتئین به بدن کمک می کند سلول ها و بافت ها را ترمیم کند. هم چنین به بهبود سیستم ایمنی شما کمک می کند. منابع خوب پروتئین لخم عبارتند از:
گوشت های بدون چربی مانند مرغ, ماهی, یا بوقلمون
تخم مرغ
فراورده های لبنی کم چرب مثل شیر, ماست, پنیر یا جایگزین های لبنیات
آجیل و فندق
حبوبات
غذاهای سویایی
غذای پروتئینی
رژیم غذایی برای بیماران سرطان کبد
سرطان کبد و اهمیت تغذیه در درمان آن
غذاهای غلات کامل:
تمام غذاهای غلاتی منبع خوبی از کربوهیدرات و فیبر هستند که به حفظ سطح انرژی شما کمک می کنند. منابع خوب غلات شامل موارد زیر هستند:
بلغور جو
نان گندم کامل
برنج قهوه ای
پاستاهای غلات کامل
هر روز انواع میوه ها و سبزیجات را بخورید:
میوه ها و سبزیجات آنتی اکسیدان های بدن را می دهند که می توانند به مبارزه با سرطان کمک کنند.انواع میوه ها و سبزیجات رنگارنگ را انتخاب کنید، تا بیش ترین مزیت را کسب کنید.هدف از این کار, خوردن حداقل 5 وعده میوه و سبزیجات در روز است.
میوه سبزیجات
سرطان کبد و نکات تغذیه ای آن
رژیم غذایی برای بیماران سرطان کبد
منابع چربی سالمی را انتخاب کنید:
از غذاهای سرخ شده و چرب اجتناب کنید, و انواع پخته شده و کباب شده را انتخاب کنید.
چربی های سالم شامل:
روغن زیتون
آووکادو
آجیل ها
دانه ها
چربی سالم
بایدها و نبایدهای تغذیه برای سرطان کبد
اجتنابات در تغذیه برای سرطان کبد
شیرینی ها و شکر را محدود کنید:
غذاهایی که سرشار از شکر اضافه شده هستند، مانند دسرها و شیرینی.
هیدراته باقی بمانید:
نوشیدن مایعات به اندازه کافی در طول درمان سرطان برای جلوگیری از کم آبی بدن مهم است.
کاهش مصرف کافئین:
از نوشیدن مقادیر زیاد نوشیدنی های کافیین دار خودداری کنید.کافئین نیز می تواند منجر به کم آبی بدن شود.
امنیت غذایی خوب را تمرین کنید:
دست هایتان را به هنگام آماده کردن غذا بشورید. از چاقوهای مختلفی برای برش گوشت خام و سبزیجات خام استفاده کنید.
بهداشت دست ها
سرطان کبد و نکات بهداشتی آن
همه چیز درباره بیماری سرطان کبد
قبل از مصرف ویتامین ها و مکمل ها با تیم مراقبت بهداشتی خود صحبت کنید. برخی داروها و درمان های سرطانی ممکن است با ویتامین ها و مکمل ها تداخل داشته باشند.
از همه مهم تر, بدانید که سفر سرطان شما برای شما و درمان شما منحصر به فرد است.
ممکن است اثرات جانبی را تجربه کنید که بر توانایی شما برای پیروی از این پیشنهادها تاثیر می گذارد.
اگر شما با هر گونه عوارض جانبی مانند از دست دادن اشتها, تهوع, اسهال, استفراغ و یا هر گونه نگرانی دیگر تغذیه می کنید, نیازهای شما ممکن است متفاوت باشد.
درباره این سایت